仙腸関節を運動させる筋 脊柱起立筋・腹直筋・腰方形筋・外旋筋群・広背筋・縫工筋・大腿筋膜張筋・大腿直筋・内転筋群・殿筋群・ハムストリングス
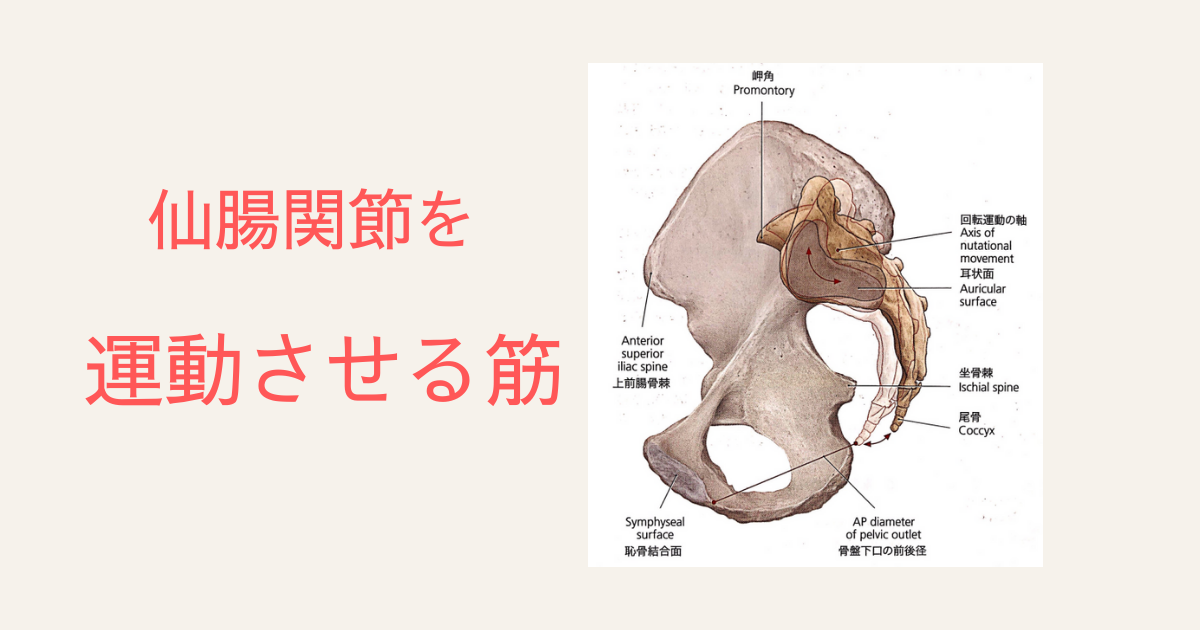
仙腸関節を運動させる筋
前傾させる筋
脊柱起立筋
- 遠位線維が第2仙骨を超えて伸び、仙骨底の前方運動に働く
『最長筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
坐骨下腿筋群と大内転筋
- 坐骨結節を下方に牽引し、その結果、腸骨が仙骨に向かって後方運動する
『大内転筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
腹直筋
- 腹直筋が恥骨を挙上すると、腸骨が仙骨に向かって後方運動する
『腹直筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
前方回旋させる筋
腰方形筋
- 腰方形筋が腸骨翼を内側に牽引する運動を前方回旋運動と称する
『腰方形筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
恥骨筋、短内転筋、長内転筋
- 起始が支点の下側にあるこの3つの筋は、恥骨を外側に牽引する
『恥骨筋・短内転筋・長内転筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
外旋筋群
- 外旋筋は骨盤下部を外側に牽引する
『外旋筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
後傾させる筋
広背筋
- 起始部の線維が腸骨まで伸び、腸骨を前方に牽引する
『広背筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
縫工筋
- 骨盤を前方および下方に牽引する
『縫工筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
大腿筋膜張筋
- 骨盤を前方および下方に牽引する
『大腿筋膜張筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
大腿直筋
- 骨盤を前方および下方に牽引する
『大腿直筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
内転筋
- 骨盤を前方および下方に牽引する
『内転筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
後方回旋させる筋
中殿筋
- 腸骨翼を外側に牽引する
『中殿筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
小殿筋
- 腸骨翼を外側に牽引する
『小殿筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
大殿筋の上部繊維
- 腸骨翼を外側に牽引する
『大殿筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
半膜様筋・半腱様筋
- 坐骨結節を内側に牽引する
『半膜様筋・半腱様筋の起始・停止』などについて復習したい方はコチラ
⇩⇩⇩
仙腸関節機能障害の転帰の連鎖
腸骨後傾・仙骨前傾
次の部位が障害の素因となる
- ジェルディ結節の大腿筋膜張筋
- 鵞足の縫工筋
- 大腿直筋
- 脛骨粗面
- 膝蓋骨が上方転位して起こるジャンパー膝
- 膝蓋骨軟骨症
仙腸関節障害は他の関節にも次のような影響をもたらす
- 股関節:寛骨臼が近位に位置し脚が短くなる。殿筋の後側繊維に牽引され外旋位となる
- 膝関節:内反しやすくなり、関節内側が圧迫され関節外側が過伸張する
- 足関節:脛骨が後側にくる。そのため、背屈制限、足先の内転または回内、内側足部の凹足などが現れる
腸骨前傾・仙骨後傾
次の部位が障害の素因となる
- 内側半月に付着する半膜様筋
- 鵞足の半腱様筋
- 大腿二頭筋
- 腓骨が近位に牽引される
- 長腓骨筋に牽引されて立方骨が内旋する
- 骨間膜が収縮して腓骨動脈や脛骨動脈などの血管孔が狭窄する(血流障害)
仙腸関節障害は他の関節にも次のような影響をもたらす
- 股関節:寛骨臼が遠位に転位し脚が長くなる。殿筋の前側線維に牽引され股関節が内旋する
- 膝関節:外反傾向、外側関節腔への圧迫、内側にある構造の過伸張
- 足関節:脛骨が前側にくるため、底屈の制限、足先が外転・回外位、内側足円蓋の扁平化が現れる
野球ギア紹介⑥ 投げドル

この記事は次のような人におススメ!
- 投げドルのことをを知りたい
- 肘下がりやリリースポイントが後ろになってしまうのを治したい
投げドルとは?

投げドルとは、投球パフォーマンス向上を目的とした野球ギアです!
皆さんご存じの「紙鉄砲」をベースとして作られています。
手にもって振ると「パンッ!」と気持ちのよい音が鳴ります。
音を鳴らすのが楽しく、子供は夢中になって遊びます。
キャッチボールで練習できないときは、自宅でひとりで練習することができます。
投げドルで繰り返し練習することで、投球フォームを固めることができます。
投げドルはどうやって使うの?
①まずは音を鳴らせるようにする
②音を鳴らすことができたら、色々なフォームでやってみる
- 膝立ちで上半身のみ
- ダーツ投げのように腕のみ
- 左右への体重移動を伴いながら
- 前後への体重移動を伴いながら
- 普通に投げながら
https://www.youtube.com/watch?v=eJ7gsKkBSRo
【投げドル】リリースポイントで謎の爆音!強肩を作る野球ギア! - YouTube
投げドルで練習するメリット
- 肘下がりを矯正できる
- リリースポイントが前側になる
- 力強いボールを投げることができる
- どこでも練習することができる
- 楽しく、気持ちよく練習することができる
紙鉄砲で代用
【紙鉄砲の作り方】 // How to make a Popgun - YouTube
『野球ギア紹介シリーズ』を復習したい方はコチラ
⇩⇩⇩
投球フォーム cocking phase・acceleration phase・follow through phase・足の爪先の方向・下肢の安定感・体幹の利用・左右肩の高さの相違・肘の高さ、肘関節屈曲角度・前腕の回内と回外・上肢の巻き込み

この記事は次のような人におススメ!
- 投球フォームのチェックポイントを知りたい
なぜ投球フォームをチェックすることが大事なのか?
前回は、投球障害肩症候群について共有しました。
投球障害肩症候群は、Over useから肩関節の緩さや位置変位など身体機能の低下により投球動作が変化し障害が起こる場合、未熟な投球動作により起こる場合があります。
投球動作は、投球側下肢に溜めた力を踏み込み足へ移動し、その力を下肢ー体幹ー上肢の回転の力へ連動させ、いかにボールに力を伝達させるかの動作です。
全身を使う高速な動きで、かつ小さなボールを扱う繊細な動きも要求される動作です。
下半身は力強さを、上半身はしなやかな動きを要求されます。
要するに、投球動作は非常に複雑で難しい動作ということです。
肩を痛めたことがある選手は、投球動作の再構築が重要となります。
そのために、まずは投球動作の基本を理解していきましょう。
投球動作の分析

1相:cocking phase
2相:acceleration phase
3相:follow through phase
1相はさらに3つに細かく分類される
- wind up
- early cocking phase
- late cocking phase
1相:cocking phase
- 投球動作の開始から投球側肩関節最大外旋するまで、個人差はあるが、所要時間は平均1.5秒で投球動作の約80%を占めている。
wind up
- 投球のリズムとタイミングを測る
- 打者を牽制するために必要である
- 動作の開始から非軸足の膝が最大に挙上され、ボールがグローブから離れるまで
early cocking phase
- 投球速度を生むための準備段階
- wind up後、非軸足が着地するまでである(foot plant)
- foot plant時、投球側肩関節は外転90°・外旋90~120°・水平外転30°位となる
late cocking phase
- foot plantから投球側肩関節最大外旋位をとるまでである
- このとき、投球側肩関節は外転90±10°、外旋160°・水平内外転中間位となる
2相:acceleration phase
- 投球側肩関節最大外旋からボールリリースまでである
- 約0.05秒を要し、投球動作の2%を占めている
- ボールリリース時、投球側肩関節は外転90±10°・外旋40~60°・水平内外転中間位となっている
- ボールリリースの約0.01秒前から肩関節は急激な内旋を強いられる
- この時の速度は6180°/秒に達する
- ボールリリース時には、肘関節屈曲25°・前腕90°回内・手関節中間位となっている
- オーバーハンド、スリークオーター、サイドハンド、アンダーハンドのフォームに関わらず、ボールリリース時の投球側肩関節外転角度は一定しており、体幹の傾斜・回旋軸などに相違がみられる
- この相が投球動作の中で最も重要である
3相:follow through phase
- ボールリリースから投球動作終了までである
- 約3.5秒を要し、投球動作の18%を占める
- この相の最初の0.05秒で肩関節・肘関節などの減速が生じ、投球側肩関節は水平内転・内旋し、肘関節は屈曲位となる
- 肩関節にはほぼ体重に等しい牽引力が作用している
- 投球側肩関節最大内旋(腕と水平面が平行)を基準として、early follow-through phaseとlate follow-through phaseに分けられる。
投球フォームのチェックポイントとその解釈
障害を起こさない理想的なフォームの特徴を認識し、投球フォームに影響を及ぼす機能障害の評価や、技術的な問題から生じる機能障害を分析することが必要になります。
投球動作は体幹・上下肢を含めた運動連鎖であり、投球フォームのチェックポイントとその解釈を行っていく。
1.足の爪先の方向
- アーリーコッキングからレイトコッキングで発生する体幹の回旋を予期する爪先の方向を観察する
- 爪先が外側に開きすぎたり、内側に閉じすぎたりすることで体幹の回旋や下肢の安定感に影響を与える
2.下肢の安定感
- 下肢の安定感は、体幹の回旋に続く上肢の運動を安定して発揮させる前提となる
3.体幹の利用
- 体幹の利用は、肩肘へのストレスを軽減させるための基本となる
- 下肢、体幹の動きを制限しての投球は肩肘へのストレスが増大する
- 投球側の骨盤から投球側の肩にかけて回転の基本軸を想定し、この回転軸の回りをきちんと回す運動が体幹の利用的な動きである
4.左右肩の高さの相違
- アーリーコッキングからレイトコッキングにかけて投球側と対側に肩の高さの相違があるかどうかを確認する
- 両肩の高さの相違を把握するのは、これに伴う投球側の肘の高さに影響を与えるからである
- レイトコッキングからの肩の高さの投球フォームでは肘も下がってしまい、体幹の回旋を上手く肩に伝えることができず、手投げの状況を引き起こす
5.肘の高さ、肘関節屈曲角度
- レイトコッキングからアクセラレーションにかけて肘の高さが肩の高さと同じであるか、高い位置にあるか、低い位置にあるかを観察する
- 肘の高さが肩より低いケースでは、手投げの状況を引き起こす
- 肘屈曲角度は、レイトコッキングからアクセラレーションにかけて前額面から評価する
- 肘屈曲角度が90°であるか、それより大きいか、小さいかで評価する
- 肘が伸展すればするほど肘への負担は増加する
6.前腕の回内・回外
- アーリーコッキング時の回内位からアクセラレーションの回外位へ運動が発生する
- ボールの面が後ろ向きから前向きに変わるという運動が起こるのが一般的で、この運動がどのように行われているかを観察する
- 肘へのストレスだけを考えると、大きな回外から回内への急速な運動は肘内側へのストレスを増加させる
7.上肢の巻き込み
- フォロースルーにおいて、ボールを投げ終わった後の上肢がどこにあるのかを観察する
- 腕が体幹の中に上手く巻き込まれているかどうかを確認する
- 上肢が体幹の前に残ったままのフォームは、体幹の回旋エネルギーを肩肘で直接的に受けて抑えることになり、肩肘のストレスを大きくする
- 特に肘には遠心力による肘の伸展で肘後方の痛みを助長する場合がある
肩関節の運動と筋肉・関節包

この記事は次のような人におススメ!
- 肩甲上腕・肩甲胸郭関節に作用する筋を知りたい
- 肩関節包・靭帯の伸張部位を知りたい
肩甲上腕関節に作用する筋
屈曲
伸展
外転
内転
- 大胸筋
- 広背筋
- 大円筋
- 肩甲下筋
- 烏口腕筋
- 上腕二頭筋短頭
外旋
- 棘下筋
- 小円筋
- 三角筋後部繊維
内旋
- 大胸筋
- 肩甲下筋
- 大円筋
- 広背筋
- 三角筋前部線維
水平屈曲
- 三角筋前部線維
- 大胸筋
- 烏口腕筋
- 肩甲下筋
水平伸展
- 三角筋中部、後部繊維
- 広背筋
- 大円筋
- 棘下筋
- 小円筋
肩甲胸郭関節に作用する筋
挙上
- 僧帽筋上部繊維
- 肩甲挙筋
- 菱形筋
下制
- 僧帽筋下部繊維
- 小胸筋
- 鎖骨下筋
- 広背筋
- 大胸筋
上方回旋
- 前鋸筋
- 僧帽筋上部、下部繊維
下方回旋
- 肩甲挙筋
- 菱形筋
- 小胸筋
外転
- 前鋸筋
- 小胸筋
- 大胸筋
内転
- 菱形筋
- 僧帽筋中部繊維
他動運動における肩関節包および靭帯の伸張部位
運動方向 伸張部位
屈曲 後下方関節包
伸展 前方関節包
外転 下方関節包
内転 上方関節包
水平屈曲 後方関節包
水平伸展 前方関節包
外旋 第1肢位 前方関節包・烏口上腕靭帯
〃 第2肢位 前下方関節包
〃 第3肢位 上方関節包
内旋 第1肢位 後方関節包
〃 第2肢位 後下方関節包
〃 第3肢位 下方関節包
野球肩の原因となる5つの器質的病変 腱板病変・肩甲骨運動異常・肩不安定性・上腕二頭筋病変・肩甲上腕関節内旋可動域制限

この記事は次のような人におススメ!
- 野球肩の原因となる器質的病変を知りたい
- 器質的病変の鑑別方法を知りたい
投球動作の理解について
- 野球肩が起こるようになってことについて、基本的な投球動作を理解することが必要である
- 投球動作は便宜上、いくつかの動作局面に分けて論じられる
- 投球動作を考える際に押さえておかなければことは、1回の動作が約2秒以内という短時間で終了することである
- コッキング期からボールリリース時まではたったの0.139秒である
- ボールリリース前後での肩関節内外旋運動の最大角速度は6100°/秒に達する
- 投球動作は高速で強い慣性力の中での運動であり、コッキング期からボールリリース直後の減速期までは意識的に関節運動をコントロールすることは難しい
- この間は、伸張反射を利用した受動的な遠心性から求心性への筋活動の切り替えと関節運動が要求される
- 関節構成体には、肩挙上位での外旋から内旋、水平外典から水平内転、外転から内転へと大きな角度変化を要求される
- 身体機能の評価では、筋の遠心性収縮機能や反射性収縮、投球動作を模倣した最終可動域での張力発揮などを評価することがポイントである
5つの器質的病変
- 腱板病変
- 肩甲骨運動異常
- 肩不安定性
- 上腕二頭筋腱病変(SLAP)
- GIRD (肩甲上腕関節内旋可動域制限)
鑑別方法
腱板病変
インピンジメント症状あり
⇩
- Jobeテスト陽性
- Neerテスト陽性(前方の痛み)
- Hawkinsテスト陽性
- Apprehensionテスト陽性 の場合、
⇩
エクスターナルインピンジメント(肩峰下)
⇩
- Relocationテスト陰性 の場合、
⇩
一次的インピンジメント(肥厚した肩峰下滑液包などが挟み込まれるもの)
⇩
- Full canテスト陽性 の場合、
⇩
腱板病変
肩甲骨運動異常
インピンジメント症状あり
⇩
- Jobeテスト陽性
- Neerテスト陽性(前方の痛み)
- Hawkinsテスト陽性
- Apprehensionテスト陽性 の場合、
⇩
エクスターナルインピンジメント(肩峰下)
⇩
- Relocationテスト陽性 の場合、
⇩
二次的インピンジメント(腱板断裂などの原因で不安定症の結果として生じるもの)
⇩
- Scapular assistance test(SAT)陽性
- Scapular retraction test(SRT)陽性 の場合、
⇩
肩甲骨運動異常
肩不安定性
インピンジメント症状あり
⇩
- Jobeテスト陰性
- Neerテスト陽性(前方の痛み)
- Hawkinsテスト陰性
- Apprehensionテスト陽性 の場合、
⇩
インターナルインピンジメント(後上方関節窩)
⇩
- Relocationテスト陽性 の場合、
⇩
二次的インピンジメント(腱板断裂などの原因で不安定症の結果として生じるもの)
⇩
- Laxityテスト陽性
- Apprehensionテスト陽性
- Relocationテスト陽性 の場合、
⇩
肩不安定性
上腕二頭筋腱病変(SLAP)
インピンジメント症状あり
⇩
- Jobeテスト陰性
- Neerテスト陽性(前方の痛み)
- Hawkinsテスト陰性
- Apprehensionテスト陽性 の場合、
⇩
インターナルインピンジメント(後上方関節窩)
⇩
- Relocationテスト陽性 の場合、
⇩
二次的インピンジメント(腱板断裂などの原因で不安定症の結果として生じるもの)
⇩
- O'Brienテスト陽性
- Speed'sテスト陽性
- biceps load Ⅱテスト陽性 の場合、
⇩
上腕二頭筋腱病変(SLAP)
GIRD (肩甲上腕関節内旋可動域制限)
インピンジメント症状あり
⇩
- Jobeテスト陰性
- Neerテスト陽性(前方の痛み)
- Hawkinsテスト陰性
- Apprehensionテスト陽性 の場合、
⇩
インターナルインピンジメント(後上方関節窩)
⇩
- Relocationテスト陽性 の場合、
⇩
二次的インピンジメント(腱板断裂などの原因で不安定症の結果として生じるもの)
⇩
- インターナルローテーション可動域低下 の場合、
⇩
GIRD (肩甲上腕関節内旋可動域制限)
参考文献
野球肩の理学療法における臨床推論 (理学療法 33巻8号 2016年8月 元木純)
投球障害肩の原因となる3つの理由 投球負荷・投球フォーム・身体機能

この記事は次のような人におススメ!
- 投球障害肩の原因を知りたい
- 投球障害肩を予防するためには何を気を付ければいいか知りたい
投球障害肩の原因となる3つの理由
- 投球障害肩の理由はおおまかに次の3つの理由があります
- 投球負荷
- 投球フォーム
- 身体機能
投球負荷
- 投球負荷には力学的負荷と運動量過多がある
力学的負荷
- 牽引
- 衝突
- 摩擦
- ねじれ
- 剪断
運動量過多
- 球数
- 球速
- 距離
- 練習時間
- 試合数
- 練習日数
- 休養日
投球フォーム
- wind up ~ early cocking での非合理的なフォーム
- クロスステップ
- ステップ幅の異常
- 早すぎる肩・腰の開き
- 膝割れ
- late cocking ~ follow through での非合理的なフォーム
- 過度の水平伸展
- 肘下がり
- 肘先行
- 腰・体幹の回旋不足
『投球障害肩』について復習したい方はこちら
⇩⇩⇩
『投球フォームの分析』について復習したい方はこちら
⇩⇩⇩
身体機能
- 肩甲上腕関節
- 肩後方軟部組織・肩鎖関節・胸鎖関節のジョイントモビリティ低下
- 関節上腕靭帯・関節包の緩み
- 腱板、肩甲骨周囲の筋力・筋持久力低下
- 肩甲胸郭関節
- 傾斜と回旋
- 神経障害
- 橈骨神経・正中神経・尺骨神経
- 股関節
- 関節可動域制限・筋力・筋持久力低下
- 足関節・足部
- 関節可動域制限・筋力・筋持久力低下
参考文献
上肢のスポーツ障害の理学療法における臨床推論の考え方・あり方 (理学療法 33巻8号 2016年8月 小柳磨毅)
体幹筋機能とトレーニング ローカル筋・グローバル筋・他動サブシステム・自動サブシステム・神経コントロールサブシステム・ドローイン・サブマキシマルドローイン・ブレーシング・Early activity・Tonic activity・Phasic activity

- 脊柱安定性に関わる体幹筋の役割
- 体幹筋の分類
- コアスタビリティートレーニングの考え方
- 筋活動の様式から見た基本的な体幹筋機能
- 3種類の腹筋群活動様式
- ローカル筋のモーターコントロールエクササイズ
- ブリッジエクササイズ
- 筋筋膜経線に沿った体幹筋トレーニング
- 体幹筋機能は運動パフォーマンスを向上させるか?
- 参考文献
脊柱安定性に関わる体幹筋の役割
- 脊椎の機能は、身体部位の運動を可能にすること、負荷を担うこと、そして脊髄と神経根を保護することである
- そのためには、脊椎のオートマティックな安定性が必要である
- それを賄う3つのシステムがあるとしている
- 他動サブシステム
- 自動サブシステム
- 神経コントロールサブシステム
- これら3つのシステムは互いに補完し合えるとして、筋の制御作用が存在することを示唆している
他動サブシステム
- 他動サブシステムは椎骨、椎間関節面、椎間板、脊柱の靭帯、関節包からなる
- 最終可動域の付近で機能し、ニュートラルポジション近傍では制動性をあまり持たず、代わりに脊椎の状況のセンサーとして働く
自動サブシステム
- 自動サブシステムは脊柱に連なる筋と腱からなる
- それぞれの状況において安定性に必要とされる力を発揮する
神経コントロールサブシステム
- 神経コントロールサブシステムは固有受容器と中枢神経系および末梢神経系からなる
- 固有受容器からの情報を受信し安定性に必要な力を決定するとともに、自動サブシステムの筋がそれぞれの能力に応じた力を発揮するためのコントロールを行う
体幹の安定性に関連する筋群
- 安定性に関連する筋をローカルマッスルとグローバルマッスルに分類した
- ローカルマッスルは深層で持久的に働く
- 椎骨に直接付くため、脊椎分節の安定性に作用し、腰椎に制御と剛性を与える
- グローバルマッスルは浅層に位置し、相動性で骨盤と胸郭を結び、体幹の運動を司る
体幹筋の分類

- 体幹筋は腰椎安定化作用における機能の違いから、ローカル筋とグローバル筋の2つに分類される
ローカル筋
- 腹横筋
- 内腹斜筋(胸腰筋膜付着線維)
- 腰方形筋の内側線維
- 多裂筋
- 胸最長筋の腰部
- 腰腸肋筋の腰部
- 横突間筋
- 棘間筋
- 大腰筋
- ローカル筋は起始もしくは停止が腰椎に直接付着する筋と定義される
- 体幹深部に位置し、腰椎の分節的安定性を制御している
- 関節に適度な緊張を与え、安定性を高める働きをしている
グローバル筋
- 腹直筋
- 外腹斜筋
- 内腹斜筋
- 胸最長筋の胸部
- 腰腸肋筋の胸部
- 脊柱に直接付着しない多分節間を横断する表在筋である
- 脊椎運動時のトルクを発生し、運動方向をコントロールしている
- 多分節間を横断していることから張り網のように作用し、侠客から骨盤に力を伝達する役割を有している
- この2つの筋システムが相互に作用することにより、腰椎の安定化が増加し、体幹の剛性が高まる
コアスタビリティートレーニングの考え方
リチャードソンらの提唱
- モーターコントロールの不良が組織の微細損傷を生じ、その累積が腰痛の発症を招くとした
- 腹横筋や多裂筋など特定のローカルマッスルを活性化させることで脊椎の支持性を高める「分節安定化トレーニング」を提案した
- 体重支持時の機能から筋を体重支持筋と非体重支持筋に分類した
- 体重負荷時には体重支持筋である単関節筋(ローカルマッスル)が動員されるため閉鎖運動連鎖や抗重力姿勢で作用する
- 免荷状態では筋断面積が減少し易疲労性で遅筋から速筋へと変化するとしている
- 非体重支持筋は多関節・多機能筋群であり、開放運動連鎖やバリステッィク運動など主として非体重支持運動で動員され、免荷時でもその断面積や繊維の性質は影響を受けないとしている
Stage1:ローカル分節コントロール
- グローバルマッスルから分離したローカルマッスルの同時収縮を再確立する
- 体重支持機能に負荷を加えないことで分離を促し、過活動なグローバルマッスルを抑制する
Stage2:閉鎖運動連鎖分節コントロール
- 体重支持閉鎖運動連鎖エクササイズを用いて負荷刺激を徐々に漸増させることでローカルマッスルと体重支持筋の統合を図る
- 座位における脊柱中間位での負荷から開始し、不安定な支持面でのエクササイズに移行することで、体重支持筋の機能をさらに促通する
Stage3:開放運動連鎖分節コントロール
- 隣接する分節の開放性の運動中に腰椎骨盤領域の代償運動を抑制する
- 体幹の筋力および持久力の低下を治療する
- 高負荷・高速度の体幹運動を含む開放および閉鎖運動連鎖が組み合わさったスポーツなどの機能的活動へと進める
- ローカル分節のコントロールは維持する
マクギルの提唱
- コアの剛性と安定性は疼痛管理、パフォーマンス向上、損傷からの回復に不可欠な要素であるとしている
- 十分な安定性の確保に必要な筋の活動量は人と作業によって異なり、すべての筋が重要である
- 腹横筋のような単独の筋に注目しても安定性は向上しないとする
- 安定化筋をローカルとグローバルとに区別することに否定的な見解をしている
- エクササイズを行う上では無痛性で脊柱中間位を維持し、持久力を強調することが大切である
- ビック3エクササイズとして、カールアップ、サイドブリッジ、バードドッグを推奨している
- これらのエクササイズは脊柱への高負荷を避け、十分に筋を刺激し、安定性を得るものである
- 日常生活の中で腰部を健全に保つためにはStage3までで強度が十分である
- スポーツなどハイパフォーマンスを望む場合、Stage4・5が適応となる
Stage1:質の高い動作の記憶を確立する
- 痛みなく日常活動を行うため、ヒップヒンジスクワット、ランジ、回線制御の習得から開始する
- 動きのパターンは腹壁の軽度の収縮を維持しながら行う
Stage2:全身および関節の安定性を構築する
- ビック3エクササイズを開始し、安定した動きのパターンを習得する
- 適切な姿勢および筋の活性化パターンを確実にするために日常的な活動を繰り返し学習する
Stage3:持久力を向上させる
- 安定した筋活動のパターンを維持するために持久力を高める
- 持久力を向上させるには疲労を生じない段階から開始する
- 短い保持時間(7~8秒)でセット数を繰り返す
- セット数の設定ではセット毎に反復回数を減らしていく逆ピラミッドを用いることで良い技術が促進される
Stage4:筋力を高める
- ビック3エクササイズによりコアの剛性を高め、押す・引く・持ち上げる・スクワット・ランジ・運搬などの動作や回線の制御により、段階的に負荷を増やしていく
Stage5:スピードやパワー、アジリティーを向上させる
- Stage4までで構築した基礎に基づき、最高どおパフォーマンスを作り上げる
- コアの剛性を高めて股関節、肩関節、遠位時関節の運動能力を発揮させ、競技に特化したトレーニングを行う
筋活動の様式から見た基本的な体幹筋機能
Early activity
- 1990年代からローカル筋機能の重要性を報告した研究が多く発表されるようになった
- その代表的発表が、四肢運動時の腹横筋フィードフォワード作用である
- 上肢挙上時に腹横筋は三角筋か(主動作筋)に先行して活動し、体幹筋の中で最も早く活動を開始する
- 同様の結果が下肢の運動でも確認されている
- 例えば、ジャンプ動作jに腹横筋は外腹斜筋や腹直筋よりも優位に早く活動し、蹴り出し期にて大きな地面反力を受ける準備段階として働くことを報告している
- 以上の通り、腹横筋は「Early activity」によって、四肢への力の伝達や円滑な運動制御をしている
Tonic activity
- ローカル筋は歩行などの負荷の低い反復運動や姿勢制御を行う際には、低い筋活動量を保ちながら持続的に活動する「Tonic activity」を有する
- 遅い歩行速度ではグローバル筋(腹直筋)は活動していないのに対し、ローカル筋(腹横筋や内腹斜筋)は歩行周期全体を通じて活動している
Phasic activity
- ランニングなど負荷の高い運動ではローカル筋とグローバル筋は共同収縮を示す相かつ筋活動量が著名に低い層の両者が混在する「Phasic activity」を呈する
- ジャンプ動作時の腹筋群においても、地面反力を強く受ける蹴り出し期では、全ての腹筋群が活動量が共同収縮を示すが、空中では筋活動量が一気に低下するオン/オフのある筋活動様式を示した
3種類の腹筋群活動様式
ドローイン
- ドローインは腹横筋の選択的収縮を促通する手法である
- 運動方法は、内腹斜筋の収縮(膨隆)を感じない時点まで、ゆっくり下腹部を引き込ませる
- 効果は、腹横筋の神経筋反応の改善である
サブマキシマル ドローイン
サブマキシマル ドローインは腹横筋と内腹斜筋の収縮を促通する方法である
- 運動方法は、最大限下腹部を引き込ませると内腹斜筋の収縮(膨隆)を触知できる
- 効果は、腹横筋と内腹斜筋の筋力増強である
- ドローインよりも収縮強度が上がる
ブレーシング
- ブレーシングは腹筋群の共同収縮である
- 運動方法は、腹部を膨らませ、体幹筋すべてに力を入れる
- 効果は、体幹の合成の向上である
ローカル筋のモーターコントロールエクササイズ
腹横筋
- 背臥位で下腹部のみを引き込ませることが腹横筋下部および中部繊維の促通に有効である
- 片側性に腹横筋を促通する場合、促通する側を下にした側臥位にてドローインを行うサイドドローインが有効である
多裂筋
- 腹臥位や四つ這い姿勢でゆっくり骨盤の前傾を促すよう運動させる
- この際、表層脊柱起立筋の過剰収縮を認めず、下位腰椎の多裂筋の収縮が起きていることを触診にて確認する
ブリッジエクササイズ
- ローカル筋機能を向上させた後、機能的な体幹の剛性を高めるためにブリッジエクササイズが行われる
- 肘-爪先ブリッジでは腹筋群の共同収縮が特異的に大きかった
- バックブリッジは背筋群の共同収縮が特異的に大きかった
- 掌-膝ブリッジでは30~40%MVCの腹筋・背筋群の共同収縮を示した
- サイドブリッジでは支持側の外腹斜筋の活動量が特異的に大きかった
- ローかつ筋機能に焦点を当てた体幹安定性向上を目的としたトレーニングでは肘-膝や掌-膝などに一側四肢挙上を伴わせる特異的なトレーニングが有用となる
筋筋膜経線に沿った体幹筋トレーニング
- より機能的な体幹筋機能を作るため、筋筋膜経線を意識した体幹筋トレーニングを実施する
- 人体の筋肉は筋膜で連結されており、あらゆる動作において共同的に活動することで体幹安定性を高める
- 体幹全面では、一側の外腹斜筋が反対側の内転筋へと前斜走スリングによって連結されている
- 前斜走スリングを促通するには、サイドブリッジ姿勢を上側の下肢で支持し、下側の腹斜筋群と上側の内転筋群の共同収縮を促通する
- 背面の筋群では、一側の広背筋から腰背筋膜を介して反対側の大殿筋へと後斜走スリングによって連結されている
- 後斜走スリングを促通するには促通するには背筋運動に体側の肩関節伸展と股関節伸展を伴うクロスモーション背筋が有効である
体幹筋機能は運動パフォーマンスを向上させるか?
- 垂直跳び、アジリティー、スプリント能力に弱~中程度の相関を示している
参考文献
体幹筋機能のエビデンスとアスレティックトレーニング (日本アスレティックトレーニング学会誌 第5巻 第1号 3-11 2019 大久保雄)
スポーツ理学療法におけるコアスタビリティートレーニング活用の考え方 (理学療法 34巻11号 2017 原清和)
腰椎の成長期スポーツ障害
今回は『腰椎の成長期スポーツ障害』について共有していきます!
腰椎分離症・すべり症

- 腰椎分離症は、関節突起間の連続性が途絶した状態を指す
- 成長期に発生する関節突起間の疲労骨折であると考えられている
- 不顕性に進行して、明確な腰痛の病歴なしに終末期として発見される症例が少なくない
- 一方、骨髄内に浮腫を思わせるような高信号域が出現するのみならず、骨外まで炎症が波及していると考えられる症例もある
- 腰椎各運動中、応力が関節突起間部に集中し、特に腰椎の伸展・回旋運動が同時に起こったときに著しいことが明らかになっている
- 関節突起間の分離は尾側から進行することが示されている
- 慢性に加わったストレスにより関節突起間の疲労骨折が進行し、そのまま緩徐に分離が完成する場合と、やや強い力がかかることにより腰痛とともに骨折が貫通する場合がある
- 腰椎分離症に続発するすべりは、成人で椎間板の変性に伴って進行するのとは異なり、椎体終板にある成長軟骨板ですべりが発生する
- 従って、骨が未熟であるほど発生・進行しやすい
- すなわち、椎体の二次骨化核が未出現な時期か、出現していても椎体に癒合していない時期ではすべりが進行する危険性がある
診断
- 腰痛が中心であるが、まれに根症状を訴えることもある
- 腰部の伸展やケンプ手技では腰痛を訴え、分離部に一致した圧痛を認める場合には分離症を疑う
- 画像診断は腰椎単純X線像が基本
- 斜位像で「スコッチテリアの首輪」を確認するよう努める
- X線上(斜位像)の病期は簡便に初期、進行期、終末期に分類できる
- 単純X線像で明瞭なものは進行期以降の分離である
- ただ、関節突起部の分離の方向は必ずしも一定でなく、診断には側面像、正面像も参考にする必要がある
治療
終末期の場合
- 保存療法が基本である
- 明らかな終末期分離では骨癒合の可能性はなく、早期のスポーツ復帰を目指して対症的に治療する
- 外固定は疼痛の程度に応じて使用する
- 多くは安静により症状は速やかに消褪する
- 必要なのは体幹筋力の強化、股関節のストレッチを行い、腰痛の再燃を防ぐことである
- 腰部の伸展を減じるようにフォームの矯正や体幹以外の必要な筋力強化も指導する
初期の場合
- 初期病変であれば骨癒合を目指す
- 3ヶ月間スポーツ活動の全面的中断と伸展・回旋を制限した硬性コルセットによる外固定を行う
- この間、固定化で伸展と回旋を制限しながら体幹筋力の強化と股関節可動域の拡大を図る
- 3ヶ月後のMRIで高信号域が消失したところを確認できれば、CTで骨癒合状態を確認し、高信号が消失しない場合には固定期間を延長する
- このように治療した結果、T2で高信号がある初期分離の骨癒合率は80%以上である
- 3ヶ月時点で癒合傾向がないか、逆に増悪傾向があり、高信号が消失しておれば、スポーツを再開させ早期の復帰を目指す
- 骨癒合が得られた後でも癒合部の骨改変が進むまでは腰部の伸展・回旋はある程度の制限が必要だと考える
- 復帰当初は腰椎伸展を制限するベルトを装着させ、直線的な運動から再開させるように心がけている
- 成長期に手術療法を選択するのはきわめて例外的である
- 手術療法を選択するとしても骨成熟がほぼ得られた時期しか適応はないと考える
参考文献
腰椎の成長期スポーツ障害 (関節外科 Vol.32 No.3 2013 加藤真介)
体幹後屈時痛に対するリハビリ
今回は『体幹後屈時痛に対するリハビリ』について共有していきます!
後屈時痛の要因
- 後屈時痛の要因として、椎間関節性、脊椎分離性、脊柱管狭窄症、あるいは仙腸関節性など様々な報告がされている
椎間関節性の鑑別
- 後屈時痛群から腰椎椎間関節性疼痛の鑑別方法として、青木らが提唱する腿上げテストがある
- 腿上げテストの結果から、陽性群、陰性群に分類し、陽性例は椎間関節性疼痛、陰性例は非椎間関節疼痛と仮定し、それぞれ個別の評価・治療を行った
対象
- 羅病期間が3ヶ月以上有する慢性腰痛症32例のうち、体幹自動運動テストにて後屈時痛を主訴とする20例
治療方法
- 腿上げテストを施行し、判定基準は施工前・後で運動時痛の改善が60%以上認められた場合に陽性、60%以下の場合を陰性とした
- 陽性例には椎間関節の他動運動テストとスプリングテストと大腰筋の圧痛をVASを行った
- 過少運動症例にはモビライゼーションを行った
- 過剰運動症例には多裂筋を中心にした脊柱安定化運動を行った
- 陰性例には骨盤帯ねじれ障害の確認位置テスト、股関節の自動・他動運動テスト、腹臥位での膝関節屈曲テスト、大腰筋の圧痛テストを行った
- 骨盤帯ねじれ障害には骨盤正中化を目的としたマッスルエナジー手技を行った
- 股関節過少運動例には股関節モビライゼーションを行った
- 腹臥位での膝関節屈曲テストで左右差が生じる場合、早期に生じる骨盤帯の前方回旋モビライゼーションを行った
- 大腰筋の圧痛を呈する場合にはリリースを施行した
結果
- 大腰筋のリリースの結果、後屈時痛が60%以上改善したのは陽性例では8例中7例、陰性群では12例中1例であった
- 陽性例で椎間関節モビライゼーションを施行したのは5例で、治療直後より運動時痛は有意に改善した
- 陽性例で安定化運動を施行したのは3例で、治療直後より運動時痛は有意に改善した
- 陰性例では骨盤正中化を目的としたマッスルエナジーテクニックで改善を呈したのは12例中2例であった
- 股関節モビライゼーションで改善を呈したのが12例中1例であった
- 腹臥位での膝関節屈曲テストで骨盤帯モビライゼーションで改善を呈した症例は12例中8例であった
参考文献
体幹後屈時痛に対するリハビリ (関節外科 Vol.32 No.3 2013 亀山泰)
骨盤の評価
今回は『骨盤の評価』について共有していきます!
骨盤の評価について
- 仙骨と2つの寛骨よりなる骨盤は、立位・座位などの静的な姿勢の保持や、歩行時におけるスムーズな力の伝達などに重要な役割を果たす
- 骨盤の機能障害によって、姿勢保持や歩行サイクルに影響を及ぼし、腰下肢痛を招くとともに、骨盤底筋及び骨盤内臓器にも影響を及ぼすと考えられている
- 骨盤機能障害の分類にはいくつかの考え方が存在する
- 骨盤の変位をイメージできるようになれば、いずれの方法にも対応が可能となる
腸骨の位置変位
後方腸骨(PI腸骨:上方恥骨)
- ASISに対してPSISが下方
- 仙骨に対して腸骨が後下方
- 短下肢
- 骨盤後傾
- 坐骨前方
- 圧痛点前方
- 荷重側になりやすい
- 腰痛が生じやすい
前方腸骨(AS腸骨:下方恥骨)
インフレア腸骨(内方腸骨)
- ASIS内側変位
- PSIS外側変位
- 股関節内旋位
- 寛骨が恥骨結合に近づく
- 前仙腸靭帯短縮
- 後仙腸靭帯伸張
- 腹横筋厚い
- 上前腸骨棘と臍との距離が反対側より近い
- IN検査陽性
アウトフレア腸骨(外方腸骨)
- ASIS外側変位
- PSIS内側変位
- 股関節外旋位
- 寛骨が恥骨結合から離れる
- 前仙腸靭帯伸張
- 後仙腸靭帯短縮
- 腹横筋薄い ⇒ 体幹不安定
- 上前腸骨棘と臍との距離が反対側より遠い
- En検査陽性
立位屈曲検査
- 検査者がPSISにコンタクトした状態で、被検者が前屈する
- この時のPSISの動きから、仙腸関節の可動性の有無を判断する
- PSISが反対側に比べてより頭方に移動するほうが陽性
ASISと臍の距離
- ASISに母指を、臍に示指を当て、左右でASISと臍との距離を比較する
- インフレア腸骨:ASISと臍の距離が反対側より近い
- アウトフレア腸骨: 〃 遠い
腰部の評価
今回は『腰部の評価』について共有していきます!
体幹のスクリーニングテスト
- 動的な視診と触診によって制限部位を特定する
- 全体の可動範囲の左右差・協調性を失っている部分、運動のリズムをみる
- 異常な動きが認められた部位の緊張の分布を触診で確認する
側屈
- 脊柱がなだらかなCカーブを描かない
⇒ 反対側の腹斜筋・肋間筋・腸肋筋・腰方形筋などの短縮
⇒ 側屈と反対側の中殿筋の短縮
- 骨盤が側屈と反対方向に移動しない
回旋
右回旋で可動域が減少している場合
⇒ 左股関節屈筋群の短縮
- 左股関節の外旋、伸展が起こらない
⇒ 右股関節外旋筋、伸筋群の短縮
- 右股関節の内旋、屈曲が起こらない
⇒ 右前胸部の筋、右外腹斜筋の短縮
- 右肩が引けない
⇒ 左脊柱起立筋群の短縮
- 左肩が前に出てこない
屈曲
⇒ 腰部の筋群の短縮
- 腰部が平坦
⇒ 腓腹筋・ハムストリングの短縮
- 腰部の屈曲が増強、膝関節の軽度屈曲
伸展
⇒ 股関節屈筋群の短縮
- 骨盤が前に出ない、動き初めに膝が曲がる
⇒ 腹筋群の短縮
- 腹壁が平坦、胸椎の後弯が減少しない
⇒ 大胸筋の短縮
- 胸椎の後弯が減少しない
腰椎の評価
スプリングテスト(弾発テスト)
- 筋筋膜の制限か関節の制限かを見分け、可動性の少ない分節をしぼりこむ
- スプリングテストでは棘突起にコンタクトをして押圧を加え椎骨を動かす
- それにより、椎骨間の制限の有無をおおよそ判断する
- 脊柱周囲の緊張が強く、スプリングテストで椎骨の抵抗感が強ければ、関節モビライゼーションが高まる
- 抵抗感が強くなければ、筋筋膜へのアプローチが適用となる可能性は高まる
手順
成長期における疲労骨折の診断と治療
今回は『成長期における疲労骨折の診断と治療』について共有していきます!
疲労骨折の特徴
好発年齢
好発部位
野球での疲労骨折部位と原因動作
- 第1肋骨 - 投球
- 第4~7肋骨 - スイング、体幹回旋
- 有鉤骨鉤 - バッティング
- 尺骨 - 投球
- 肘頭 - 投球
- 大腿骨 - ダッシュ、ランニング
- 脛骨疾走型 - ダッシュ、ランニング
- 腓骨 - ダッシュ、ランニング
- 足舟状骨 - ダッシュ、ランニング
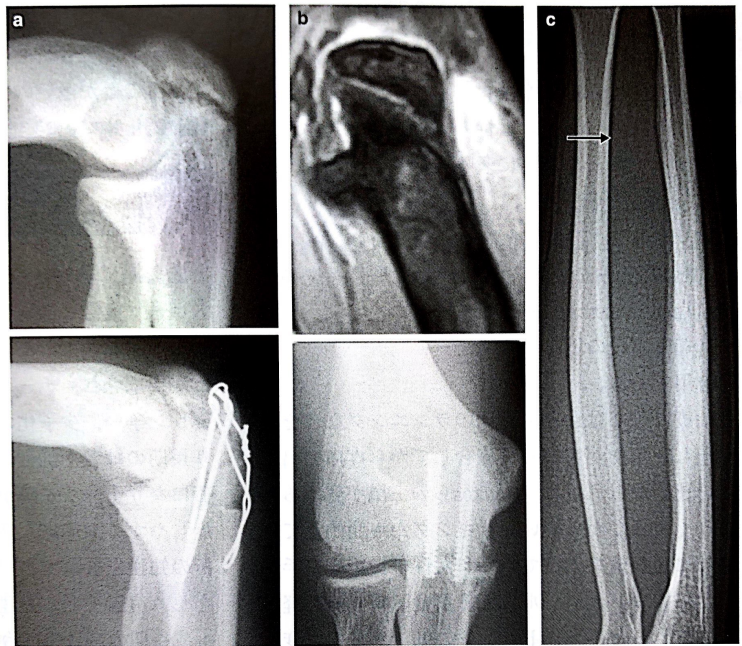
a:肘頭骨端線閉鎖不全 b:肘頭疲労骨折 c:尺骨骨幹部骨膜肥厚
診断
問診
- スポーツ種目や動作、発症までの練習内容などを骨にストレスが繰り返し加わった状況を詳細に聞く
- スポーツの量や質、シューズなどの環境が変化した場合は発症しやすい
臨床所見
- 局所の圧痛がある
- 特に限局する骨直上の圧痛点や腫脹部の確認は重要である
- 筋肉などに覆われている大腿骨頚部や顆上部の疲労骨折では大腿や膝に放散痛を認めることがある
- 第1肋骨は肩甲骨内側に放散痛を認めることがある
- 下肢の場合、患肢でジャンプすると疼痛が再現できる(hop test)
画像診断
治療
- 原則は保存療法である
- 疼痛が誘発されるスポーツ動作を完全中止し、日常動作などは制限しないことが多い
- 発症初期や急性発症例では荷重時痛や動作時痛、腫脹が強い場合、完全骨を生じた例などはギプスやシーネ固定、免荷を要することもある
- 患部外のトレーニングやストレッチングなどは患部にストレスが加わらなければ積極的に強化する
- 遷延治癒や偽関節例では侵襲が少ない低出力超音波パルス治療器の使用が行われている
- 保存療法で改善しない症例、トップアスリートで再発や知慮の遷延の可能性があり早期に確実なスポーツ復帰を希望する場合、手術療法が選択される
スポーツ復帰
再発予防
参考文献
成長期における疲労骨折の診断と治療 (関節外科 Vol.32 No.3 2013 亀山泰)
成長期スポーツ外傷の診断上の注意点 成長期の骨の特徴・成長期スポーツ外傷に関する統計・足関節・膝関節・肉離れ・骨盤部・手関節部・腕部・肩関節部

成長期の骨の特徴
- 成長期の骨の特徴は以下の5つがある
- 弾性力に富み、外力の吸収能力がある
- 骨膜が厚く強靭である
- 仮骨形成が旺盛である
- 自家強制力に優れている
- 骨端軟骨版を有し、その損傷により成長障害(変形の残存、脚長差)が生じる可能性がある
- 成長過程では力学的に脆弱な組織が残存し、この時期に靭帯が骨に比較して強靭であるため、靭帯損傷(捻挫)より靭帯の起始停止部における骨軟骨理列骨折の発症が高いことが知られている
成長期スポーツ外傷に関する統計
- 小学生
- 足首の捻挫
- 手指の突き指
- 中学生、高校生
- 足首の捻挫
- 膝関節の打撲・挫傷
- 手指の突き指
- 膝内側側副靭帯損傷
- 半月板損傷
- 腓腹筋肉離れ
- 十字靭帯損傷
- 大腿四頭筋肉離れ
- 前腕骨骨折
- ハムストリングス肉離れ
診察にあたっての一般的注意事項
- 受傷日、競技歴、競技種目、ポジション、準備運動やストレッチ実施の有無、練習の組み立て方、練習量、試合の頻度、利き足・利き手、受傷時の詳しい状況が必要である
- 成長期外傷の特徴として、軟骨組織で覆われている関節周囲の裂離骨折はX線像には描出されないことがある
- 骨端軟骨損傷にも注意しながら、四肢の場合は左右両側を撮影して比較検討することが大切である
- 急性に発症しても、疲労骨折の末期像や離断性骨軟骨炎の骨軟骨片分離などの場合もあるので注意が必要である
- 診断に迷ったら関節造影、CTやMRI検査を必ず追加すべきである
足関節と足部
足尾首捻挫
- ランニング、ジャンプ、ダッシュを伴うあらゆるスポーツで生じる損傷の一つである
- 足関節および足部捻挫
- リスフラン関節捻挫
- 第1中足骨骨折
- 第5中足骨基部骨折
- 足関節脱臼骨折
- 腫脹、発赤、熱感、皮下出血の有無、圧痛点、次いで足部の底背屈運動の状態など局所所見を確認し、X線撮影を行う
- 腓骨の軟骨裂離骨折、骨端線損傷に注意が必要である
膝関節部
内側側副靭帯損傷
- 外傷の既往ははっきりいている
- 膝関節内側に自発痛があり、MCL起始もしくは停止部に圧痛を認める
- 膝外反ストレスで強い痛みを訴える
- ときに膝伸展、屈曲制限を認めることがある
半月板損傷
- 主に外側円板状半月など形態の異常から生じることが多く、外傷歴はないこともある
- 症状として、疼痛より轢音、弾発現象、可動域制限などを訴えることがある
- 小児では跛行の訴えで来院することもある
- 伸展制限の確認、屈曲伸展での轢音やクリックの確認、関節列隙の圧痛、マックマレーテストの確認、X線撮影を施行する
- 診断の確定にはMRI検査が必要である
- 過度のスポーツ活動による小学生の内側半月板水平断裂も散見される
離断性骨軟骨炎
- 病期としての進行は比較的無症状かつ慢性である
- 離断骨片の分離に伴う膝のロッキングにより、歩行困難などの主訴で救急来院する場合がある
十字靭帯損傷
- ニーイントゥーアウトの姿勢で受傷するため、中学生・高校生のジャンプをする競技やスキーなどでの受傷が多い
- 受傷直後は可動域制限と関節腫脹があるが、伸展制限が強い場合は半月板のロッキングやMCL損傷の合併を疑う必要がある
- 受傷後数日以内で関節腫脹があれば、関節穿刺にて関節血症を証明することが大切である
肉離れ
- いずれも急激なダッシュの開始や方向転換などで生じることが多い
- 受傷の程度により3段階に分類される
- 診断には運動開始時や運動中のエピソードと圧痛、腫脹、皮下出血などを確認する
- グレード1では局所における自発痛、圧痛と軽度の腫脹があり歩行は可能
- グレード2では断裂部に部分的な欠損があり疼痛のために歩行障害がある
- グレード3では中等度以上の欠損を損傷部に触知できる
- 筋損傷の範囲、程度を確認するためには超音波検査、MRI検査が有用である
骨盤部
- 成長期では骨端線が閉鎖していないため、筋付着部の裂離骨折を生じやすいことが挙げられる
裂離骨折
- 裂離骨折は筋肉の急激な収縮により発症する
- 部位は以下の通り
- 腸骨稜(内・外腹斜筋)
- 上前腸骨棘(縫工筋、大腿筋膜張筋)
- 下前腸骨棘(大腿直筋膜直頭)
- 小転子(腸腰筋)
- 坐骨結節(ハムストリングス、大内転筋)
- 大腿骨頚部疲労骨折
- 上前腸骨棘、下前腸骨棘、坐骨結節に頻度が多い
- 14~16歳の男子に多い
- 上前腸骨棘裂離骨折は、股関節伸展・膝関節屈曲位での縫工筋の収縮により生じる
- ジャンプやランニングなどの動作で生じ股関節の屈曲・外転運動で疼痛を訴える
- 下前腸骨棘裂離骨折は大腿直筋の急激な収縮、一般にはボールを蹴る動作で生じる
- 股関節自動屈曲での痛みがある
- 坐骨結節裂離骨折は体操競技や陸上のハードルなど股関節屈曲位・膝関節伸展位でハムストリングスもしくは大内転筋の収縮により生じる
- 症状は臀部痛で坐骨結節の圧痛があり、座位が取れない
- ハムストリングスによるものでは膝伸展位で股関節屈曲が困難となる
- 大内転筋によるものでは股間背う外転が困難となる
大腿骨頚部疲労骨折
- 横断型と圧迫型に分類される
- 成長期には頚部遠位に生じる圧迫型が多い
- ランナーに多く、股関節周囲筋群の疲労のため大腿骨頚部にかかる緩衝作用なくなるためとされている
- 歩行時の鼠径部痛などで慢性に進行し、軽微な外傷で骨折を生じてから救急搬送される例がある
手・手関節部
突き指
- 野球、バスケットボール、バレーボールなどの競技で生じる
- DIP関節の伸展ができなくなった状態で、伸筋腱損傷、末節骨骨折を伴う傷、骨端線離開がある
PIP関節脱臼骨折
- PIP関節軽度屈曲位にて指先部より長軸方向に外力が加わって生じる
- X線検査では診断は容易な場合が多い
腕部
前腕骨骨折
- 橈骨骨折、尺骨骨折があげられる
- 若木骨折や竹節骨折など成長型特有の骨折型がある
- 尺骨骨折ではモンテジア骨折を疑って肘関節のX線撮影を行う
肩関節部
- 肩関節脱臼
- 肩鎖関節脱臼
- 上腕骨近位骨端線離開
- 上腕骨骨幹部骨折
- いずれも外傷歴ははっきりしており、臨床症状とX線検査で容易に診断はできる
参考文献
成長期スポーツ外傷の診断上の注意点 (関節外科 Vol.32 No.3 2013 一戸貞文)
成長期スポーツ外傷・障害の特徴
今回は『成長期スポーツ外傷・障害の特徴』について共有していきます!
成長期の身体
身長の成長
- 成長期とは、一般に10歳前後からの身体成長が加速する時期から、年間身長増加量が1㎝未満となる直前までの時期と考えられている
- 身長の全国平均値
- 身長の標準偏差と各年齢の前年からの増加量
- 全国平均値は10歳より、女子が男子を上回る
- 12歳には男子が逆転し、その後男女差が大きくなる
- 全国平均値の増加が最大となるのは男子で12歳、女子で10歳であり、標準偏差が最大となる年齢と一致している
骨格の成長
- 骨格の長さの成長は骨端軟骨での骨形成によっており、骨端軟骨の閉鎖癒合時期は部位によって異なる
- 末梢より中枢側が遅く、四肢より体幹が遅い傾向がある
- 骨端核の骨化の進行とともに関節軟骨の厚さも徐々に減少する
- 骨長成長に対して、骨量増加の時期は遅れ、全身骨量増加が最大となる年齢は、身長増加が最大となる年齢より8ヶ月遅い
- 骨長増加と骨量増加時期のずれは骨密度の増加の停滞や一過性の減少を生じる可能性がある
- 起始、停止を骨に置く筋腱複合体の長さは骨長成長により決定される
- 従って、骨長成長が活発な時期に筋腱複合体は牽引され手安静時張力は高まるが、筋節が添加されることで適応する
- このような原因で成長期には筋の柔軟性が低下し、動きが固くなりやすい
- 県は筋収縮に伴い受動的に伸張され弾性エネルギーを蓄え、これを放出することでダイナミックな動作が可能になる
- 腱の伸張性は年少な小児のほうが大きく、年長な小児や成人では伸びにくくなる
- 腱が伸びにくくなることは、より強い張力による弾性エネルギーを蓄えられることにより、強い瞬発動作や反発動作が効率的に行えるようになる
成長期スポーツ外傷・障害の特徴
- 成長期の身体を特徴つける骨端軟骨の存在は力学的負荷に対して弱点となる
- 強大な牽引力が作用すると骨端軟骨層で裂け目が生じ、骨端核がはがれてしまう剥離骨折が発生する
- 上前腸骨棘、下前腸骨棘、上腕骨内側上顆などに多くみられる
- 一方、剥離骨折を起さない程度の力であっても繰り返し作用することで、骨端軟骨層は裂け、骨端核が膨隆する
- このような慢性障害を骨端症とよんでおり、膝のオスグット病がその典型である
- 骨端軟骨が存在する間は骨幹部から軟骨層を通過する血流がないため、骨端核への血流が乏しい状態である
- そのため、骨端核に衝突、圧迫、ねじれなどの負荷が加わることで発生する微細損傷の修復が進まず、骨壊死も生じやすいと考えられ、上腕骨小頭離断性骨軟骨炎のような病変が形成される
- 成長期に骨密度が十分に高くなっていないことは、中学生期に骨折が多いことや高校1年生に疲労骨折が最も多いことの原因と考えられる
- 同じ高校1年生でも発育が遅い選手では骨密度が低いため、疲労骨折のリスクが高くなる
- 骨量獲得が旺盛な時期やそれ以前から持久性のトレーニングを本格化させると、骨量獲得が抑制される危険性がある
- 筋腱複合体の張力が高くなっていることで、その付着部に骨端症が生じるほか、外脛骨、分裂膝蓋骨でも接合部や分裂部に牽引力が加わり疼痛が発生しやすい
- 骨端軟骨が癒合した後では筋腱複合体の張力の負荷はその時点で最も力学的に弱い骨腱接合部に損傷を生じさせる
成長期スポーツ外傷・障害の予防
- 成長による運動器の変化は成人の身体が形成される途上の変化として避けられないものである
- 骨端軟骨の存在、低い骨密度、張力が高まった筋腱複合体という成長期の運動器の特性を理解して、安全なスポーツのトレーニングを心がけることが望ましい
- 改善させることが可能なのは筋腱複合体の張力のみである
- ウォーミングアップ、ストレッチングを行うことで筋腱複合体の粘弾性を変化させ、筋の伸張性が高まることで骨端軟骨への負荷を軽減できると考えられる
- 骨端軟骨の存在する年齢は部位により異なるが、そもそも個人ごとに成長の進行度に差がある
- 成長のスパート期のスポーツ指導では最も成長の遅い子供に配慮が必要である
- 骨端軟骨存在下で強大な負荷がかかったり、反動的な筋力トレーニングを行ったりすると、骨端軟骨損傷を生じる危険がある
- 骨密度が低い段階では持久性競技のトレーニングの量や強度を制限しておくことが望ましいと考えられ、骨量獲得の進行に合わせてトレーニングを強めていくことが安全である
参考文献
成長期スポーツ外傷・障害の特徴 (関節外科 Vol.32 No.3 2013 鳥居俊)