骨盤の治療 恥骨結合・腸仙関節・仙腸関節・腰椎

治療戦略
- 恥骨結合、すなわち結合組織に対する治療よりは始め、腸仙機能異常つまりアップスリップ、そして仙腸関節における機能異常に対する治療へと続ける
- そして、最終的には必要に応じて腰椎の領域における補償的な機能異常に対する治療を行う
- Greenman の治療順序として、評価の過程の早い時期に恥骨結合を治療することを推奨している
- その理由は、仙腸関節機能異常は患者が腹臥位にて見つけられることが多いからである
- つまり、恥骨結合異常(SPD)が背臥位で見つけられたとしても2つの上前腸骨棘と恥骨結合により構成される三脚構造において、腹臥位で対象であるとは限らないためである
- さらに、上方への剪断力に問題がある場合、すべての仙腸関節の運動に影響を及ぼすため、恥骨結合に対する治療をまず実施したうえで上方への剪断力であるアップスリップを治療することを推奨している
恥骨結合異常に対する治療プロトコール
- SPDはとても一般的であるが、見逃されることが多い
- その原因は、恥骨結合に対する症候痛に対する意識の欠如にある
- 恥骨は上方あるいは下方にずれてしまう傾向があり、さらに多くの研究者によりその他の潜在的な機能異常についても議論されている
上方あるいは下方の恥骨結合異常
治療
- マッスルエナジーテクニック
- スラスト
手順
- 患者は膝と股関節を屈曲して足底を設置した背臥位となる
- 膝の両外側に手を当てる
- 抵抗に対して10秒間、股関節を外転するよう指示する
- これにより、股関節内転筋に相反抑制効果が生じる
- そして、この等尺性収縮をおよそ3回反復する
- 患者の両膝の間にしっかりと握りしめた拳を当て、股関節を力強く内転して、その拳を圧搾するように指示する
- この内転運動は一般的には恥骨結合をリアライメントさせるのに十分であり、関節からリリースを意味するキャビテーションによる音が聞かれることがしばしばある
- これは、直接的なスラストを含まない手技であるため、非常に安全である
- この手技によりキャビテーションの兆候がないにもかかわらず、この関節に機能異常があると考えるならば、スラストや高速スラストが適切である
- 患者に股関節を内転させ、施術者は素早く外転運動を行う
- SPDがある場合、この特殊手技により恥骨結合によるキャビテーションを生じる
左上方恥骨結合異常
治療
- マッスルエナジーテクニック
手順
- 患者はベッドの端に背臥位となり、両手で身体を固定させ、左下肢を治療台から下ろす
- 施術者は左手で骨盤の右側を固定し、右手で患者の左膝蓋骨上部に当て、患者の左下肢を固定する
- この姿勢から抵抗に打ち勝つように10秒間股関節を屈曲するように指示する
- 休んでいる間に左下肢を伸展させ、この運動により恥骨結合の左側を下方へ促通する
右下方恥骨結合異常
治療
- マッスルエナジーテクニック
手順
- 患者はベッドの端に背臥位となり、両手で身体を固定させる
- 右股関節を内転させ、わずかに内旋させる
- これにより患者の右恥骨結合は上方向の運動となる
- 患者の下肢をてことして、施術者は患者の骨盤の右側をベッドから離し、左手を患者の右上後腸骨棘と坐骨結節に当てる
- 施術者は自分の手で骨盤を下げながら、患者には10秒間抵抗に対して股関節を伸展するように指示する
- 休んでいる間に、施術者は患者の右足をさらに屈曲させ、この運動時に坐骨結節に力を加える
- この方法により、右恥骨結合を上方へ促通する
腸仙機能異常に対するプロトコール
右寛骨前方回旋
治療
- マッスルエナジーテクニック
手順
- 患者は左側臥位となり股関節と膝関節は約90°屈曲させてベッドの端に持っていく
- 右寛骨を左手で固定し、右手で上後腸骨棘を触診する
- 股関節を屈曲させ、上後腸骨棘にてバリアの位置を微調整する
- この姿勢で約20%の努力により、抵抗に対して股関節を10秒間伸展するよう指示する
- 収縮後に完全に力を抜かせて股関節と膝関節は屈曲位を保持しながら左手で右寛骨を後方回旋させる
- この動作は、新しいバリアが達成されるまで通常3回反復する
左寛骨前方回旋
治療
- マッスルエナジーテクニック
手順
- 患者は右側臥位となり、体幹は右回旋させることにより腰仙関節移行部を緊張させ、腰椎に不必要な動きを防ぐ
- 左股関節を屈曲させ、左大腿後面を腰部に当ててフックさせるようにする
- なお、右下肢は伸展位とする
- 左上後腸骨棘を触診しながら左の仙腸関節の動きがなくなるまで左股関節を屈曲させる
- この姿勢で約20%の努力により抵抗に対して股関節を10秒間伸展するように指示する
- 収縮後に完全に力を抜かせて、股関節と膝関節は屈曲位を保持しながら、右手で左寛骨を後方回旋させる
- この動作は、新しいバリアが達成されるまで通常3回反復する
左寛骨後方回旋
治療
- マッスルエナジーテクニック
手順
- 患者は腹臥位となり、左下肢を数インチ挙上するよう指示し、施術者の右腕を患者の左大腿の下に当てる
- そして、両手の指先を組み、左上後腸骨棘に前腕を当てる
- バリアが感じられるまで股関節をゆっくり伸展および内転させながら微調整する
- このバリアより股関節を10秒間抵抗するようにゆっくりと屈曲させるように指示する
- 患者が完全にリラックスした後、伸展した菓子をさらに伸展および内転させ、両手により骨盤を前方回旋させる
- この股関節と骨盤の複合的な運動により、寛骨の前方回旋を誘導する
- この動作は新しいバリアが達成されるまで通常3回反復する
右寛骨後方回旋
治療
- マッスルエナジーテクニック
手順
- 患者は腹臥位になり、少しだけ右下肢を伸展するように指示し、施術者は右手を右膝の下に、左手を右上後腸骨棘に当てる
- バリアが感じられるまで右股関節をゆっくりと伸展および内転させ微調整を行う
- このバリアから抵抗に対して股関節を弱い力で屈曲するよう指示する
- 完全にリラックスした後、左手で上後腸骨棘に力を加えながら右下肢をさらに伸展および内転させる
- この複合的な運動により、右寛骨の前方回旋を誘導する
- この動作は新しいバリアが達成されるまで通常3回反復する
右寛骨アップスリップ
治療
- マッスルエナジーテクニック
- モビライゼーション
- スラスト
手順
- 患者は腹臥位となり、膝がベッドから落ちるくらいまで足の方向に下がる
- 右下肢を抱えて股関節を内旋し、股関節を閉鎖運動連鎖の位置にする
- 施術者の右手は右上後腸骨棘を触診し、左手で仙骨あるいは左大腿を固定する
- 施術者の大腿により、患者の右下肢をゆっくりと把持し始めて、バリアに到達するまで尾側方向への牽引により下肢全体を引く
- バリアの位置で施術者の両下肢で挟みながら腰方形筋を用いて、10秒間股関節を挙上するように指示する
- 収縮後リラックスしている間に、下肢を尾側、つまり下方に牽引することにより新しいバリアが見つかる
- この手技は3回反復する
左寛骨アップスリップ
治療
- マッスルエナジーテクニック
- モビライゼーション
- スラスト
手順
- 患者は背臥位となり、右股関節を90°屈曲する(これにより不必要な右寛骨の動きを防ぐ)
- 左股関節を内旋し、股関節を閉鎖運動連鎖の位置にする
- 両手で患者の下腿を掴み、バリアまで下肢を牽引する
- バリアの位置では、モビライゼーションまたはマッスルエナジーテクニック、スラストを行い、寛骨を尾側・下方へ誘導する
右腸仙アウトフレア (寛骨外旋)
治療
- マッスルエナジーテクニック
手順
- 患者は背臥位となり、右股関節と膝関節を屈曲させ、下肢をてことして骨盤を挙上し、手を右上後腸骨棘に当てる
- 手の上でしっかりと支えられるまで患者の骨盤を下げる
- そして、寛骨の内旋に対するバリアが感じられるまで、右手にて股関節を内転させる
- この位置から、股関節を10秒間外旋・外転するように指示する
- 患者をリラックスさせて、内旋の新しいバリアに到達したら、施術者は右上後腸骨棘に対して牽引する
左腸仙インフレア (寛骨内旋)
治療
- マッスルエナジーテクニック
姿勢
- 患者は背臥位となり、左股関節を外旋し屈曲させる
- 患者の左足は施術者の右膝の少し上に当てる
- 施術者の右手で患者の右骨盤、左手で患者の左膝を固定し、バリアに到達するまで左股関節を外旋する
- この位置から股関節を10秒間内旋するように指示する
- 患者をリラックスさせて、外旋の新しいバリアに到達する
仙腸関節機能異常に対するプロトコール
仙骨左回旋左傾斜軸(前方)仙骨捻転
状態
- この機能異常では、仙骨は左傾斜軸上で左回旋(右側屈)し、右仙骨底は前方にニューテーションしている
治療
- マッスルエナジーテクニック
- モビライゼーション
- スラスト
手順
- 患者はベッドに腹臥位となり、両膝関節を90°屈曲させる
- 施術者の左股関節に患者の下肢を載せて、シムズ位にする
- 患者の左上肢は後方、右上肢は前方とする
- 施術者の左大腿に両膝を載せて、左手で腰仙移行部を触診しながらL5が左回旋するまで体幹を左回旋させる
- 右手で腰仙移行部と右仙骨底を触診し、患者の下肢をてことしてバリアを感じられるまで体幹を屈曲させる
- 抵抗に対して10秒間天井に向かって押し上げるように指示する
- 患者をリラックスさせたら、右仙骨底が後方に動くまで下肢を床方向に戻す
仙骨右回旋右傾斜軸(前方)仙骨捻転
状態
- この機能異常では、仙骨は右傾斜軸上で右回旋(左側屈)し、左仙骨底は前方にニューテーションしている
治療
- マッスルエナジーテクニック
姿勢
- 患者はベッドに腹臥位となり、膝関節を90°屈曲させる
- 右骨盤を中心に左上肢を前方、右上肢を後方にしてシムズ位にする
- 患者の両膝を施術者の右大腿に載せて、右手にて腰仙移行部を触診しながらL5が右回旋すると感じるまで体幹を右回旋させる
- 腰仙移行部を触診しながら左手で左仙骨底を触診し、患者の下肢をてことしてバリアが感じられるまで体幹を屈曲させる
- 抵抗に対して10秒間天井に向かって左梨状筋を用いて挙上するよう指示する
- 患者をリラックスさせてから、施術者は左仙骨底が後方への動きが感じられるまで下肢を床に戻す
仙骨左回旋右傾斜軸(後方)仙骨捻転
状態
- この機能異常では、仙骨は右傾斜軸上で左回旋(右側屈)し、左仙骨底は後方にカウンターニューテーションしている
治療
- マッスルエナジーテクニック
姿勢
- 患者は右側臥位となり、両膝は最初約45°屈曲させる
- 右手で腰仙移行部を触診しながら、L5が左回旋するまで右上肢を尾側方向に牽引することにより腰椎を伸展させ、体幹を右側屈左回旋させる
- 右手で患者の右下肢を伸展させ、仙骨底が前方運動するのを感じるまで左手で左仙骨底の動きをモニターする
- 次に、左下肢に対して大腿遠位に力を加えてベッドに下げながらL5を触診する
- そして、左大腿を天井に向かって抵抗に対して10秒間挙げるように指示する
- リラックスさせてから、次の2つを行う
- まず、左下肢を治療台に対して数秒間押しつけさせ、次に左仙骨底をモニターしながら右下肢をさらに伸展させる
- この抵抗とリラックスの方法は、左仙骨底の前方運動が感じられるまで、3~5回反復させる
仙骨右回旋左傾斜軸(後方)仙骨捻転
状態
- この機能異常では、仙骨は左傾斜軸上で右回旋(左側屈)し、右仙骨底は後方にカウンターニューテーションしている
治療
- マッスルエナジーテクニック
姿勢
- 患者は左側臥位となり、両膝は約45°屈曲させる
- 左手で腰仙移行部を触診しながらL5が左回旋するまで、患者の左上肢を尾側方向に牽引することにより、腰椎を伸展させ体幹を左側屈右回旋させる
- この姿勢より、右手で患者の右下肢を伸展させる
- 仙骨底が前方運動するのを感じるまで、左手で左仙骨底の動きをモニターする
- 次に、左下肢に対して大腿遠位に力を加えてベッドに下げながら、L5を触診する
- 右下肢を天井に向かって、抵抗に対して10秒間挙げるように指示する
- リラックスさせてから、次の2つを行う
- まず、右下肢をベッドに対して数秒間押しつけさせる
- 次に、右仙骨底をモニターしながら左下肢をさらに伸展させる
- この抵抗とリラックスの方法は、右仙骨底の前方運動が感じられるまで、3~5回反復させる
両仙骨前方位 (ニューテーション)
状態
- この機能異常では、仙骨は両側にニューテーションしている
治療
- マッスルエナジーテクニック
姿勢
- 患者はベッドに座位となり両足を離す
- 右手で仙骨尖を触診し左手で仙骨が動き始めるのを感じながら体幹を屈曲させる
- 抵抗に対して、この位置から上背部を天井に向かって挙上する
- 10秒間リラックスさせたら、右手で仙骨後方運動(カウンターニューテーション)を促通させながら体幹をさらに屈曲させる
両仙骨後方位 (カウンターニューテーション)
状態
- この機能異常では、仙骨は両側にカウンターニューテーションしている
治療
- マッスルエナジーテクニック
姿勢
- 患者はベッドで座位となり両足を離す
- 右手で仙骨底を触診して左手で仙骨が動き始めるのを感じながら体幹を伸展させる
- 抵抗に対して、この位置から体幹を屈曲する
- 10秒案リラックスさせてから、右手で仙骨ニューテーションを促通させながら、体幹をさらに伸展させる
腰椎機能異常に対する治療プロトコール
L5伸展左回旋左側屈
状態
- この特異的関内機能異常は、L5椎体の下椎間関節面がS1椎体の上椎間関節面において伸展、左回旋、左側屈の位置で固定されている
- これは基本的に、L5/S1の左椎間関節が締まりの位置で固定されている
- この運動の制限は、屈曲、右回旋、右側屈に影響する
治療
- マッスルエナジーテクニック
手順
- 患者は左側臥位となる
- 左手でL4/L5の椎間関節を触診しながら患者の左手をつかみ、関連する腰椎レベルまで体幹を屈曲、右回旋させる
- 患者の両下肢をつかみ、左手でL5/S1の椎間関節の動きを触診しながら股関節を屈曲させる
- この姿勢より最大の10~20%の強さで10秒間左側屈して両側部で床に押させる
- 収縮後にリラックスさせて、患者の両下肢を天井に挙げさせ、この運動により腰椎の右側屈を促す
- この運動は、締まりの位置で固定されている左L5/S1の椎間関節を開くことができる
L4伸展右回旋右側屈
状態
- この特異的関内機能異常は、L4椎体の下椎間関節面がL5の上椎間関節面において伸展、右回旋、右側屈の位置で固定されている
- これは基本的に、L4/L5の右椎間関節が締まりの位置で固定されている
- この運動の制限は、屈曲、左回旋、左側屈に影響する
治療
- マッスルエナジーテクニック
- スラスト
手順
- 患者は左側臥位となる
- 左手でL3/L4の椎間関節を触診しながら患者の右手をつかみ、関連する腰椎レベルまで体幹を屈曲、右回旋させる
- 右手にてL4/L5の椎間関節部を触診し患者の左下肢が屈曲する時の運動を感じる
- 抵抗に対して股関節を10秒間外転するよう指示する
- 収縮後にリラックスさせて、患者の両下肢を天井に挙げさせ、この運動により腰椎の右側屈を促す
- この運動は、締まりの位置で固定されている右L4/L5の椎間関節を開くことができる
L5屈曲左回旋左側屈
状態
- この特異的関内機能異常は、L5椎体の下椎間関節面がS1椎体の上椎間関節面において屈曲、左回旋、左側屈の位置で固定されている
- これは基本的に、L5/S1の右椎間関節が緩みの位置で固定されている
- この運動の制限は、伸展、右回旋、右側屈に影響する
治療
- 軟部組織治療
手順
- 患者は腹臥位となる
- L5の左横突起は浅く、右横突起は深くなっていることが母指で触診できる
- このことにより、L5は左回旋していることが判明する
- 患者は伸展すると左横突起はさらに浅くなり、右横突起がさらに深くなる
- 患者は伸展した姿勢で、2~4㎏の強さでL5右横突起を押す
- そして、組織が柔らかくなるのを待ち、位置を再検査する
『骨盤の評価 骨盤帯の機能異常』について復習したい方はコチラ
⇩⇩⇩
参考文献
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
骨盤の評価 メンズ自動伸展挙上検査・立位体前屈検査・後屈検査・座位体前屈検査・ストーク検査・触診など
・
- 骨盤安定性検査
- メンズ自動下肢伸展挙上検査
- 立位体前屈検査 (腰仙関節機能異常)
- 後屈検査
- 座位体前屈検査 (仙腸関節機能異常)
- ストーク検査 (片脚)
- 股関節伸展検査 (腰仙関節)
- 腰椎側屈検査
- 骨盤回旋検査
- 触診
- 参考文献
骨盤安定性検査
- 立位では以下のランドマークに注意して観察を行う
- 腸骨稜
- 上後腸骨棘
- 大腿骨大転子
- 坐骨結節
- 腰椎
- 殿溝
- 膝窩溝
- 下肢、足部、足関節肢位 (前面像)
- 上前腸骨棘
- 恥骨結合
後面像
- 患者は両下肢に均等に体重をかけた立位姿勢となる
- 腸骨稜の上端に両手を置き、その高さを確認する
- 右寛骨の前方回旋(もっとも一般的な所見)、または仙骨に対して腸骨のアップスリップがある場合、右寛骨がわずかに高位になることが極めて一般的である
- しかし、右寛骨が前方回旋しているのにもかかわらず、実際に右寛骨の位置が低位であるように見える時には注意する必要がある
- これは、左下肢の解剖学的な長さ(真正の脚長差)によって引き起こされているかもしれない
- 一方で、座位と腹臥位では脚長差の影響が除去されることにより右寛骨が前方回旋位で固定されるため、右腸骨稜が高位となる可能性がある
- 上後腸骨棘、大転子、殿溝、坐骨結節の左右の高さを確認する
- 下肢の外旋や足部が過回内(偏平足)、回外(凹足)もしくは中間位であるかを確認しながら腰椎、殿溝、膝窩溝の非対称性を確認する
- その後、下肢、足部、足関節の相対的な位置関係を観察する
前面像
- 腸骨稜の上端に両手を置き、その高さを確認する
- 母指を上前腸骨棘の下端に置き、両側の上前腸骨棘の高さを比較する
- 恥骨結合の高さを触診してもよい
- 腸骨稜または大腿骨大転子のいずれか一方が低位にある場合、解剖学的に下肢の短縮があることを示している
- また、大腿骨大転子の高さが左右対称であり、腸骨稜の高さが左右非対称である場合、骨盤の機能異常が存在している
メンズ自動下肢伸展挙上検査
- Mensらは仙腸関節における機能異常の診断検査を開発した
- 骨盤ベルト使用の有無における自動下肢伸展挙上検査と仙腸関節の可動性との関係性について調査したところ、骨盤帯痛を有する患者において、自動下肢伸展挙上検査の感度と特異度は高い値であることを証明した
- そして、自動下肢伸展挙上検査は骨盤帯痛の有無を判断するために適していると報告した
検査手順
- 背臥位となり、片脚を2.5㎝程度ベッドから持ち上げる
- この動作を反対側と同側の下肢を交互に約3~4回繰り返し行う
- 次に、それぞれの下肢の挙上が仙腸関節の症状を増悪させるかどうかを確認する
- また、ベッドから片脚を持ち上げる際、どちらの下肢がより重く感じるかについても確認する
- 下肢挙上の開始時には腸骨筋と大腿直筋が収縮し、その初期には寛骨の前方回旋が誘発される
- つまり、この動作は仙結節靭帯の張力を減少させ、その結果として仙腸関節のフォームクロージャーを弱くする
- そのため、寛骨の前方回旋は動的安定化機構の作用を減少させる可能性がある
- その運動制限は、骨盤帯の異常な可動性と相関する
- 体幹深部筋群により構成されるローカルシステムと表在筋群により構成させるグローバルシステムが正常に機能している場合、右下肢の自動下肢伸展挙上は腰椎移行部と右仙腸関節の両方を安定させる効果があり、脊柱から右下肢への力の伝達を効率的に行うことを可能にする
6つの要素について
- 腹部深部筋により体幹を引き締めることなく、股関節屈筋群(主に腸骨筋)は腸骨を前方に引き寄せることができ、仙腸関節を後傾させる
- 仙骨のカウンターニューテーションは、背臥位のような無負荷の姿勢では典型的なアライメントである
- 仙腸関節痛を有する患者の自動下肢伸展挙上時には、脊柱起立筋、大殿筋、大腿二頭筋、外腹斜筋の活動が減少する
1.後斜走スリング
- 後斜走スリングである右広背筋の対側性収縮は、力の伝達効率を増大させる
- 右広背筋に収縮を加えることにより、挙上した左下肢は軽く感じるはずである
左下肢の挙上に伴う後斜走スリングの活動
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
『後斜走スリング』について復習したい方はコチラ
⇩⇩⇩
2.前斜走スリング
- 前斜走スリングである右斜走筋の対側性収縮は、力の伝達効率を増大させる
- 右斜走筋に収縮を加えることにより、挙上した左下肢は軽く感じるはずである
左下肢の挙上に伴う前斜走スリングの活動
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
『前斜走スリング』について復習したい方はコチラ
⇩⇩⇩
3.体幹深部筋
- 体幹深部筋である腹横筋の活動は、力の伝達効率を増大させる
- 腹横筋に収縮を加えることにより、挙上した左下肢は軽く感じるはずである
左下肢の挙上に伴う腹横筋の活動
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
『腹横筋』について復習したい方はコチラ
⇩⇩⇩
4.反対側の寛骨の後方回旋
- 反対側の寛骨の後方回旋は、力の伝達効率を増大させる
- そのとき、挙上した左下肢は軽く感じるはずである
左下肢の挙上に伴う右寛骨の後方回旋
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
5.同側の寛骨の後方回旋
- 同側の寛骨の後方回旋は、力の伝達効率を増大させる
- そのとき、挙上した左下肢は軽く感じるはずである
左下肢の挙上に伴う左寛骨の後方回旋
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
6.両側の寛骨の側方圧迫
- 両側の寛骨を側方から圧迫すると、力の伝達効率を増大させる
- そのとき、挙上した左下肢は軽く感じるはずである
左下肢の挙上に伴う両側寛骨への側方からの圧迫
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
立位体前屈検査 (腰仙関節機能異常)
- 体幹前屈時に両側の寛骨と骨盤帯は、大腿骨に対して前方へ回旋する
- まず体幹前屈の開始時には、仙骨がニューテーションすることによって寛骨が約60°まで前方回旋する
- この関節可動域は正常値であり、後部構成体(後斜走筋、仙骨靭帯、胸腰部の筋膜、ハムストリングス)が緊張し、仙骨のニューテーションを制限する
- この位置は、仙骨は相対的にカウンターニューテーションで固定されており、このアライメントは仙腸関節の不安定性を引きおこす
- 仙骨の過度なカウンタニューテーションとそれに伴う仙腸関節の不安定性は、一般的にはハムストリングスの短縮と硬さが原因であると言われている
検査手順
- 患者は両下肢に均等に体重をかけた立位姿勢をとる
- 上後腸骨棘に母指を軽く置き、両側の寛骨を把持する
- 膝関節を屈曲させずにゆっくりとできる限り体幹を屈曲させる
- 寛骨の動きを観察し、両側の上後腸骨棘の動きに十分に注意する
- 脊柱の屈曲は仙骨底を前方に移動させ、その動きは両側の仙腸関節に伝達される
- 仙骨が寛骨を前方へ回旋させる前に、通常、動きが静止する瞬間がある
- そのとき、両側の上後腸骨棘が頭側(上方)へ持ち上げられるように感じるはずである
- 体幹を屈曲させている間、左右どちらかの母指がより頭側へ動く場合、これは寛骨が同側の仙骨に固定されていることを示唆している
- この現象は、腰仙関節の機能異常として知られている
- 同様に、同側の上後腸骨棘が対側と比較して早期に上方へ移動することにより、同側の腰仙関節が非常に早い段階で固定されていることも明らかとなる
偽陽性所見
- 反対側のハムスリングが短縮し硬くなっていると、寛骨の動きが制限されることにより偽陽性となる場合がある
- 例えば、立位体前屈検査時に右上後腸骨棘が左側よりも頭側へ移動する場合、これは左ハムストリングスの短縮と硬さによって引き起こされている
- この所見は、左寛骨が左ハムストリングスの短縮によって後退または固定されていると言い換えることもできる
- さらに、両側の腰方形筋が短縮し硬くなっていると寛骨の動きが制限されることにより偽陽性となる場合がある
- 例えば、立位体前屈検査時に右上後腸骨棘が左側よりも頭側へ移動する場合、右腰方形筋が短縮している可能性がある
- この所見は、右腰方形筋が早期に寛骨を前方へ引っ張ることによって引き起こされている
後屈検査
- 患者は両下肢の均等に体重をかけた立位姿勢をとる
- 上後腸骨棘の上端に母指を軽く置き、両側の寛骨を把持する
- 体幹を十分に後屈し、上後腸骨棘を把持し続ける
- 寛骨の動きを観察し、両側の上後腸骨棘の動きに十分に注意する
- 正常の動きでは、上後腸骨棘がわずかに尾側(下方)に移動することを観察できる
- 患者が後屈している間、両側の寛骨と仙骨は同じ位置に留まるため、両母指の位置は相対的には変化しない
- しかし、仙腸関節の安定性を維持するために仙骨がわずかに前傾することが確認できるはずである
座位体前屈検査 (仙腸関節機能異常)
- 座位体前屈検査を行う前に腸骨稜の位置を確認することが非常に重要である
- 座位姿勢は坐骨結節の高さの左右差、寛骨の前方回旋またはアップスリップあるいはその両方、寛骨の後方回旋またはダウンスリップあるいはその両方のようなさまざまな問題を明らかにすることができる
- また、右寛骨の前方回旋または上方偏位に伴って、右坐骨結節は容易に座面から1㎝上方へ持ち上がり、そのときには主に左坐骨結節へ体重がかかる
肢位1
- 患者は両下肢を床に平行に、またはベッド上の快適な位置に置き、ベッドの端に座る
- 両側の上後腸骨棘の下端に母指を軽く置き、両側の寛骨を把持する
- 顎を胸部に向かって丸め込ませるように体幹をゆっくりと最大まで前屈する
- 両手で膝を支持しながらできる限りその肢位で保持する
- 上後腸骨棘の動きに注目しながら寛骨の動きを観察する
- 上後腸骨棘が上方へ移動することにより左右のどちらかの母指が頭側(上方)へ動く場合、仙骨が同側の寛骨に固定されている可能性がある
- この所見は、片側性の仙腸関節機能異常として知られている
肢位2
- 患者は両下肢を床に平行に、またはベッド上の快適な位置に置き、ベッドの端に座る
- 仙骨尖の後面(特に下外側角)に母指を軽く置き、両側の寛骨を把持する
- 顎を胸部に向かって丸め込ませるように体幹をゆっくりと最大まで前屈する
- 両手で膝を支持しながらできる限りその肢位で保持する
- 仙骨尖の下外側角の動きに注目しながら寛骨の動きを観察する
- 片側の仙骨の下外側角が反対側と比較して非対称である場合、仙腸関節機能異常を評価するための所見のひとつとして考えることができる
- なお、腰方形筋が短縮している場合、両側での検査結果は偽陽性となることに注意が必要である
腰仙関節あるいは仙腸関節
- 立位体前屈検査と座位体前屈検査の両方で上後腸骨棘の下端に置かれている右母指が左母指よりも頭側へ移動すると仮定する
- これは、左母指が右母指よりも低い位置にあると言い換えることもできる
- この所見は、右側での腰仙関節および仙腸関節の機能異常が同時に存在することを示している
- 立位体前屈検査において右母指のみが移動する場合、右側での腰仙関節の機能異常が存在することを示唆している
- 一方で、座位体前屈検査において右母指のみが移動する場合、右側での仙腸関節の機能異常が存在することを示唆している
ストーク検査 (片脚)
検査1:上部ポール
- 患者は立位となる
- 左寛骨の先端に左手で把持し、上後腸骨棘の下端に左母指を置く
- 右手は右寛骨を把持し、右母指でS2の高さ(上後腸骨棘の基準線)を確認する
- 少なくとも股関節の高さまで左股関節を最大に屈曲する
- そのとき、S2の高さにある右母指に対して上後腸骨棘に置かれた左母指が後方、内側、下方(尾側)へ回旋するように観察できるはずである
- この検査は上後腸骨棘に置かれた母指が内側下方へ移動しない場合、もしくは頭側へ移動する場合には陽性と判断される
- 立位体前屈検査とストーク検査の両方が同側で陽性であった場合、腰仙関節機能異常が存在している
- 反対側の検査では、その比較対象として扱うことができる
- ストーク検査における特定の動きは仙骨に対する寛骨の後方回旋を示唆している
- この検査はどのような種類の腰仙関節機能異常が存在するかについてを示すものではなく、機能異常の有無と左右のどちらに存在しているかを判定しているに過ぎない
検査2:下部ポール
- 患者は立位となる
- 左寛骨の先端に左手で把持し、下後腸骨棘の下端に左母指を置く
- 右手は右寛骨を把持し、右母指でS4の高さ(仙骨裂孔の近く)を確認する
- 少なくとも股関節の高さまで左股関節を最大に屈曲する
- そのとき、S4の高さにある右母指に対して下後腸骨棘に置かれた左母指が前方および外側へ回旋するように観察できるはずである
- この検査は下後腸骨棘に置かれた母指が移動しない場合、もしくは頭側へ移動する場合には陽性と判断される
股関節伸展検査 (腰仙関節)
- 患者は立位となる
- 右寛骨の先端に右手で把持し、上後腸骨棘の下端に右母指を置く
- 左手は左寛骨を把持し、左母指でS2の高さ(上後腸骨棘の基準線)を確認する
- 可能な範囲内で右股関節を最大にまで伸展する
- そのとき、S2の高さにある右母指に対して上後腸骨棘に置かれた左母指が上方(頭側)および外側へ回旋するように観察できるはずである
- この検査は上後腸骨棘に置かれた母指が上外側へ移動しない、もしくは尾側へ移動する場合、陽性と判断される
- 触診によるこの所見は、腰仙関節前方回旋を示唆している
- そして、反対側はその比較対象として検査する必要がある
腰椎側屈検査
- 患者は両下肢を肩幅に開いた立位姿勢となる
- 左右の腸骨稜の先端に両手を置き、上後腸骨棘の後面を両母指で触診する
- 患者は脊柱を屈曲させないように可能な範囲で左方向へ体幹を側屈する
- 腰椎を観察し、凸側(この場合は右側)の脊柱起立筋の膨隆部が滑らかな “C” のような曲線となることを確認する
- この膨隆はタイプ1(中立位)の脊柱力学のため、側屈した方向の反対側で確認することができる
- 陽性所見は凹側(側屈方向と同側)の膨隆、または腰椎曲線の不測のいずれかが観察できることである
- これらの陽性所見はタイプ2(非中立位)の脊柱力学を示唆している
- 腰椎を右側屈するとき、正常に仙骨に対する腰椎の運動(腰仙関節)が行われている場合、左方向への回旋も複合して生じる
- そのため、腰椎の右側屈と左回旋の結果、仙骨は反対方向へ動き、すなわち左側屈と右回旋が引き起こされる
- この仙骨の動きは右母指から得られる上後腸骨棘の触診所見から確認することができる
骨盤回旋検査
- 正常な立位姿勢である患者を観察する時、一般的には骨盤が非対称的な位置であるかどうかを評価する
- 典型的な回旋アライメント不良を有する患者の場合、特に右寛骨の前方回旋および左寛骨の後方回旋のような所見を示すのであれば、骨盤が反時計回りに回旋していることが明らかである
- 通常ではこのときの骨盤回旋角度は5~10°の範囲内にある
- そのため、患者が体幹を右回旋する場合、左回旋角度が約35°であるのに対して、より大きな右回旋(約45°)が生じるはずである
- 骨盤の機能異常によりわずかに左回旋していたとしても、体幹の右回旋が左回旋よりも大きい理由は左寛骨が後方回旋した肢位(機能異常の一種)から開始されるためである
- 寛骨の中間位から動作が開始された場合と比較して、左寛骨が後方回旋した肢位から動作が開始されることは、左寛骨がより大きく前方回旋することを可能とさせることを意味している
触診
腹臥位
- 殿溝
- 坐骨結節
- 仙結節靭帯
- 仙骨の下外側角
- 上後腸骨棘
- 仙骨溝
- L5
- 腸骨稜
- 大腿骨大転子
殿溝と坐骨結節
- 最初に殿溝の高さを観察し、触診によってその位置を確認する
- 次に、殿溝から坐骨結節に触れるまで母指を頭側へ移動する
- 母指を坐骨結節の底面に置き、その高さを確認する
仙結節靭帯
- 坐骨結節を触診した後、仙結節靭帯が触診できるまで母指を内側かつ頭側へ移動する
- 仙結節靭帯は仙腸関節および腸仙関節の機能異常に関連する可能性があるため、仙結節靭帯を軽く触診することにより緊張や弛緩の程度を把握する
仙骨の下外側角
- 次に、仙結節靭帯の近位に向かって坐骨結節を軽く触診すると、通常では仙骨の下外側角に触れることができる
- 仙骨の下外側角見つけるための別法として、仙骨裂孔を探し、その約2㎝外側を触診することにより仙骨の下外側角を見つけることができる
- さらに、仙骨の下外側角の後面を母指で触れることにより、非対称性の有無を確認することができる
上後腸骨棘
- 仙骨の下外側角から両側の上後腸骨棘に触れるまで母指を頭側に移動する
- 上後腸骨棘にある左右の母指の位置から非対称性の有無を確認する
腸骨稜
- 上後腸骨棘から腸骨稜の先端に軽く手指を置き、その高さを確認する
仙骨溝
- 仙骨溝は一般的には仙骨底と腸骨との接合部により形成されている
- 仙骨溝に重なっている左右の小さな凹みは、“ヴィーナスのえくぼ” として有名である
- 上後腸骨棘から仙骨底に触れるまで、両母指をL5とS1の椎間に向けて45°の角度で内側に移動させる
- 正確に触診するために事前に周囲組織が緊張しないように配慮することが重要である
- 仙骨溝の深さを評価する際、通常約1~1.5㎝の深さであるが、大抵では仙骨溝の上に覆われる軟部組織により浅く感じられる
- 正常の所見では、左右の仙骨溝と仙骨底が等しい高さにある
仙骨の回旋
- 例えば、右母指が仙骨底で深く沈み込み、左母指では沈み込みが浅いような左右の仙骨溝が非対称的な位置にあると仮定する
- この所見は、右側での仙骨底の前傾、左側での仙骨底の後傾のいずれかを示している可能性がある
- どちらの場合でも、仙骨は左方向へ回旋していることを示唆している
- Jordanは、仙骨を触診し、相対的な仙骨溝の深さを確認すると、それが小柄な患者であったとしても仙骨の位置でなく多裂筋の厚さが仙骨溝の深さに影響すると述べている
- さらに、多裂筋を覆うのは腰仙筋膜と非常に硬く分厚いコラーゲン結合組織であり、骨組織と誤ってしまう可能性がある
- 片側の多裂筋が反対側よりも収縮している場合、その断面積が大きくなり、結果的に仙骨溝が浅く評されることもある
- 仙骨溝の相対的な深さを評価対象としているが、寛骨の位置も考慮しなければならない
- 例えば、右仙骨溝が浅い場合、寛骨の右前方回旋を示唆している可能性がある
- これは、仙骨に対する腸骨の機能異常であり、一般的な所見である
- あまり一般的ではないが、もし右仙骨溝が深い位置にあるのであれば、右寛骨が後方回旋していることを示唆している可能性がある
- 寛骨の回旋アライメントは不良は最も一般的な所見であり、そのなかでももっとも典型的な所見は、右寛骨の前方回旋およびその代償運動による左寛骨の後方回旋である
- このような所見が認められるとき、仙骨溝の深さを触診する際にはたとえ仙骨が相対的に中間位であったとしても、右母指は浅く左母指は深く感じられるはずである
- この場合には、腰仙関節の構造上の機能異常を有しており、たとえ仙骨が右回旋していなかったとしても実際には右回旋しているように感じられるかもしれない
- その理由は、左寛骨が後方回旋していることにより、触診の際に仙骨溝で深く沈み込むように感じるためである
- 仙骨の側屈には回旋運動が伴うことがあり、この現象は歩行中に一方の下肢から反対側へ体重を移動させることによって引き起こされる
- 仙骨の運動はタイプ1の運動に準じており、仙骨の側屈や回旋は反対側の運動と連動している
- そのため、例えば左仙骨底が後方に移動している場合、仙骨の左回旋や右側屈、もしくは左方向の傾斜が生じているはずである
- また、腹臥位での下外側角の位置の評価と同様の方法で仙骨底を触診する際に、左右の仙骨底と下外側角の非対称性を同時に見つけた場合、それは明らかに仙腸関節の機能異常が生じており、仙腸関節の可動性不良が存在している
- 例えば、座位体前屈検査の際に左側で陽性であった場合(左母指が右母指と比較して頭側に移動した場合)、もしくは左仙骨溝を触診したときに左母指が右母指よりさらに沈み込むように感じられたと仮定する
- このとき、仙骨は左側で前傾位となっているはずであり、その理由は仙骨が右回旋および左側屈しているためである
- この肢位は、仙骨右捻転右傾斜軸と呼ばれている
- さらに、もう一つの仮説について考えてみると、座位体前屈検査では左側で陽性の結果を示しており、このときに左仙骨溝が浅く感じられると仮定する
- この所見は、おそらく仙骨の左側が後傾していると解釈することができるだろう
- このとき、仙骨は左回旋および右側屈しており、この肢位は仙骨左捻転右傾斜軸と呼ばれている
仙骨後方捻転(後傾)位での固定
- 通常の状態で左仙骨底が後方に偏位しているという前述の例をもとに、さらに検討を続けていく
- この肢位から、患者に体幹を前屈させるよう指示すると、両母指が水平になり、仙骨の機能異常が消失しているように感じ取れる
- また、患者に体幹を後屈させる(スフィンクス検査)よう指示したとき、仙骨の回旋が増大しているように感じ取れる
- このときには仙骨溝を触診している左母指が浅く、もしくは右母指が深く沈み込むように感じられ、これは仙骨底の位置が不良であることを意味している
- さらに、この所見は仙骨底の左側が後方で固定されていることを確かめるものであり、この肢位は仙骨左捻転右傾斜軸と呼んでいる
- 患者が腰椎を伸展している間、仙骨では腰椎の動きと反対の動きが生じていると考えると、仙骨の両側がともに前傾していなければならない
- もし、仙骨底の左側が後方で固定されている場合、左仙骨が後傾位にあり、それはつまり左仙骨が前傾することができないことを意味している
- この所見を確認するための別法は、体幹後屈時に左仙骨底が後方で固定された肢位に留まるかどうかを評価することである
- しかし、体幹を後屈するにつれて右仙骨底はさらに前傾位へと動き、それによって仙骨の回旋が増悪しているようにも観察される
- 患者が体幹を前屈したときには、右仙骨は後方へ回旋(後傾)し続けるため、左仙骨底は後方に固定された肢位(後傾位)となる
- このとき、左右の仙骨溝は水平であるように見えるため、仙骨の回旋は消失したようにも感じる
スフィンクス検査/体幹伸展
- 仙骨の後方への捻転の有無を確認するための評価として、スフィンクス検査を行う
- 患者はベッドで腹臥位となる
- 左右の骨盤底上に母指または示指を置く
- 本を読むときの姿勢のように両肘で身体を支えながら体幹を挙上する
- 仙骨の後方への捻転がある場合、仙骨溝は非対称(浅い側で仙骨が後傾する)になるはずである
- 左側の仙骨溝が浅いもしくは右側の仙骨溝が深い場合、仙骨左捻転右傾斜軸を示している
- 同様に、右側の仙骨溝が浅いもしくは左側の仙骨溝が深い場合、仙骨右捻転左傾斜軸を示している
- 仙骨溝が消失もしくは正常化(左右水平)した場合、仙骨が前方捻転していることを示している
- このときの仙骨の前方捻転は、仙骨右捻転右傾斜軸もしくは仙骨左捻転左傾斜軸の両方で起こり得る
腰椎屈曲検査
- 仙骨左捻転右傾斜軸の後方捻転の場合について検討を続けていく
- 患者はスフィンクス位となり、左右の仙骨溝が水平となったことを確認した後、体幹を前屈(腰椎屈曲)させる
- この例では、左仙骨底が後方で固定されているため、通常では右仙骨が後方捻転(後傾)して正常に戻ってくる
- このとき、仙骨の回旋が消失するため、左右の仙骨溝が水平であるようにみえる
- 座位ではなく腹臥位から腰椎を屈曲させる場合、臀部を踵に接するよう座らせるように、両上肢を前方へ伸ばすように指示する
仙骨前方捻転(前傾)位での固定
- 仙骨中間位(腹臥位)で左仙骨溝を触診する時、母指が左側で深く沈み込むように感じたと仮定する
- このとき、座位体前屈検査が左側で陽性である
- これらの2つの所見により、大抵では仙骨右捻転右傾斜軸の前方捻転が存在することが考えられる
- 体幹前屈時には、両母指で仙骨溝を軽く触診することによって、この所見を確認することができる
- 左仙骨底は座位での体幹前屈位でさらに深く沈み込むように感じ、スフィンクス位では水平になる
- この所見は、仙骨前方捻転位(仙骨右捻転右傾斜軸)の左側での固定を有することを意味している
- その理由は、患者が体幹を前屈したとき、左仙骨底がさらに後方捻転(後傾)する方向へ動くため浅くなるように感じられ、仙骨の捻転は悪化している(左母指がさらに深く沈み込む)ように感じられる
- 患者が体幹を後屈したときには、左仙骨底は前傾位で固定され続けるが、右仙骨底は正常の前方捻転(前傾)位に戻される
- このとき、仙骨回旋の機能異常が消失しているように見え、両側の仙骨溝は水平であるように感じられる
腰椎スプリング検査
- 患者は腹臥位になる
- 腰椎が平背位(屈曲位)、過前弯位(伸展位)、中間位のいずれかかを観察する
- 腰椎屈曲位であった場合、仙骨が相対的に後傾している可能性がある
- 腰椎伸展位であった場合、仙骨が相対的に前傾している可能性がある
- 腰椎と仙骨の位置を観察した後、手の付け根をL5条に直接置き、ベッドの方向に向けてゆっくりと強く圧迫する
- L5に加えた圧力に対して強い抵抗感があり、下層組織に明らかな動きがみられない場合、陽性と判断される
- 強い抵抗感は、L5の椎間関節が屈曲位であり、締まりの肢位にあることを示唆している
- この所見は、両側の仙骨後傾もしくは片側の後方捻転 (仙骨左捻転右傾斜軸もしくは仙骨右捻転左傾斜軸) が生じていることを示している
- スプリング検査が陽性であり、腰椎が過前弯しているように見える場合、両側の仙骨前傾、もしくは片側の仙骨前方捻転 (仙骨左捻転左傾斜軸もしくは仙骨右捻転右傾斜軸) のいずれかが存在している
L5の位置-中立位
- 潜在的な仙骨捻転の有無を確認するために仙骨底の正確な位置を決めたら母指で触診し、L5棘突起の高さに移動させる
- さらに母指を移動しL5棘突起から水平かつ外側方向に約2.5~3㎝の位置に置く
- このとき、L5の横突起に沿うように母指を置くべきである
- 浅い面が右側で触診された場合、L5が右回旋していることを示している
- しかし、L5は右回旋しているため、L5/S1の右椎間関節が締まりの肢位で固定されているのか、もしくはL5/S1の左椎間関節が緩みの肢位であるのかについては判別することができない
- また、患者の体幹伸展および屈曲運動を行わせることにより、L5/S1の椎間関節の位置を確認する必要がある
- 仙骨左捻転左傾斜軸と仙骨右捻転右傾斜軸での仙骨の動きは、歩行中の典型的なタイプ1の脊柱力学(側屈と回旋が反対側にて連動する) を生じさせる正常な仙骨の生理学的運動として分類されている
- しかし、非常に長い間、仙骨が前方捻転(前傾)位、もしくは後方捻転(後傾)位で固定されている場合、正常に起こり得る代償運動を通して何らかの方法で腰椎尾肢位を変化させ、可能であればタイプ2の脊柱力学に適応させなければならない
- この場合には、側屈と回旋が同側の屈曲もしくは伸展のいずれかの動きと連動している
『骨盤の評価 骨盤帯の機能異常』について復習したい方はコチラ
⇩⇩⇩
参考文献
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
骨盤の評価 骨盤帯の機能異常 腸仙関節・仙腸関節・恥骨結合

骨盤帯の機能異常
- 少なくとも14種類の潜在的な機能異常は骨盤帯の中で生じている
- 腸仙関節、仙腸関節、恥骨結合の領域に共存する
- そのすべてが同時に存在する筋骨格系の機能異常を見つけることも重要である
腸仙関節機能異常 (可動性不良)
- 以下の6種類の腸仙関節の機能異常もしくは可動性不良が存在する可能性がある
- 寛骨の前方回旋
- 寛骨の後方回旋
- 寛骨のアップスリップ
- 寛骨のダウンスリップ
- 寛骨のアウトフレア (前方閉鎖)
- 寛骨のインフレア (後方閉鎖)
寛骨の前方・後方回旋
- 回旋のアライメント不良は仙骨に対して寛骨が回旋しているため、仙骨に対する腸骨の機能異常として分類される
寛骨の後方回旋
画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
寛骨の前方回旋
画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
- 寛骨の前方回旋および後方回旋は上前腸骨棘、上後腸骨棘、内果(脚長)の位置を変化させることが分かる
- こうした仙骨に対する腸骨の機能異常は観察による所見や他の検査の結果と同様に、立位体前屈検査によって最初にみつけることができる
- 例えば、立位体前屈検査において触診により右側と比較して左側で陽性であると判断された場合、左上前腸骨棘は上方、左上後腸骨棘は下方に位置し、さらに左内果(脚長)は短くなることから、寛骨が左後方回旋していることが分かる
- この機能異常は、左側での仙骨に対する腸骨の後方回旋として分類される
- 一方で、立位体前屈検査において右側で陽性であると判断された場合、右上前腸骨棘が下方、右上後腸骨棘が上方に位置し、さらに右内果(脚長)が長くなることから、右側での仙骨に対する腸骨の前方回旋が生じていると考えられる
- これは非常に一般的な所見である
- 最も一般的な所見である右寛骨の前方回旋と左寛骨の後方回旋を有し、それにより右仙腸関節の可動性不良が生じていると仮定すると、次の3つの所見を観察することができる
- 右寛骨が左寛骨と比較して下方(尾側)に位置している
- 仙骨が左斜軸(仙骨左捻転左斜軸)上で左回旋することにより、回旋のアライメント不良を代償している
- 腰椎も同様に凸側へ左回旋することによって代償している
右寛骨の前方回旋と左寛骨の後方回旋
画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
ケーススタディー
- あるマラソンランナーは右踵痛に苦しんでいた
- 足関節と足部は過回内位にあり、特に右側で著名であった
- そこで、装具療法を試みたがアライメント不良を修正することができなかった
- 毎回走るたびに踵接地と踵離地時に右踵痛が生じている
- 右下肢すべての筋肉に疲労を感じ始めていた
- 右大腿周囲筋群(特に大腿四頭筋)には痛みを有していた
- 右踵部痛のある部位に局所麻酔薬を注射したが、即時効果でさえも得ることができなかった
- 時間が経っても踵部痛は持続していた
- 下肢(特に踵)の痛みの原因となる仙結節靭帯と仙棘靭帯について診察を受けた
- アライメント不良があり、寛骨が右前方回旋している
- 右寛骨の前方回旋を修正するために、METを施行した
- アライメント不良は改善し、完全に踵部痛は消失した
- その日のうちに約20㎞を走り、右大腿部や踵部の痛みを感じることなく完走することができた
画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
寛骨の上方剪断 アップスリップ
- 仙骨に対する腸骨のアップスリップは一般的にはいくつかの種類の外傷や事故に関連している
- 特に自動車事故、階段からの転落、片側の坐骨結節から着地した際などに引き起こされる可能性が高い
- 単純にランニングやウォーキングでの着地を踏み外した時にも起こりうる
- さらに、床から重い荷物を持ち上げる際、腰方形筋の緊張が持続したときにもアップスリップが引き起こされる可能性がある
- 正常の仙腸関節は仙骨に対して寛骨が上方(頭側)と下方(尾側)へ約2°偏位している
- 仙骨に対する腸骨のアップスリップやダウンスリップは、寛骨の回旋アライメント不良を持つ患者では約80%に存在する
- 慢性腰痛や骨盤痛のある患者では約10~20%にしか生じない傾向にある
- このような機能異常は患者自身で修正することは極めて難しいため、治療によって改善させる必要がある
- 最初の診断は、立位体前屈検査によって行われる
- 立位体前屈検査の陽性側では、坐骨結節、上前腸骨棘、上前腸骨棘、腸骨稜、恥骨の解剖学的なランドマークが頭側もしくは上方に位置しているように観察することができる
- また、両側を比較して高位であった方(機能異常側)では仙結節靭帯が欠如しており、内果(脚長)が短いようにみえる
寛骨のアップスリップ
画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
- 仙骨に対する腸骨の上方偏位には寛骨の後方回旋とアウトフレアとインフレアの両方、もしくはいずれか一方が共存している可能性がある
- これはいくつかのランドマークが隠されていることを意味しており、そのために仙骨に対する腸骨のアップスリップ明瞭に観察できないかもしれない
アップスリップは寛骨の前方回旋に隠れている
画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
- 特に外傷による症状が持続しているとき、患側の膝関節が伸展位にあり、股関節が中間位ではない場合には寛骨のアップスリップを誘発するとともに寛骨回旋を引き起こすため、このような機能異常を誘発する可能性がある
- 立位と座位において骨盤が高い側は、常にアップスリップしているとは限らない
- 例えば立位・座位では右腸骨稜が高いが、左寛骨のアップスリップが存在していると腹臥位では左腸骨稜が高くなり、大抵では立位・座位で右腸骨稜が高くなる
- これらの所見は、アップスリップが骨盤の回旋に関連している可能性を示唆する
- 言い換えると、右寛骨のアップスリップに加えて前方回旋と左寛骨の後方回旋が存在している場合には、いくつかの解剖学的なランドマークの位置が変化している可能性がある
- その変化とは恥骨結合の階段状変化が消失し、上前腸骨棘は反対側と比較して水平になり、右側の上後腸骨棘は左側と比較して明瞭になることである
- 回旋アライメント不良を修正することによりすべてのランドマークが上方に位置している状態である
寛骨の下方剪断 ダウンスリップ
- 仙骨に対する腸骨のダウンスリップがあある場合には、最初の診断として立位体前屈検査が実施される
- 立位体前屈検査の陽性側では上前腸骨棘、上後腸骨棘、腸骨稜、坐骨結節の解剖学的なランドマークが尾側もしくは下方に位置しているようにみえる
- このような機能異常では仙結節靭帯が緊張しており、内果(脚長)が長くなっているようにみえる
- この機能異常は歩行中に患者自身で修正することができる
- 論理的に考えると、右寛骨がダウンスリップしているのであれば歩行中に重心が右下肢の位置している時に右寛骨が自然に中間位へ戻るように自然に修正される
- そのため、実際には治療を行う必要はない
寛骨のダウンスリップ
画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
寛骨のアウトフレアとインフレア
- 骨盤のアウトフレアとインフレアはそれぞれ外側と内側への寛骨の開きを示している
- アウトフレアは寛骨の前方回旋、インフレアは寛骨の後方回旋との複合運動であると考えられている
- その理由は、歩行中には体幹前屈動作時と同様に寛骨の回旋運動が生じる必要があるためである
- 仙腸関節の機能異常は、特に仙骨に対する相対的な寛骨の前方回旋と後方回旋によって引き起こされている
- さらに、寛骨のアウトフレアは仙骨に対する寛骨の相対的な後方回旋と仙椎前傾が複合して生じるといわれている
- 起立時の体幹前屈の際、動作開始時の50~60°の間に仙椎が前傾し、腸骨の後方回旋および外側への広がりがみられる
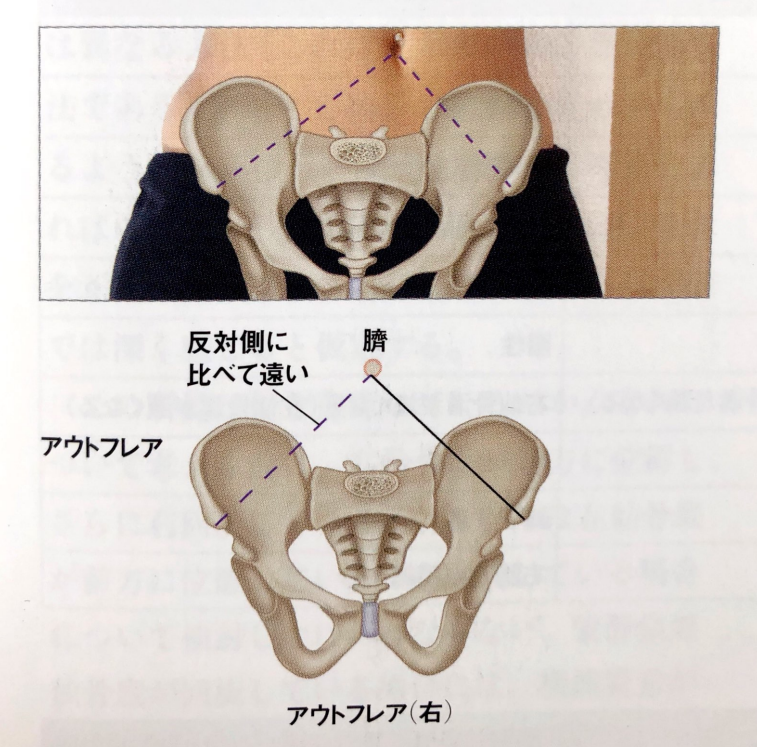
- 両側の上前腸骨棘の位置に違いが認められた場合、まず身体の中心に真っ直ぐの線を引くようにイメージすることが必要である
- この線は、一般的には臍を通る
- そして、各母指が臍を通る中心線からどのくらい離れているかを比較する
- 患者の右上前腸骨棘に置かれた左母指が反対側と比べて遠く離れてるのであれば、おそらくアウトフレアが存在している
寛骨のアウトフレア
画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
- 立位体前屈検査とストーク検査が陽性であれば、患者の右骨盤で腸骨のアウトフレアをみつけることができる
- 反対に、左骨盤でこれらの検査が陰性であったのであれば腸骨のインフレアをみつけることができる
寛骨のインフレア
画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
- 寛骨のアウトフレアとインフレアの2つの機能異常は極めて稀であり、仙腸関節における凹凸の関係について考慮すると、これらは第2仙椎において仙骨側で凸面、腸骨側で凹面を有する仙腸関節でのみ引き起こされる
- さらに、寛骨回旋の機能異常が改善した後にのみ、アウトフレアとインフレアが存在しているのが明らかとなる
仙腸関節機能異常
- 以下のような仙腸関節機能異常が引き起こされる可能性がある
- 仙骨左捻転左傾斜軸での仙骨前方捻転
- 仙骨右捻転右傾斜軸での仙骨前方捻転
- 仙骨左捻転右傾斜軸での仙骨後方捻転
- 仙骨右捻転左傾斜軸での仙骨後方捻転
- 両側性の仙骨前方捻転
- 両側性の仙骨後方捻転
仙骨の前方捻転 (正常の生理的運動)
| 仙骨左捻転左車軸での仙骨前方捻転 | 仙骨右捻転左車軸での仙骨前方捻転 | |
| 仙骨溝の深さ | 右側で深い | 左側で深い |
| 仙骨溝の浅さ | 左側で深い | 右側で浅い |
| 仙骨の下外側角 | 左側が後方に位置する | 右側が後方に位置する |
| L5の回旋 | 右-伸展回旋側屈(右) | 左-伸展回旋側屈(左) |
| 座位体前屈検査 | 右側で陽性 | 左側で陽性 |
| 腰椎スプリング検査 | 陽性 | 陰性 |
| スフィンクス検査 | 水平となる | 水平となる |
| 腰椎屈曲検査 | 右仙骨溝が深くなる | 左仙骨溝が深くなる |
| 腰椎前弯 | 増加する | 増加する |
| 内果 (脚長) | 左脚長が短縮する | 右脚長が短縮する |
仙骨の後方捻転 (正常ではない生理的運動)
| 仙骨左捻転右車軸での仙骨後方捻転 | 仙骨右捻転左車軸での仙骨後方捻転 | |
| 仙骨溝の深さ | 右側で深い | 左側で深い |
| 仙骨溝の浅さ | 右側で深い | 左側で深い |
| 仙骨の下外側角 | 左側で浅い | 右側で浅い |
| L5の回旋 | 右-屈曲回旋側屈(右) | 左-屈曲回旋側屈(左) |
| 座位体前屈検査 | 左側で陽性 | 右側で陽性 |
| 腰椎スプリング検査 | 陽性 | 陽性 |
| スフィンクス検査 | 左仙骨溝が浅くなる | 右仙骨溝が浅くなる |
| 腰椎屈曲検査 | 水平となる | 水平となる |
| 腰椎前弯 | 減少する | 減少する |
| 内果 (脚長) | 左脚長が短縮する | 右脚長が短縮する |
両側性の仙骨前方捻転および後方捻転
| 両側性の仙骨前方捻転 | 両側性の仙骨後方捻転 | |
| 立位体前屈検査 | 陰性 | 陰性 |
| 座位体前屈検査 | 両側で陽性 | 両側で陽性 |
| ストーク検査 | 両側で陽性 | 両側で陽性 |
| 仙骨底 | 両側で前方に位置する | 両側で後方に位置する |
| 仙骨の下外側角 | 両側で後方に位置する | 両側で前方に位置する |
| 腰椎スプリング検査 | 陰性 | 陽性 |
| 腰椎前弯 | 増加する | 減少する |
| 内果 (脚長) | 左右で等しい | 左右で等しい |
可動性不良をどのように判断するか
- 患者は腹臥位となり、左右の仙骨溝は右母指では浅く、左母指では深く感じると仮定する
- 患者に後屈、その後さらに前屈するように指示する
- 仙骨回旋が後屈位で増加する(右母指が浅くなり、左母指が深くなる)場合で仙骨の回旋が前屈位で消失する場合には、仙骨右捻転左傾斜軸の仙骨捻転のように右仙骨が後方で固定されており、仙骨が右回旋しているはずである
- この理由は、後屈したとき正常なら仙骨が前傾しなければならないが、その運動が制限されているためである
- つまり、右仙骨が支点として固定されており、右仙骨底が後方に位置しているため右仙骨の前傾が妨げられている
- その結果、仙骨の回旋が増加しているようにみえる
- これらの可動性不良があると腰椎前弯が減少し、腰椎スプリング検査では圧迫を加えた時に硬く感じる(陽性所見となる)
- 左仙骨底が前方位で固定(仙骨前傾)されているような場合、患者に体幹の後屈運動と前屈運動を行うように指示する
- しかし、このときには体幹前屈位では仙骨の回旋が増加し、後屈位では左右の仙骨底が水平になっているようにみえる
- この理由は前屈運動の間、左仙骨底が前方で固定されており、仙骨の後方への移動が制限されるためである
- つまり、前屈運動では左仙骨が支点として固定されており、右仙骨底がさらに後方へ移動するため、仙骨の回旋が増加しているようにみえる
- このような機能異常は、仙骨右捻転右傾斜軸と呼ばれている
- これらの可動性不良があると腰椎前弯が増加し、腰椎スプリング検査では圧迫を加えたときにバネのような感覚を得る(陰性所見となる)
左右のどちら側が固定されているか判断するための方法
- もし仙骨回旋が後屈位で増加するのであれば、それは仙骨が回旋している方向(仙骨溝が浅い側)で仙骨が後方位に固定されていることを示している
- この機能異常は、仙骨左捻転右傾斜軸もしくは右捻転左傾斜軸の仙骨後方捻転である
- しかし、仙骨回旋が後屈位で消失している(仙骨溝が水平となっている)場合、回旋方向の反対側が前方位で固定されていることを示している
- この機能異常は、仙骨右捻転右傾斜軸もしくは左捻転左傾斜軸の仙骨前方捻転である
両側性の仙骨前傾と後傾
- このケースは非常に稀にしか起こらず、しばしばその所見を見逃してしまう
- 両側性の仙骨前傾と仙骨後傾が存在している時、初期段階での検査(立位体前屈検査など)の多くの陰性と判断され、仙骨底と下外側角の高さは水平となる
- しかし、ストーク検査では両側寛骨での制限を示すため、全体的な検査を通して診断することが有益である
- 両側性の仙骨前傾と仙骨後傾の機能異常は、たいていL5の椎体に関連している
- 例えば、両側の仙骨が前傾している場合にはL5の伸展が生じていることを示している
- その一方で、両側の仙骨が後傾している場合、屈曲位で固定されていることを示している
- この結果は、仙骨前傾と後傾により腰椎前弯の程度が変化していることを示し、腰椎スプリング検査では陽性または陰性所見になりやすい
恥骨結合の機能異常
- 左右どちらの恥骨結合に機能異常があるかを判断しようとするとき、最初に行うべき検査は立位体前屈検査である
- この検査において左側で陽性であったのであれば、特に左側に機能異常が存在していることが明らかとなる
- そして、実施するべき次の検査は、骨のランドマークの触診である
- もし恥骨結合を触診し、反対側と比較して頭側(上方)に位置していると判断されたのであれば、立位体前屈検査が同側で陽性であった場合にのみ恥骨のアップスリップが存在していると判断できる
- そして、診断を確定するための3番目の検査は、触診による鼡径靭帯の柔軟性の評価である
恥骨結合の機能異常 (左側)
| 上方恥骨結合機能異常 | 下方恥骨結合機能異常 | |
| 立位体前屈検査 | 左側で陽性 | 左側で陽性 |
| 恥骨結合 | 上方 | 下方 |
| 鼡径靭帯 | 硬い | 硬い |
恥骨結合の機能異常 (右側)
| 上方恥骨結合機能異常 | 下方恥骨結合機能異常 | |
| 立位体前屈検査 | 右側で陽性 | 右側で陽性 |
| 恥骨結合 | 上方 | 下方 |
| 鼡径靭帯 | 硬い | 硬い |
左右どちらに機能異常があるかを判別する方法
- 立位体前屈検査と座位体前屈検査は特に重要である
- その理由は、これらの検査は特に左右のどちらかに機能異常が存在することを明らかにできるからである
- 立位体前屈検査を行い、左上後腸骨棘が右側よりも上方に移動しているのであれば、左側での腰仙関節機能異常もしくは恥骨結合の機能異常のどちらか存在すると考えられる
- しかし、立位体前屈検査が陰性(すなわち前屈したときに母指が対称的に動く)だが、座位体前屈検査で右母指よりも左母指が多く頭側へ移動するのであれば、それは左側の仙腸関節機能異常が存在していることを示唆している
- 実際に機能異常が存在しているかという観点では、立位体前屈検査と座位体前屈検査を行うことでどのように不良であるかは分からないが、左右のどちら側に機能異常が存在するかについて情報を部分的に明らかにすることができる
- そのため、立位体前屈検査と座位体前屈検査で陽性であった側を治療することは、初期段階としては有益である
- また、評価過程で可動性不良があると思われた部位は、実際に疼痛のある部位とは異なっている可能性がある
- それはつまり、痛みを訴えている部位では全可動域の動きを有しており(いわゆる過可動性)、可動性不良のある部位の動きを代償している可能性があると考えることができる
『骨盤の関係シリーズ』に関する復習をしたい方はコチラ
⇩⇩⇩
参考文献
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
仙腸関節スクリーニング フォーティーンフィンガー検査・FABER検査・圧縮検査・大腿スラスト検査・離開検査・ゲンスレン検査

仙腸関節スクリーニング検査の必要性
- 例えば、下部腰椎と骨盤、または骨盤に疼痛を持った患者の場合、通常は基礎病理学に基づいた股関節のスクリーニングを実施する
- それは潜在的に背部または骨盤の疼痛は股関節に原因の可能性があるからである
- スクリーニングで陽性の場合、少なくとも、股関節の病理や機能異常をさらに調べる必要があるかを判断できる
- 腰部や骨盤の疼痛症状を減少させる長期的な治療効果を望むのであれば、これらの臨床所見は特異的な腰痛または骨盤領域よりも、むしろ股関節領域の治療戦略を再考、変更させるだろう
仙腸関節アライメント不良による症状の概念
- 成人の80~90%は骨盤のアライメント異常をきたしている
- 回旋のアライメント不良は最も多くみられ、矢状面における右寛骨の前方回旋と代償的な左寛骨の後方回旋をしばしば伴っている
- このような回旋のアライメント不良は単独で生じる場合もあれば、複合して生じることもある(アップスリップ、アウトフレア、インフレア)
- アップスリップが単独で生じているのは患者のおよそ10%であり、一方で他のタイプ(回旋やアウトフレア、インフレア)を伴っているのは5~10%である
- アウトフレアとインフレアは約40~50%で生じており、どちらも単独で生じることもあれば、両方が組み合わさることや他のタイプと組み合わさることもある
『仙腸関節シリーズ』に関する復習をしたい方はコチラ
⇩⇩⇩
仙腸関節の疼痛
- 局所的な疼痛は片方または両方の仙腸関節から生じている
- 両方の仙腸関節の可動性が低下している、または一方の仙腸関節がロッキングされる場合、他方はたとえ正常であったとしても、その部位に疼痛を訴えることが多い
- この疼痛出現の理由としては異常のある仙腸関節の運動が制限されることにより、代償的に他方の正常な関節やその関節包、靭帯への負担が増大したためである
『仙腸関節シリーズ』に関する復習をしたい方はコチラ
⇩⇩⇩
フォーティンフィンガー検査
- 患者が示している状態や機能異常の原因を考えて判断する際に、患者の現病歴は最も重要な情報の1つである
- 患者の痛い場所を尋ねることは、検査者にとって非常に有用である
- 個々のケースに対して骨盤評価を行った際、患者が上後腸骨棘の下内側の領域を指差し、それを2回実施して一貫してその範囲が1㎝いないであれば、仙腸関節の機能異常の陽性徴候である
- これはフォーティーンフィンガー検査と呼ばれる
フォーティンフィンガー検査
画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
- この検査は有用だが、FABER検査といっしょに活用するとよい
仙腸関節の疼痛出現パターン
- 仙腸関節の疼痛出現パターンに関する正確な場所については多くの議論がされている
- Fortinは上後腸骨棘に対して10㎝尾側で、3㎝外側と報告している
- Slipmanらは50人の仙腸関節に対して透視的に注射を行い、腰正反応を引き起こすことを実施した
- 47人の患者は臀部の疼痛を示した
- 36人の患者は腰痛を示した
- 25人の患者は関連する下肢の疼痛を示した
- 14人の患者は膝より遠位の下腿痛を示した
- 7人の患者は鼠径部の疼痛を示した
- 6人の患者は足部の疼痛を示した
- 18の疼痛出現パターンが観測された
- 統計的に有意な関係性を示したのは疼痛の場所と年齢であった
- 若い患者は膝より遠位の疼痛を訴えることが多かった
- 以上より、仙腸関節由来の疼痛出現は腰部や臀部に限られていないと結論づけられた
仙腸関節誘発スクリーニング検査
1.FABER検査
- FABER検査(屈曲、外転、外旋)は、股関節の潜在的な異常に対するスクリーニングで用いられるが、仙腸関節の機能異常を調べる際も有効である
- FABER検査は仙骨に対して、寛骨の後方と外側方向への運動を引き出す
- この運動は仙骨のニューテーションを誘導し、関連する仙結節靭帯・仙棘靭帯・骨間靭帯にストレスを与えるため、仙腸関節の機能異常を判別できる
- 寛骨の後方回旋は、仙腸関節の後方部分を圧縮し、また関節の前方部分を離開することにより、前方の関節包や関連する靭帯を伸張する
手順
- 背臥位を取る
- 股関節を屈曲、外転、外旋位にする
- 反対側の骨盤を固定し、膝に対して徐々に圧迫を加えていく
- 屈曲、外転、外旋を強調していく
- 疼痛が主に股関節や仙腸関節の後方に認める場合、仙腸関節の病理学的または機能異常の可能性が示唆される

画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
2.圧縮検査
手順
- 側臥位を取る
- 楽になるように膝の間に枕を挟む
- 寛骨の外側面を通して徐々に下方に圧迫を加えていく
- 大腿骨大転子と腸骨稜の間で仙腸関節に一致する疼痛が出現するかを確認する

画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
3.大腿スラスト検査
手順
- 背臥位をとる
- 片方の股関節を90°屈曲位とする
- 反対側の上前腸骨棘を押さえ、骨盤を固定する
- 大腿骨軸に対して徐々に圧迫を加えていく
- 仙腸関節に疼痛が出現するかを確認する

画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
4.離開検査
手順
- 背臥位を取る
- 指示のために膝下に枕を挿入する
- 上肢を交差させ、肘を軽度屈曲位とする
- 左右寛骨の上前腸骨棘に手を置く
- 徐々に外側へ圧迫を加えていく
- 仙腸関節の離開を促していく
- 仙腸関節に疼痛が出現するかを確認する

画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
5.ゲンスレン検査
手順
- 背臥位を取る
- 右膝を抱えて自身の胸に近づけるようにして右股関節を屈曲してもらう
- これは右寛骨を後方に回転、左寛骨を前方に回転させる動きになると同時に、仙腸関節を固定する役割がある
- 左下肢をベッドから降ろし、すでに伸展位である左下肢に対し、さらに拡大するよう徐々に伸展方向へ圧迫を加える
- 同時に右下肢に対しては、患者の手を通して屈曲方向へ圧迫を加える
- 仙腸関節に疼痛が出現するかを確認する

画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
『骨盤の関係シリーズ』に関する復習をしたい方はコチラ
⇩⇩⇩
参考文献
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
腰椎と骨盤の関係 椎間板・椎間関節・腰椎部整形外科テスト・腰椎アライメント

腰椎の解剖
- 腰椎を構成する個々の脊椎分節は5つあり、それぞれの椎骨は以下のような構造により構成される
- 椎体
- 棘突起
- 横突起
- 上椎間関節と下椎間関節
- 椎間孔
- 脊柱管
- 椎弓板
- 椎弓根
- 椎間円板:髄核と線維輪
『腰椎・腰部』に関する復習をしたい方はコチラ
⇩⇩⇩
椎間板
- 隣接する腰椎の間には椎間板として知られる構造物があり、人間の脊柱には合計23に上るこの軟部組織性の構造物がある
- 椎間板は3つの部分からなり、線維輪と呼ばれる外側の固い殻、髄核と呼ばれる線維輪の中心にあるゲル様の物質、そして椎体終板と呼ばれる椎体に付着する部分である
- 私たちは年を重ねるにつれて、椎間板の中心から水分が消失していく
- 自然に椎間板の弾性が小さくなるにつれて、衝撃吸収としての効果も小さくなる
- 神経根は椎骨と椎間板の間の狭い通路、その通路は椎間孔として知られているが、そこを通って脊柱管から出ていく
- 椎間板に損傷があり脊柱管や神経根を圧迫すると椎間板ヘルニアといわれ、痛みや他の症状を生じる可能性が出てくる
『椎間板と椎間関節』に関する復習をしたい方はコチラ
⇩⇩⇩
『椎間板』に関する復習をしたい方はコチラ
⇩⇩⇩
椎間板ヘルニア
- 椎間板ヘルニアはしばしば椎間板の膨隆、椎間板の脱出、あるいはぎっくり腰といわれる
- これらの用語は、椎間板の中央より強制的に外部に突出するが、髄核の中身であるゲル状物質由来する
- 具体的に言うと、椎間板それ自体は滑って移動しない
- しかし、椎間板の中央にある髄核組織は大きな圧力下で中央より移動し、線維輪にヘルニアを起こしたり、破裂させさえする
- 椎間板ヘルニアが深刻になると組織を膨隆させ脊髄神経を圧迫し、局所的な痛みや関連痛、そして、しびれあるいは腰背部・下肢あるいは足部や足関節の筋力低下を引き起こすことがある
- 腰椎椎間板ヘルニアのおよそL5~S1の椎間のどちらかに発生する
『腰椎椎間板ヘルニア』に関する復習をしたい方はコチラ
⇩⇩⇩
椎間板の退行性病変
- 退行性椎間板病変は老化の過程と密接に関連する傾向があり、椎間板の痛みが慢性的な腰痛の原因となるとき、そしてそれは股関節周囲にも痛みが放散する可能性があり、症候群として言及されることもある
- 一般的にその状態は、腰や椎間板のような腰に関連した組織への損傷の結果として起こる
- また、損傷の持続は炎症を引き起こす可能性があり、続いて線維輪などの外側の組織を弱体化させる可能性もある
- さらに、このことは内部の髄核にも明らかな影響を与えることになる
- この反応性のメカニズムは過剰な動きを作り出す可能性もある
- なぜならば、椎間板は上下に位置する椎体の動きを制御できないからである
- 自然な炎症反応と結び付いたこの過剰な動きは、化学物質を作り出して局所的に炎症を引き起こし、通常慢性的な腰痛のような症状を起こす
- 退行性椎間板病変は線維輪の軟骨細胞(細胞は軟骨基質から成り、主にコラーゲンを含んでいる)の数を増加させる原因となることが分かっている
- 長い時間をかけて内部にあるゼラチン状の髄核が線維軟骨に変化する可能性がある
- そして、髄核に突出を許した箇所では外側の線維輪は損傷を受ける可能性があり、椎間板が縮小する原因となる
- そして最後には骨棘と呼ばれる骨の棘を形成することがある
- 背中の筋肉と違って、腰椎の椎間板は血流の供給がないため、組織を自己治癒することはできない
- そのため、退行性椎間板病変の痛みの症状は慢性化する可能性があり、椎間板ヘルニアや椎間関節痛、神経根の圧迫や脊椎分離症、そして脊柱の狭窄などのようなさらなる問題を引き起こす
椎間関節
- これらの構造物は多くの痛みを引き起こす原因となる可能性がある
- 椎間関節は椎体の後方に位置し、その役割は脊椎が屈曲や伸展、あるいは側屈や回旋運動を行う際に脊柱を支持する
- 椎間関節の位置やその向きから、これらの関節はある種の動きを許し、その他の動きを制限する
- 例えば、腰椎は回旋運動を制限するが、屈曲と伸展については自由に運動する
- 胸椎においては回旋と屈曲は自由に運動できるが、伸展は椎間関節により制限される
- それぞれ個々の脊椎には2つの椎間関節がある
- 1つは上方の椎間関節で、関節面は上を向いており、蝶番に似た働きをする
- もう1つは下に位置する下方の椎間関節である
- 例えば、L4の下方の椎間関節はL5の上方の椎間関節と関節を形成する
- 身体の他のすべての滑膜関節のように、それぞれの椎間関節は結合組織である関節包により覆われており、関節を栄養し関節運動を滑らかにするために滑液を分泌する
- 関節の表面は軟骨で覆われており、関節運動を滑らかにするのに役立つ
- さらに、椎間関節は高頻度で痛みの受容器の神経支配を受け、そのため痛みの感受性が強く腰痛を発生させる
椎間関節症候群と病変
- 椎間関節はお互いの関節面が滑り合う傾向にあるため、脊椎は自然と一定の運動となる
- そして、すべての荷重関節と同じように時間とともに関節は摩耗し変性となる
- 椎間関節が摩耗してくる(軟骨も損傷を起こす可能性がある)と、椎間関節の軟骨下骨の骨増殖を引き起こし、椎間関節を肥厚させる
- これは椎間関節症候群や病変の前兆であり、最終的には脊椎症と呼ばれる状態になる
- このようなタイプの症状もしくは病変の過程は、慢性的な腰痛を有する多くの患者にとっては非常によく診られる
整形外科テスト 腰椎部
1.ラセーグテスト
【方法】
- 背臥位
- 股関節・膝関節90°屈曲位から膝関節を伸展させる
- 坐骨神経領域に沿った電撃様の疼痛が生じる場合、陽性
【検査の意義】
- 坐骨神経伸張による神経根圧迫が示唆される
【注意点】
- ハムストリングス伸張痛との鑑別に注意
- ハムストリングスが原因の場合、限局した鈍痛やつっぱり感がある
2.SLRテスト
【方法】
- 背臥位
- 膝関節を伸展させた状態で下肢挙上する
- 坐骨神経領域に沿った電撃様の疼痛が生じる場合、陽性
【検査の意義】
- 坐骨神経伸張による神経根圧迫が示唆される
- 股関節屈曲70°未満で疼痛 ⇒ 坐骨神経
- 〃 以上で 〃 ⇒ 腰仙椎部の関節痛
【注意点】
- ハムストリングス伸張痛との鑑別に注意
- ハムストリングスが原因の場合、限局した鈍痛やつっぱり感がある
3.ブラガードテスト
【方法】
- 背臥位
- 膝関節を伸展させた状態で下肢挙上する
- SLRテスト陽性となるところから下肢を少し下げる
- 足関節背屈を加え、大腿後面に疼痛が生じる場合、陽性
【検査の意義】
- 脛骨神経伸張による神経根圧迫が示唆される
【変法】
- 足部回内 ⇒ 脛骨神経の伸張
- 足部回外 ⇒ 腓骨神経の伸張
4.ボンネットテスト
【方法】
- 背臥位
- 膝関節を伸展させた状態で下肢挙上し、SLRテストで大腿後面に痛みが出た角度から5°程度降ろす
- 股関節内転・内旋させて大腿後面に疼痛が生じる場合、陽性
【検査の意義】
- 梨状筋による坐骨神経圧迫が示唆される
5.ケンプテスト
【方法】
- 端座位もしくは立位
- 骨盤を固定する
- 体幹を側屈後、伸展・回旋させる
- 電撃様の疼痛が生じる場合、陽性
【検査の意義】
- 坐骨神経領域に疼痛がであれば、腰椎神経根の圧迫病変が示唆される
- 椎間関節部分に疼痛が出れば脊柱管狭窄症や関節病変が示唆される
6.スランプテスト
【方法】
- 端座位
- 胸腰椎を屈曲させる
- 頚部を屈曲させる
- 膝関節を伸展させる
- 足関節を背屈させる
- 疼痛が生じる場合、陽性
【検査の意義】
- 脊髄神経とその硬膜を伸張させる
- 膝・足関節を動かす前に陽性の場合、頚椎から胸椎病変がが示唆される
- 膝・足関節を動かした時に陽性の場合、L4~5、L5~S1の病変が示唆される
7.大腿神経伸張テスト
【方法】
- 背臥位
- 膝関節屈曲を保持したまま股関節を伸展させる
- 大腿神経領域に疼痛が生じる場合、陽性
【検査の意義】
- L2~4の上位腰椎の神経根伸張による圧迫が示唆される
【注意点】
- 骨盤前傾の代償が出ないよう、しっかりと固定する
- 腸腰筋や大腿四頭筋の伸張痛(つっぱり感)との鑑別に注意
8.ダブルレッグレイズテスト
【方法】
- 背臥位
- 両膝関節を伸展させたまま、自動で同時に挙上させる
- 下部腰椎または仙椎部に疼痛が生じる場合、陽性
【検査の意義】
- 下部腰椎または仙椎部の疾患が示唆される
- 筋損傷の急性期が示唆される
【注意点】
- 下部腰椎または仙椎部への負担が大きいため痛みの悪化に注意
9.健側下肢SLRテスト
【方法】
- 背臥位
- 患側下肢のSLRテストが陽性の場合、健側で行う
- 膝関節を伸展させた状態で下肢挙上する
- 坐骨神経領域に沿って電撃様の疼痛が生じる場合、陽性
【検査の意義】
- 坐骨神経伸張による神経根圧迫が示唆される
- L4/5、L5/S1椎間板ヘルニアが示唆される
骨盤の機能異常の原因としての腰椎
- 問題は潜在的に腰痛にある
- 機能異常を起こす骨盤のパターンを維持し制御するような根本原因となる要因こそがまさにこの腰椎の骨格構造なのである
- もし、腰仙椎の連結部分(L5/S1)に回旋要素があれば、繰り返す骨盤の不良アライメントの原因の1つだと認められたはずである
- 腰椎が根本原因であるという例をみてみよう
- もし私たちのL5に時計回り(右回り)の回旋があるとしたら、右側の横突起は後方へ回旋する
- L4とL5の横突起の腸腰靭帯には軟部組織の付着があり、この靭帯の組織は直接腸骨稜に付着する
- 右回旋により右腸腰靭帯の緊張が増し、L5の右回旋は右寛骨の後方回旋を強制する
- それと同時に左のL5横突起は前方に回旋し、これは左寛骨の前方化(前方回旋)を生じる
- 腰椎横突起が見かけ上短くなるほど、腸腰靭帯は長くなり、回旋トルクが大きくなる
- L5の右下方の椎間関節はS1上方の椎間関節との間で比較的に開大位となる
- しかしながら、左の椎間関節はS1との間で狭小化する
- もし、左の椎間関節が圧縮されその位置が継続して維持されると、そこが中心軸になる可能性がある
- L5とS1の椎間関節のこのような左への固定は、仙骨の右への回旋を促す
- そしてそれは最終的に骨盤全体を右回旋位に強制する
仙骨と寛骨に対するL5回旋の影響
画像引用:骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
『姿勢』に関する復習をしたい方はコチラ
⇩⇩⇩
参考文献
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
大殿筋・中殿筋と骨盤の関係 筋機能・発火パターン・胸腰筋膜・筋力検査

大殿筋の解剖学
起始
- 腸骨の外表面(後殿筋線の後方)と腸骨の上および後ろの部分
- 仙骨および尾骨の隣接する後面
- 仙結節靭帯
- 脊柱起立筋の腱膜
停止
- 遠位部の深部線維:大腿骨の殿筋結節
- 残りの線維 :大腿筋膜の腸脛靭帯
作用
- 上部線維:①股関節外旋 ②股関節外転
- 下部線維:①股関節伸展 ②股関節外旋
支配神経
- 下殿神経 (L5、S1・2)
『大殿筋の起始停止や神経支配』について復習したい方はコチラ
⇩⇩⇩
大殿筋の機能
- 機能的な観点から、大殿筋は骨盤、体幹、大腿骨の間の関係を制御するいくつかの重要な役割を果たす
- この筋肉は股関節を外転・外旋させることができ、膝のアライメントを制御するのに役立つ
- 例えば、階段昇降において、大殿筋は股関節を外転・外旋させて下肢を最適な位置に保つと同時に、身体を次の段に運ぶために股関節を伸展させる
- 大殿筋が弱い、もしくは誤った発火をする場合、膝が内側にずれるようにみえることがあり、骨盤も外側に飛び出るように観察されることもある
- 大殿筋は仙腸関節の安定化にも重要な役割を果たし、強力な閉鎖筋として説明されている
- 大殿筋線維のいくつかは、仙結節靭帯と胸腰筋膜に直接接続しており、これらは接続している筋肉の活動により緊張している非収縮性の結合組織である
- この筋膜への接続のひとつは広背筋であり、大殿筋は対側の広背筋と胸腰筋膜を介してパートナーシップを形成する
- このパートナーシップ接続は後斜走スリングと呼ばれる
- このスリングは、歩行もしくは歩行周期における単脚支持期における仙腸関節への圧縮力を増加させる
- 大殿筋の誤った発火もしくは弱化は、後斜走スリングの効果を低下させ、仙腸関節障害を引き起こしやすい
- 身体は次に反対側の広背筋の活動を増加させることにより胸腰筋膜を介して緊張を増加させ、この弱さを補うように努める
- いずれの代償メカニズムと同様に、構造は機能に影響し、機能は構造に影響する
- 例えば、広背筋が上腕骨と肩甲骨に付着するため、肩関節の力学は変更される
- 代償のために広背筋が特に活動的である場合、これは段差昇降やランジ動作のような動きの間、一方の肩が他方の肩よりも低いように観察される
- 大殿筋はハムストリングスと連携して歩行サイクルに重要な役割を果たすからである
- 踵接地の直前にハムスリングスが活動し、仙結節靭帯の付着を介して仙腸関節の緊張を増加させる
- また、この後斜走スリングは体重を支えるサイクルのための仙腸関節のセルフロックを機構を支援する
- 踵接地から立脚中期までの歩行周期は、仙結節靭帯の弛緩や寛骨の自然な前方回旋によってハムストリングスの緊張は減少する期間である
- 股関節伸展活動が開始するためにハムストリングスの活動が減少し、大殿筋の活動性が増加する
- 大殿筋は後斜走スリングの付着を介して立脚初期~中期において、仙腸関節の安定性を優位に増加させる
- 大殿筋の誤った発火は仙腸関節の安定性や骨盤の位置を維持するために、歩行周期の間、ハムストリングスを活動状態のままにしてしまう
- その結果として生じたハムストリングスの過活動は、継続的かつ異常な緊張状態に陥ることになる
- 段階的に作用するこの筋は拮抗筋が短縮もしくは緊張した場合、あるいは骨盤のマルアライメントが存在する場合に弱くなる傾向がある
- しかし、大殿筋は支配神経であるL5およびS1神経根に影響を及ぼすヘルニアなどの神経学的障害がある場合にも弱いと判断される
- また、その他さまざまな種類の股関節の病気(関節唇損傷や関節包炎)によっても大殿筋の弱化が生じる
- 大殿筋の弱化を潜在的に引き起こし得る主要な筋肉は大殿筋の股関節伸展作用に対する拮抗する股関節屈筋として分類される腸腰筋、大腿直筋、内転筋群である
大殿筋の評価
股関節伸展の正しい発火パターン
- 通常の筋活動は下記の順序で起こる
- 大殿筋
- ハムストリングス
- 対側の腰椎伸展筋
- 同側の腰椎伸展筋
- 対側の胸腰椎伸展筋
- 同側の胸腰椎伸展筋
- 誤った発火の機能異常が修正されないと身体が壊れ始め、機能異常の代償パターンが作られてしまう
- 例えば、ハムストリングスと同側の脊柱起立筋は最初に収縮し、大殿筋は4番目に収縮した場合、骨盤の過前傾を引き起こし、結果として脊柱の過度な前腕を伴い、下部腰椎の椎間関節の炎症を引き起こす可能性がある
歩行サイクルは継続した
- 大殿筋の弱化もしくは誤った発火により、いくつかの代償パターンが形成される可能性がある
- まず、腸腰筋・大腿直筋・内転筋の拮抗的な緊張が生じ、相反抑制として一般的に知られている衰弱抑制によって徐々に引き起こされた大殿筋の弱化を抱える患者の例を見てみよう
- 前面の筋肉の緊張は、歩行周期中の股関節伸展を抑制する
- 代償反応として寛骨が前方の位置により回旋することを強いられ、対側の寛骨は後方の位置にさらに回旋するように強いられる
- ハムストリングス(特に大腿二頭筋)は大殿筋の弱さの結果として、寛骨の前方回旋の増加を助けることにより代償パターンの一部となる
- ハムストリングスが大殿筋の阻害のために支配的である場合、腹臥位で下肢を伸展させると転子部の前部に触診できることが示唆される
- すなわち、仙骨は寛骨の回旋増加により通常よりも少し多めに回旋し、側方に曲げなければならない
- 仙骨は捻転を一方向に増加させる(片方を回旋させ、側方に曲げる)ことによって、代償する必要がある
- 仙骨左捻転左傾斜軸もしくは、右捻転右傾斜軸のようになる
- また、腰椎は仙骨とは反対方向に少し多めに逆回旋する可能性があり、脊柱として代償することがある
- 歩行周期中には、仙骨および腰椎の自然な回旋が生じる
- しかし、寛骨回旋が増加するためには仙骨と腰椎は同様に代償するしかない
胸腰筋膜と大殿筋・骨盤の関係
- 胸腰筋膜は、体幹・股関節・肩の筋群を結合してそれを覆う靭帯型の結合組織の厚く、強いシートである
- 大殿筋の通常の機能は筋膜に伸張作用を及ぼしその下端部を引っ張ることである
- 胸腰筋膜の後部層により大殿筋と反対側の広背筋との間に関連があることが分かる
- これらの2つの筋肉は歩行周期中に後斜走スリングを介して対側に力を伝道し、その後、胸腰筋膜を介して張力を増加させる
- この機能は、体幹の回旋および下部腰椎・仙腸関節の閉鎖安定化のために非常に重要である
- 腹横筋と多裂筋など、腰部の安定性にかかわる深部筋の同時収縮も影響を及ぼす
- 腹横筋と多裂筋がすべて仙腸関節の閉鎖力を補助する骨盤の仙結節靭帯との関連性を持っているため、腹横筋と多裂筋が大殿筋の収縮に確実に反応する
『胸腰筋膜』に関する復習をしたい方はコチラ
⇩⇩⇩
中殿筋の解剖学
起始
- 腸骨の外表面 (腸骨稜の下:前殿筋線と後殿筋線の間)
停止
- 大腿骨大転子の外側表面上の斜走隆線
作用
- 上部線維:①股関節外旋 ②股関節外転の補助
- 中部線維:①股関節内旋 ②股関節屈曲の補助
- 下部線維:①股関節外旋 ②股関節伸展
支配神経
- 上殿神経 (L4、L5、S1)
『中殿筋の起始停止や神経支配』について復習したい方はコチラ
⇩⇩⇩
中殿筋の機能
- 片脚立位を行うとき、外側スリング機構を活性化させる
- この機構は同側の中殿筋、小殿筋、内転筋群と対側の腰方形筋で構成されている
- 中殿筋の潜在的な弱化は、おそらく代償による他の筋の過活動が生じている
- 特に、中殿筋の後部線維が弱化している患者は、内転筋群と大腿筋膜張筋と接続している腸脛靭帯が過活動している傾向にある
- また、中殿筋後部線維が弱いことが示唆されている場合は、梨状筋は過活動的となる
- 中殿筋は、骨盤の動的安定性にとって重要な筋の考えられている
- 例えば、中殿筋の弱さのために骨盤帯の動的安定性が悪くなっている患者は、ストライド長を短くする傾向がある
- これは、患部をより引きずっているようなパターンを採用することによって、踵接地時の床反力を低減し、骨盤姿勢を維持するために必要な筋肉制御量を減少させている
中殿筋の評価
評価の必要性
- 膝関節や下部腰椎、骨盤に疼痛を有している患者を診る時は、評価の過程の一部として殿筋群(特に中殿筋)の強さを確認する
- 中殿筋と大殿筋の機能的役割と骨盤帯との関係の説明だけでなく、股関節外転筋群や股関節伸筋群の正確な発火順序を決定するために使用される、股関節外転・伸展発火パターン検査についても含める
- 中殿筋および大殿筋は、腰椎・骨盤帯・下肢・上肢の領域に疼痛を認める患者やアスリートに対して評価される必要がある
- ランニングに関する下肢ならびに体幹のオーバーユース障害を抱えるアスリートは多く、それらの大半は中殿筋または大殿筋(もしくは両方)機能が不良である
- 特に、ランニングのようなスポーツにおいて、中殿筋や大殿筋の強さと制御が生体力学的に効率的なパターンを達成するうえで、おそらくもっとも重要な要素である
解剖学的構造について
- 中殿筋は腸骨稜の全長、腸骨外側(後殿筋線と前殿筋線の間)、殿筋筋膜、大腿筋膜張筋の後部境界、上層の腸脛靭帯に付着する
- 中殿筋は3つの部分(前部・中部・後部)にはっきりと分割されており、集合的に大腿骨の大転子に巻き込みながら入り込み、広い結合腱を形成する
- 中殿筋のより垂直な前部および中間部分は、より水平な後部部分よりも股関節を外転するためにより良い位置にあるようにみえる
- 中殿筋はその構造の中に前部線維と後部線維を含んでいるが、後部線維は大殿筋と連携して働き、特にこれらの2つの筋は股関節位置を外旋位に制御し、歩行が開始されると股関節・膝関節・足関節を整列させるのに役立つ
- 歩行を観察すると、初期接地における左下肢への荷重時に、中殿筋は下肢に作用する安定機構に部分的に関与し、下肢の全体的なアライメント調整を助ける
- 立脚期における左中殿筋の収縮は、部分的に股関節外転を許容する原因となる
- 左の中殿筋が収縮しているのにもかかわらず、右股関節におけるヒッチングタイプと考えてほしい
- 股関節の右側は、左側より少し上に持ち上がるように見える
- このプロセスは、右足が床から少し離れて持ち上げることを可能にし、歩行周期の遊脚期の間に右脚のスイング運動を自然に許容するので、非常に重要である
- 左の中殿筋に何らかの弱さがある場合、身体は歩行サイクルの間に2つの方法のうち1つで応答する
- 1つは立脚側の反対側の骨盤が下降するトレンデレンブルグ歩行、もしくは代償性トレンデレンブルグ歩行となり、体幹全体を過度に弱い股関節側にシフトさせることが観察される
- 中殿筋の弱化は骨盤帯と腰椎の全体的な安定性に影響を与えるだけでなく、踵接地から立脚中期までの運動連鎖全体に影響を与える
中殿筋の弱化による影響
- 中殿筋の弱化によって次のようなことが引き起こされる
- トレンデレンブルグ歩行
- 腰椎の症状と仙骨の捻転
- 対側腰方形筋の過緊張
- 同側の梨状筋、大腿筋膜張筋、腸脛靭帯の過緊張
- 大腿骨の過度の内転および内旋
- 膝の外反もしくは内反位への逃避
- 膝蓋骨のマルトラッキング症候群
- 足部の位置に対する脛骨の内旋
- 脚の内側への体重移動の増加
- 距骨下関節の過度な回内
- 上記の中殿筋の機能弱化の結果によるリストから分かるように、アスリートもしくは患者は、潜在的なトレンデレンブルグ歩行による腰椎の側屈もしくは回旋尾増加によって、何かしらの形で引き起こされるスポーツに関連した障害の継続的なリスクがある
- さらに、運動連鎖による他の生体力学的作用によっても影響を受ける
- 腰椎の回旋を伴った側屈運動が増加すると、その後、仙骨を回旋させ、腰椎の運動を反対側に側屈する
- その結果、前方仙骨捻転が存在する可能性がある
- 中殿筋の弱化は、膝蓋大腿痛症候群、シンスプリント、足底筋膜炎、アキレス腱炎などの状態に至り、さらには距骨下関節の長期間の過回内も引き起こす可能性がある
股関節外転筋群発火パターン検査
- ここでは中殿筋、大腿筋膜張筋、腰方形筋を検査する
- 施術者は腰方形筋、中殿筋、大腿筋膜張筋を触診する
- 患者は外転運動を行い、このとき、代償動作を確認する
正しい発火手順
- 中殿筋
- 大腿筋膜張筋
- 腰方形筋
- 代償があった場合、適切な対応としては、ひとまず中殿筋の強化は見合わせて、まず大腿筋膜張筋や腰方形筋、股関節内転筋群の短縮もしくは緊張した組織に焦点を当てる
- マッスルエナジーテクニックにより緊張した組織を長くすることによって、緩んで弱くなった組織がより緊張を取り戻し、自動的にその強度を回復する
- 2週間後、中殿筋の筋力が回復しなかった場合、この筋肉の特異的および機能的な強化運動を加えることができる
『マッスルエナジーテクニック』について復習したい方はコチラ
⇩⇩⇩
中殿筋前方線維筋力検査
- 左中殿筋の前方線維を検査するために、右側臥位となる
- 股関節を外転させ、この位置で保持するように指示し、膝の近くに手を置き、下方に圧力を加える
- これに抗することができれば、中殿筋の前方線維は正常と判断される
中殿筋後方線維筋力検査
- 左側の検査では、中殿筋の後部線維をより重視するために、患者の左股関節伸展と外旋にわずかに制御する
- 下方に圧力をかけ、この外力に抵抗することができる場合、中殿筋の後方線維は正常と判断される
『シンスプリント』について復習したい方はコチラ
⇩⇩⇩
『アキレス腱断裂・アキレス腱炎』について復習したい方はコチラ
⇩⇩⇩
『姿勢』に関する復習をしたい方はコチラ
⇩⇩⇩
参考文献
骨盤と仙腸関節の機能解剖 骨盤帯を整えるリアラインアプローチ(医道の日本社 John Gibbons)
野球選手のウォーミングアップ ストレッチ 大殿筋・大腿四頭筋・ハムストリングス・腸腰筋・前鋸筋・僧帽筋・広背筋

ウォーミングアップ
目的
身体を温める
⇒怪我の防止
⇒身体を動きやすくする
意識して動かしてほしい筋肉
- 大殿筋
- 大腿四頭筋
- ハムストリングス
- 腸腰筋
- 腓腹筋
- 前鋸筋
- 僧帽筋
- 広背筋
それぞれの筋肉の起始停止や神経支配について復習したい方はコチラ
⇩⇩⇩
ストレッチ系
股関節
大腿四頭筋
0:16~
腸腰筋
1:22~ 3:16~
ハムストリングス
1:17~
大殿筋
0:16~
足関節
腓腹筋・ヒラメ筋
0:16~
肩甲骨
僧帽筋
1:13~ 1:38~
広背筋
1:38~ 2:00~
肩関節
三角筋
1:23~
上腕三頭筋
2:39~
大胸筋
0:58~
インナーマッスル
手関節
前腕屈筋群
0:18~
前腕伸筋群
0:46~
脊柱
脊柱起立筋
腹直筋
0:07~
『ミニハードルトレーニング』について復習したい方はコチラ
⇩⇩⇩
『メディシンボールトレーニング』について復習したい方はコチラ
⇩⇩⇩
『体力のトレーニング』について復習したい方はコチラ
⇩⇩⇩
『スキルトレーニング』について復習したい方はコチラ
⇩⇩⇩
野球選手のためのミニハードルトレーニング 走力系・ステップ系・ジャンプ系

ミニハードルトレーニング
目的
走力の向上
⇒盗塁を増やす
⇒守備範囲を広くする
俊敏性の向上
⇒リードからスタートや帰塁の一歩目の速さ
⇒守備での一歩目の速さ
⇒ゴロを捕る時のステップ
鍛えられる筋肉
- 大殿筋
- 大腿四頭筋
- ハムストリングス
- 内転筋群
- 中殿筋
- 腓腹筋
それぞれの筋肉の起始停止や神経支配について復習したい方はコチラ
⇩⇩⇩
メリット
- 脚の俊敏性を高めることができる
- 走力が向上する
- リズム感を高めることができる
トレーニング
走力系
①ツースキップ
0:19~
②クイックラン (ハードル幅狭め・広め)
0:33~
③クイックラン 2ステップ (正面向き)
④サイドクイックラン (左方向・右方向)
2:55~
⑤サイドクイックラン 2ステップ (左方向・右方向)
3:16~
ステップ系
①サイドステップ
0:36~
②前後ステップ
0:60~
③スラローム
2:24~
ジャンプ系
①前後ジャンプ
1:11~
②サイドジャンプ (左右交互、左方向、右方向)
0:48~
③スクワットジャンプ
2:26~
④両足ジャンプ 膝伸ばしたまま (間2歩、連続)
2:49~
⑤両足サイドジャンプ 膝伸ばしたまま (間2歩、連続)
2:52~
⑥両足ジャンプ もも上げる (間2歩、連続)
⑦片脚ジャンプ (前歩行、右歩行、左方向)
5:35~
⑧グーパージャンプ
3:35~
『メディシンボールトレーニング』について復習したい方はコチラ
⇩⇩⇩
『体力のトレーニング』について復習したい方はコチラ
⇩⇩⇩
『スキルトレーニング』について復習したい方はコチラ
⇩⇩⇩
野球選手のためのメディシンボールトレーニング 回旋系・屈曲系・伸展系

メディシンボールトレーニング
目的
回転力の向上
⇒スイングスピードの向上
⇒ボールスピードの向上
鍛えられる筋肉
- 内腹斜筋
- 外腹斜筋
- 腹直筋
- 前鋸筋
- 大殿筋
- 広背筋
それぞれの筋肉の起始停止や神経支配について復習したい方はコチラ
⇩⇩⇩
メリット
- 基礎筋力を強くすることができる
- 全身を連動させる動きを身につけることができる
- 瞬発力を高めることができる
基礎筋力を強くすることができる
ボールやバットを使った技術トレーニングのみでは、基礎筋力を強くしていくには限界があります。
メディシンボールのほうが重量があり、筋力を鍛えていくには最適です。
重さが1㎏~8㎏とバリエーションがあるため、選手の身体にあった重さを選ぶことができます。
全身を連動させる動きを身につけることができる
メディシンボールはある程度の重さがあるため、腕力だけで扱うことが難しいです。
そのため、全身を連動させる動きを身につけることができます!
大きなパワーの源となる下肢や体幹を使う運動になります!
そのパワーを上肢へ滞りなく伝達する練習にもなります!
瞬発力を高めることができる
野球の特徴である、瞬発的な動きにつなげることができます。
全身を使って瞬発的にメディシンボールを投げることで、瞬発力を高めることができます!
デメリット
- 故障のリスクがある
- 野球のパフォーマンスアップに繋がらない場合がある
故障のリスクがある
自分の筋力に見合った重さで練習しないと故障の原因になります。
無理をせず、段階的に重さをアップさせていきましょう!
また、瞬発的に全力を出し切るトレーニングのため、故障のリスクが高いです。
ウォーミングアップをしっかりと行ってからトレーニングに取り組みましょう!
野球のパフォーマンスアップに繋がらない場合がある
メディシンボールのトレーニングが、野球のどの動作に繋がるのかを意識しましょう!
バッティングやピッチングのどの動作に活きてくるのかをしっかりとイメージすることで、野球のパフォーマンスアップに繋がってきます!
トレーニング
回旋系
①サイドスロー
1:15~
②ステップサイドスロー
3:22~
③プッシュスロー
2:33~
④ツイスト
0:05~
⑤ツイストサイドスロー
1:32~
屈曲系
①オーバーヘッドスロー (立って地面に叩きつけ)
3:30~
②オーバーヘッドツイストスロー (立って地面に叩きつけ)
1:08~
③オーバーヘッドローテーションスロー (立って地面に叩きつけ)
1:08~
④オーバーヘッドスロー (寝た状態から起き上がりながら)
2:45~
⑤弓反りスロー (膝立ち・立位)
3:41~
⑥ハイパーエクステンションシットアップ
0:58~
伸展系
①バックスロー (背中側に投げる)
1:30~
②バックスロー (真上に投げる)
1:19~
③バックローテーションスロー (左右それぞれ)
2:04~
④ボール足挟み上げ背筋
6:39~
『体力のトレーニング』について復習したい方はコチラ
⇩⇩⇩
『スキルトレーニング』について復習したい方はコチラ
⇩⇩⇩
スポーツと栄養 栄養素の役割と特徴・糖質・脂質・タンパク質・ミネラル・ビタミン

5大栄養素の役割と特徴
- 私たちは食品からエネルギーや栄養素を摂取して生命活動を維持し、トレーニングを行っている
- アスリートの場合、性別・年齢別・日常生活状況の違いだけでなく、実施する競技の特性やトレーニングの頻度などによっても必要な栄養素の量は異なる
- スポーツにおける栄養の役割と関係する栄養素を以下に説明する
“栄養の役割”
- エネルギーの供給
- エネルギー生産反応の円滑化
- 筋肉の肥大、骨格の強化
- 身体機能の調節
“関係する栄養素”
- 糖質
- 脂質
- タンパク質
- ビタミン
- ミネラル
- 水
- 食物繊維
1.糖質 (炭水化物)
- 糖質とは、体内で消化吸収が可能な炭水化物をさす
- 食物繊維はヒトの消化酵素では消化されにくく(難消化性)、糖質と食物繊維を合わせたものを「炭水化物」という
- スポーツ栄養では、糖質と炭水化物はほぼ同義で使われることが多い
- 糖質の最小単位である単糖類にはグルコース(ブドウ糖)、果糖やガラクトースがある
- ショ糖や乳糖は単糖類が2つ結合したものであり、3~10個のものをオリゴ糖、それ以上のものを多糖類と呼ぶ
- デンプンやグリコーゲンは多糖類の代表であり、エネルギー源として最も大切な栄養素であると言える
- デンプンは口腔内から消化が始まり、胃と小腸で単糖まで消化されてから小腸で吸収され、門脈を通り肝臓に運ばれる
- グルコースは体内で肝臓と骨格筋に貯蔵され、必要に応じて代謝される
- 肝臓に貯蔵されたものは肝グリコーゲンとして血糖維持などに使われる
- 骨格筋に貯蔵されたものを筋グリコーゲンと呼び、運動時にエネルギー源となる
- 一般的に筋グリコーゲン量は200g、肝グリコーゲンは100g程度と少量であり、グリコーゲンが枯渇すると運動が続けられなくなる
- したがって、トレーニングの継続のためには、糖質を多く含む食品を毎日の食事から摂取する必要がある
- 糖質の摂取目安量は、持久系競技では“約7g/体重1㎏”、それ以外の競技では“約5~7g/体重1㎏”である

糖質を多く含む食品
画像引用:スタートコーチ Reference book 公益財団法人日本スポーツ協会
2.脂質
- 脂質は重要なエネルギー源となるだけでなく、ホルモンや細胞膜、角膜を構成したり皮下脂肪として臓器を保護したり、身体を寒冷から守ったりする働きがある
- また、脂溶性ビタミン (ビタミンA・D・E・K) の吸収を促すなどの重要な役割を担っている
- しかし、摂り過ぎると肥満の原因となり、不足するとエネルギー不足から疲れやすくなったり、身体の抵抗力が低下したりする可能性があるため、適量の範囲での接種が大切である
- 食品や体内に貯蔵されている脂質の多くは中性脂肪であり、脂肪酸とグリセロールに分解されて代謝され、1g当たり9kcalのエネルギーとなる
- 脂肪酸のうち、植物油や魚油に多く含まれる不飽和脂肪酸には、血液中の中性脂肪やコレステロールを低下させる働きがある
- 動物性脂肪に多い飽和脂肪酸は、血液中の中性脂肪やコレステロールを増加させるので、摂り過ぎないように注意が必要である
3.タンパク質
- タンパク質には、骨格筋・骨・結合組織・内臓・酵素などを構成する構造タンパク質、ヘモグロビンなど酸素を運ぶ運搬タンパク質、免疫機能を司り身体を守る防御タンパク質、ホルモンなどの成長促進や生命活動の調整・生体の恒常性を維持するタンパク質などがある
- タンパク質は20種類のアミノ酸が総動員されて合成され、生命活動に必要な多くの生理機能を持つ
- 20種類のうち、体内で合成できるアミノ酸を非必須アミノ酸という
非必須アミノ酸
- グリシン
- アラニン
- セリン
- アスパラギン酸
- グルタミン酸
- アルパラギン
- グルタミン
- アルギニン
- システィン
- チロシン
- プロリン
- 合成できないか、あるいは合成されても必要量に達しないために必ず食物から摂取しなくてはならないアミノ酸を必須アミノ酸という
必須アミノ酸
- バリン
- ロイシン
- イソロイシン
- スレオニン
- リジン
- メチオニン
- フェニルアラニン
- トリプトファン
- ヒスチジン
- 食品中に含まれるたんぱく質の質の評価には、必須アミノ酸が用いられる
- タンパク質の評価はアミノ酸スコアが100の時に良質であると判断され、体タンパク質の合成には必須アミノ酸がすべて十分に揃っていることが重要である
- 一般的に、動物性タンパク質や大豆のほうが、植物性タンパク質よりもアミノ酸スコアが高い
- しかし、米に卵や納豆を乗せて食べればアミノ酸スコアを上げることができるという補足効果があるため、いろいろな食品から摂取するようにした方がよい

食品中タンパク質のアミノ酸スコア
画像引用:スタートコーチ Reference book 公益財団法人日本スポーツ協会

タンパク質の多い食品
画像引用:スタートコーチ Reference book 公益財団法人日本スポーツ協会
4.ミネラル
- ミネラルとは、エネルギーにはならないが体内で重要な役割を担う物質である
マイクロミネラル(多量)
- カルシウム
- リン
- カリウム
- 硫黄
- ナトリウム
- 塩素
- マグネシウム
ミクロミネラル(微量)
- 鉄
- マンガン
- 銅
- ヨウ素
- セレン
- 亜鉛
- クロム
- モリブデン
- ケイ素
- スズ
- バナジウム
- ヒ素
- コバルト
- フッ素
- ミネラルのうち、アスリートが特に不足しがちなのは、カルシウムと鉄である

カルシウムを多く含む食品
画像引用:スタートコーチ Reference book 公益財団法人日本スポーツ協会

鉄を多く含む食品
画像引用:スタートコーチ Reference book 公益財団法人日本スポーツ協会
5.ビタミン
- ビタミンは微量で生命の維持に関わる不可欠な物質である
- 体内ではほとんど合成されないか、合成されても必要量に満たないため、二尾の食事から必ず摂取する必要がある
- ビタミンには脂肪に溶ける性質がある脂溶性ビタミン(ビタミンA・D・E・K)と、水に溶ける性質がある水溶性ビタミン(ビタミンB群8種類・C)がある
- 脂溶性ビタミンは過剰摂取すると体内に蓄積されるため、耐容上限量が設定されている
- 一方、各ビタミンは不足するとそれぞれ特有の欠乏症を引き起こすことが知られている
ビタミンB₁
主な作用
- 糖質代謝の補酵素に変換される
主な欠乏症
- かっけ
- ウェルニッケ脳症
ビタミンB₂
主な作用
- 糖質代謝と脂質代謝の補酵素に変換される
主な欠乏症
- 口角炎
- 舌炎
- 角膜炎
ナイアシン
主な作用
- 酸化還元反応の補酵素に変換される
主な欠乏症
- ペラグラ
ビタミンB₆
主な作用
- アミノ酸代謝と脂質代謝の補酵素に変換される
主な欠乏症
- 皮膚炎
ビタミンB₁₂
主な作用
- アミノ酸代謝と脂質代謝の補酵素に変換される
主な欠乏症
- 悪性貧血
葉酸
主な作用
- アミノ酸代謝と核酸代謝の補酵素に変換される
主な欠乏症
- 巨赤芽球性貧血
パンテトン酸
主な作用
- 糖質代謝と脂質代謝の補酵素に変換される
主な欠乏症
- なし
ビオチン
主な作用
- 糖質代謝と脂質代謝の補酵素に変換される
主な欠乏症
- なし
ビタミンC
主な作用
- 抗酸化作用、鉄の吸収促進、抗凝固因子
主な欠乏症
- 壊血病
ビタミンA
主な作用
- 明暗順応、成長促進
主な欠乏症
- 夜盲症、角膜軟化症
ビタミンD
主な作用
- 骨形成、カルシウムの恒常性の維持
主な欠乏症
- くる病、テタニー
ビタミンE
主な作用
- 抗酸化作用
主な欠乏症
- 動物の不妊症
ビタミンK
主な作用
- 止血、血液凝固
主な欠乏症
- 出血傾向、血液凝固低下

ビタミンB₁を多く含む食品
画像引用:スタートコーチ Reference book 公益財団法人日本スポーツ協会

ビタミンB₂を多く含む食品
画像引用:スタートコーチ Reference book 公益財団法人日本スポーツ協会

ビタミンCを多く含む食品
画像引用:スタートコーチ Reference book 公益財団法人日本スポーツ協会

ビタミンAを多く含む食品
画像引用:スタートコーチ Reference book 公益財団法人日本スポーツ協会

ビタミンDを多く含む食品
画像引用:スタートコーチ Reference book 公益財団法人日本スポーツ協会
『消費カロリー・摂取カロリーなど』について復習したい方はコチラ
⇩⇩⇩
『体力のトレーニング』について復習したい方はコチラ
⇩⇩⇩
『スキルトレーニング』について復習したい方はコチラ
⇩⇩⇩
スキルトレーニング 反復量・集中と分散・手段の組み立て・イメージ・フィードバック・効果の定着・期間・過剰学習・効果の転移

スキルトレーニング
- スキルトレーニングでは、目指す動作に向けて動作を繰り返すことになるが、効果的に動作を改善するための手段、方法がいくつか報告されている
- トレーニングを進めると、“中枢神経系の既存の回路は強化され、新しい神経回路の接続も生じる”といわれている
- ただ、トレーニング効果の現れ方には体力トレーニングとは異なる特徴がある
- 動作の改善を力学的に明らかにするのがスポーツバイオメカニクスの役目の1つである
- 身体を含めて運動をする物体には力学的な特性があって、物体の外から力が作用すると、その特性に応じて運動の状態が変わることになる
1.スキルとスポーツ技術・技能
- スポーツのパフォーマンス (Performance) は複数の因子によって成り立ち、以下のような式にまとめられる
P = C∫E(M)
- 脳で運動しようとする意志 (Motivation) が働き、その程度に応じて脳から運動指令が骨格筋に伝えられてエネルギー (Energy) が生み出され、それらがまとめられて (∫:Integration) 、神経系の制御 (Cybernetics) を介してパフォーマンスになる
- したがって、スキルとは“この制御にあたる脳を中心とした神経系の能力、目的に適うような動作を遂行する能力”といえる
- スポーツの場合、パフォーマンスの目的としては以下の2つに大別される
- 出力エネルギーを大きくする方向:力強さ、素早さなど (量という観点で効率よく筋を活動させる)
- 出力エネルギーを調整する方向:無駄のなさ、優雅さなど (意図した配分という観点で効率よく筋を活動させる)
2.スキルトレーニングの特性
- 動作を遂行するためには、視覚、聴覚、体性感覚といった感覚や、これまでに遂行した記憶をもとにして以下の要素を筋へと伝える
- いつ筋を活動させ始めて、いつ終わりにするか?といった時間的要素
- どの筋を活動させるか?といった空間的要素
- どのくらいの強さで筋を活動させるか?といった強度の要素
- このプロセスからわかるように、スキルトレーニングでは感覚や記憶が極めて重要である
- “作業特異性”という、ある作業に特化した神経系の働きである
- スキルトレーニングでは、伸び悩み (プラトー) や、落ち込み (スランプ) は不可避的に起こる
- そうした際には、動機付けが低下しているのか、疲労が蓄積しているのか、あるいはトレーニング手段・方法が不適切なのか、その原因を見極めることが重要である
- トレーニングによる脳を中心とした神経系の変化は、筋力トレーニングをして筋が太くなるのとは違って身体の外からは見えない
- 身体の発育、発達による変化なのかを見極める必要がある


練習に伴うパフォーマンス変化
画像引用:スタートコーチ Reference book 公益社団法人日本スポーツ協会
3.スキルトレーニングの時期
- トレーニングの効果は、“変わり得る機能に対して最大の負荷をかけた時に最大になる”と言われている
- スキルトレーニングでは、機能が最も大きく変わる時期が問題とされる
- 適時性の原理であって神経系の機能が著しく変わっていく時期ということになる
- この時期は生後から6歳頃までと報告されているが、この時期にはまだ自我が発達していない
- トレーニングに対する心理的な準備が十分でないといえよう
- スキルトレーニングは低年齢化しているが、自我が発達していない分、親を中心とした周囲からのサポートが必要である
- 生後間もなくの頃には多様な動作ができるように神経回路が張り巡らされている、といわれる
- したがって、多様な動作を経験することで神経回路が増えるのではなく、多様な動作を経験しないと神経回路が減ることになる
適時性の原理について復習したい方はコチラ
⇩⇩⇩
4.スキルトレーニングの手段・方法
①トレーニングでの反復量
- 30秒間バランスボードに乗る課題を6日間、毎日同じ反復量でトレーニングし、動揺回数の変化をみたところ、効果は最初の2、3日に大きく現れた
- その後、動揺回数は漸減していくものの、反復量の効果は一定になった
- “トレーニングの初期に効果は大きい”ので、その時期に反復量も多くすればより大きな効果が得られると考えられている
- しかし、反復量を多くすれば集中力もなくなるし、疲労して怪我にもつながる
- 年齢や体力を考慮した上で反復量を多くしなければならない
②集中と分散のトレーニング
- 集中トレーニングはある程度で効果がプラトーになってしまい、休憩を入れながら繰り返す分散トレーニングのようにはスキルが向上していかない
- しかし、集中トレーニング後にしばらく休憩を入れてから効果を比べると、分散トレーニングの効果と差がなくなるといわれている
- このように休息後に効果が高まることをレミニセンスという
③トレーニング手段の組み立て
- ある1つの課題をクリアーするために、その課題と同じ動作なり負荷なりを繰り返すトレーニングを“同一練習”という
- また、課題とは少し変化させた条件も加えて繰り返すトレーニングを“変動練習”という
- いくつかの異なる作業をクリアーしていく課題に対して、作業ごと順に繰り返すトレーニングを“ブロック練習”という
- 作業を順不同で繰り返すトレーニングを“ランダム練習”という
- これらのトレーニング方法を比較すると、変動のないトレーニング(同一練習、ブロック練習)に比べて、変動をもたせたトレーニング(変動練習、ランダム練習)は、トレーニング中のパフォーマンスは低いが、トレーニング後の効果は保持は良い
- あるいは柔軟な遂行・方略がとれるようになるといわれている
④イメージトレーニング
- イメージトレーニングの目的は、スキルを獲得するためと、試合において実力を発揮するためとされている
- イメージトレーニングでの重要な点は、スキル獲得のためには実際の動きのトレーニングと組み合わせることで、筋感覚も呼び起こして経過と一致させることである
- また、実力発揮のためには試合での緊張感や興奮も呼び起こすことである
- スキル獲得のためのイメージトレーニングの導入段階では、運動後、感覚が鮮明のうちにイメージを描くようにし、自分の運動を理解した後にイメージを描くようにする
- 応用段階になったら、理想のフォームを自分に置き換える、失敗を分析・修正したイメージを描くようにする
- 初心者というよりはある程度の経験者が、投球動作のような自分のみで完結するクローズド・スキルで、実際の動きのトレーニングと併用すると有効といわれている
⑤フィードバック
- トレーニング中や後に、“自分の動作や運動したできばえについて自分で知覚したり、他人から情報を受けたりすることはスキル向上に役立つ”
- 自分の中からを内在的フィードバック、外からを付加的フィードバックという
- 付加的フィードバックには動作に関するフィードバック(KOP)と、運動の結果に関するフィードバック(KOR)がある
- クローズド・スキルにはKOPが、哀帝に対応して動作を遂行するオープン・スキルにはKORが有効といわれている
- そして、両方のフィードバックを交互に与えるとさらに効果的ともいわれている
⑥トレーニング効果の定着
- トレーニング効果を定着させる、すなわち長時間保持させるには、習得後に4時間以上の時間経過が必要といわれている
- ある課題のトレーニング後、5分、10分に大脳皮質の運動野に課題とは異なる刺激を与えると、習得した効果が消失したと報告されており、習得後6時間経過すれば異なる刺激を与えても効果は減少しなかった
- 睡眠をとるとさらにパフォーマンスは向上するといわれ、スキルトレーニング後に休息、さらには適度な睡眠をとることがトレーニング効果の定着のためには不可欠といわれている
⑦トレーニング期間
- 高度なスキルを獲得するためには長期にわたるトレーニングが必要となる
- 高度なスキルを獲得する一流選手になるためには、“1日3時間、毎日練習するとして10年間、10000時間が必要と考えられている”
- ここではトレーニング量だけが問題にされているが、トレーニング効果にはトレーニングの質も影響する
⑧過剰学習
- できるようになった動作を維持するために繰り返す学習を過剰学習(オーバーラーニング)という
- 過剰学習条件では、課題をクリアーするまでのトレーニング量を100%としているので、クリアーした後は50%の量の繰り返しで効果を維持できることがわかる
- 課題達成後、ある程度の繰り返しで効果を維持できるとともに、ある程度はトレーニングを続ける必要があることも示している
⑨トレーニング効果の転移
- 習得した技術によって、その後の別の技術の学習が影響を受けることがある
- これを学習効果の転移という
- 例えば、軟式テニスを習得した後に硬式テニスに転向したとすると、ボールを打つスキルは正の転移、ストロークで手首をこねるスキルは負の転移ということになる
5.スキルトレーニングの効果
- スキルトレーニングでは体力トレーニングと同じように、まず現状を把握して目標を立てる
- そして、目標を達成するための具体的な手段を考えて計画的に措置する
- そこまでは同じプロセスであるが、いざトレーニングを実施してみると効果がランプ状に現れる体力トレーニングとは異なり、スキルトレーニングではそれがステップ状にあらわれるといわれている

トレーニング効果の推移
画像引用:スタートコーチ Reference book 公益社団法人日本スポーツ協会
①認知的・意識的な段階
- 基本的な知識や動作の習得を目指す
- 確認しながら、意識しながら動作を調整し繰り返すが、粗大な誤りがしばしばみられる
②感覚と運動の連合段階
- 基本的な動作の習得が進む
- 感覚と運動が連合していくが、安定する段階には達していない
③自動化の段階
- 動作に注意を払わずに安定したパフォーマンスを発揮できる
- また、多様なプレーが可能になる
『体力のトレーニンング』について復習したい方はコチラ
⇩⇩⇩
身体を絞る カロリー計算・消費カロリー・基礎代謝・メッツ・摂取カロリー

身体を絞る
スポーツ選手はもちろん、そうでない方もスリムな身体を目指したいですよね!
今回は、そのために必要な “カロリー計算” について説明していきます!
食事制限や筋トレ、散歩などを普段からやられている方もいると思います。
それぞれの項目をもう一度確認することで、効率的に身体を絞ることができるようになると思います!
カロリー計算
カロリー計算することをおススメします!
“摂取するカロリー” と “消費するカロリー” のバランスで体重は変化します!
あまり食べてないつもりでも、意外とカロリーを取っている場合があります。
また、自分が1日にどれくらいのカロリーを消費しているのか知っていますか?
それを把握していきましょう!
消費するカロリー
総エネルギー消費量は、大きく分けて次の3つに分類されます。
基礎代謝量 “約60%”
食事誘発性熱産生 “約10%”
身体活動量 “約30%”

総エネルギー消費量の構成及び非肥満者と肥満者におけるその違い
画像引用:厚生労働省 生活習慣病予防のための健康情報サイト e-ヘルスネット
基礎代謝量は体格に依存し、食事誘発性熱産生は食事摂取量に依存するため、個人内での変動はあまり大きくありません。
総エネルギー消費量が多いか少ないかは、身体活動量によって決まります。
身体活動は、運動によるものと、家事などの日常生活活動によるものの、大きく2つにわけることができます。
1回の身体活動で消費されるエネルギー量は、体格・活動強度・活動時間によって決まります。
つまり、“体格の大きい人” が “高い強度” で “長時間行う” ほど、エネルギー消費量は多くなります。
また、身体活動中にエネルギー源として使われる糖と脂肪の割合は強度によって変化します。
<強度による消費する栄養について復習したい方はコチラ>
⇩⇩⇩
活動後も身体を回復させるために代謝亢進は続いています。
その際に、高い強度で身体活動を行った後は、活動中に使われた糖を肝臓や筋肉に補填するため、より多くの脂肪が使われています。
身体活動によってどのくらい脂肪を燃焼したかは、活動中だけでなく、その後の回復時にどのくらい使われたかもあわせて考える必要があります。
基礎代謝
基礎代謝量は、“基礎代謝基準値” × “基準体重” として算定される。
基礎代謝量は、“早朝空腹時に快適な室内において安静仰臥位・覚醒状態”で測定される。
数多くの報告に基づいて、体重1㎏当たりの基礎代謝量の代表値が求められ、これを基礎代謝基準値と呼んでいる。

日本人の基礎代謝基準値
画像引用:厚生労働省 生活習慣病予防のための健康情報サイト e-ヘルスネット
安静時の代謝量は組織ごとで異なります。
臓器では代謝量が高く、脂肪組織では低くなっています。
また、骨格筋の代謝量は臓器よりも低いですが、代謝率(単位当たりの代謝量)が低いので大幅な増加につながりません。

ヒトの臓器・組織における安静時代謝量
画像引用:厚生労働省 生活習慣病予防のための健康情報サイト e-ヘルスネット
身体活動
各稼働時のおよそのエネルギー消費量を次の式により計算することが可能です。
エネルギー消費量(kcal) = 1.05 × エクササイズ (メッツ・時) × 体重
例えば、体重60㎏の男性が1時間の歩行(3メッツ)を行った場合、
1.05 × 3メッツ × 60㎏ = 189kcal となります。
なお、メッツとは活動強度を表す単位で、国際的にも広く使用されています。


画像引用:生活活動のメッツ表


画像引用:運動のメッツ表
摂取するカロリー
3食で何キロカロリー摂取しているか確認しましょう!
インターネットで食品のグラム数を入力するとカロリーなどの栄養素を簡単に調べられます!
穀類
白米 1杯 (150ℊ) 252kcal
玄米 1杯 (150ℊ) 248kcal
切り餅 1個 (55ℊ) 129kcal
食パン 6枚切り1枚 (60ℊ) 156kcal
そば 1玉 (170ℊ) 224kcal
うどん 1玉 (220ℊ) 231kcal
そうめん 1束 (50ℊ) 178kcal
パスタ 1人前 (100ℊ) 378kcal
いも類・でんぷん類
じゃがいも 1個 (50ℊ) 159kcal
さつまいも 1個 (200ℊ) 264kcal
長いも 1食 (60ℊ) 39kcal
さといも 1個 (50ℊ) 29kcal
しらたき 1玉 (200ℊ) 12kcal
こんにゃく 1枚 (250ℊ) 14kcal
豆類
大豆(乾燥) (100ℊ) 417kcal
大豆(ゆで) (100ℊ) 180kcal
絹ごし豆腐 (100ℊ) 56kcal
木綿豆腐 (100ℊ) 72kcal
高野豆腐 (16ℊ) 85kcal
おから (80ℊ) 71kcal
納豆 1パック (50ℊ) 100kcal
豆乳 無調整 (200mℓ) 92kcal
きな粉 大さじ1 (8ℊ) 35kcal
魚・魚加工品
アジ 1尾 (150ℊ) 82kcal
いわし 1尾 (100ℊ) 136kcal
さんま 1尾 (100ℊ) 310kcal
あまだい 1切 (120ℊ) 136kcal
かれい 1切 (100ℊ) 95kcal
銀だら 1切 (120ℊ) 264kcal
金目鯛 1切 (100ℊ) 160kcal
さば 1切 (100ℊ) 202kcal
さわら 1切 (100ℊ) 177kcal
さけ 1切 (100ℊ) 133kcal
ぶり 1切 (120ℊ) 308kcal
すずき 1切 (100ℊ) 123kcal
かつお 1切 (150ℊ) 224kcal
あじ開き 1尾 (90ℊ) 99kcal
ししゃも 1尾 (23ℊ) 41kcal
たらこ 1腹 (35ℊ) 49kcal
いくら 大匙1 (16ℊ) 44kcal
はんぺん 1枚 (100ℊ) 94kcal
肉
牛もも肉 (100ℊ) 209kcal
牛バラ肉 (100ℊ) 454kcal
豚肩ロース肉 (100ℊ) 253kcal
豚もも肉 (100ℊ) 183kcal
鳥もも肉(皮付き) (100ℊ) 200kcal
鳥むね肉(皮付き) (100ℊ) 191kcal
鶏ささみ (100ℊ) 105kcal
卵・乳製品
鶏卵(M) 1個 77kcal
牛乳 (200mℓ) 141kcal
低脂肪乳 (200mℓ) 97kcal
濃厚牛乳 (200mℓ) 153kcal
ヨーグルト (100ℊ) 62kcal
プロセスチーズ (30ℊ) 118kcal
嗜好飲料類
ビール 200mℓ 80kcal
発泡酒 200mℓ 90kcal
赤ワイン 110mℓ 80kcal
白ワイン 110mℓ 80kcal
ブランデー 60mℓ 140kcal
ウイスキー 60mℓ 135kcal
日本酒 1合 190kcal
焼酎 50mℓ 100kcal
梅酒 60mℓ 100kcal
体力のトレーニング 行動体力・防衛体力・トレーニングの原理(オーバーロード・特異性・可逆性・適時性)・トレーニングの原則(全面性・意識性・漸進性・個別性・反復性)

1.体力の概念
- 体力は『行動体力』と『防衛体力』に分けることができる
- 行動体力とは、スポーツ活動などの行動を起こす能力、持続させるための能力、そして行動をコントロールする能力である
- これらは「作業能力」、「活動能力」にあたる
- 防衛体力とは、健康や基本的な生命活動を維持するための身体諸器官の構造と機能、さまざまな精神的ストレスや身体的ストレスに対する抵抗力や免疫、体温調節などの恒常性維持機能が含まれる
- 防衛体力は、いわば「生存能力」にあたる

2.行動体力の分類
- 行動体力は大きく「形態」と「機能」にわけることができる
①形態
- 形態には、一般的な身長や体重だけではなく、身体各部の大きさやそれらの比率、そして体脂肪率や除脂肪体重などの身体組成も含まれる
- 急激な身体の移動や方向転換が要求されるスポーツや、衝突や接触があるコンタクトスポーツなどでは、物理的な量としての形態が大きいことがそのパフォーマンスに影響する
- したがって、体重のコントロールや筋肉量を増やすことがトレーニングにおいて重要な課題となることがある
②機能
- 機能には、筋力、スピード、持久力といったエネルギー系の要素と、平衡性、巧緻性、柔軟性などの神経系の要素がある
- これらの要素は個別に測定することが可能であり、それぞれがスポーツパフォーマンスのさまざまな側面に影響を与えている
- しかし、これらの要素は個別的ではなく、相互に関係しあって総合的に機能することが多い
3.行動体力の種類と特性
①筋力とパワー
- 自分の身体や相手の身体、あるいはボールやバットなどの対象物を移動させるとき、発揮した筋力と移動距離の積は仕事量として表される
- この仕事量を仕事に費やした時間で除した値がパワーである
- すなわち、パワーは単位時間当たりの仕事量である
- パワーには、筋力の要素とスピードの要素の両方が含まれていると言われる
②パワーの大きさと運動時間
- 筋中にあるATP(アデノシン三リン酸)がADP(アデノシン二リン酸)に分解されるときに生じるエネルギーが筋活動の直接的エネルギーとなる
- ATPはその容量に限度があるため、運動を継続するためには分解されたADPが再びATPへ再合成される必要がある
- 再合成には、クレアチンリン酸や乳酸の分解、および有酸素的過程から産生されるエネルギーが必要とされる
- その機構は、運動を継続できる時間の長さと発揮されるパワーの大きさによって、大きく3つに分けることができる
ハイパワー
スポーツの種類
- 砲丸投げ
- 100m走
- 野球の盗塁
- ゴルフ
- テニス
運動時間
- 30秒以下
エネルギー獲得機能
- 非乳酸制機構 (ATP-CP系)
ローパワー
スポーツの種類
- 1500m競泳
- スピードスケート (10000m)
- クロススキーカントリー
- マラソン
- ジョギング
運動時間
- 3分以上
エネルギー獲得機能
- 有酸素性機構
ミドルパワー
スポーツの種類
- 200m、400m走
- スピードスケート (500m、1000m)
- 100m競泳
- 800m走
- 体操競技
- ボクシング (1ラウンド)
運動時間
- 30秒~1分30秒間
- 1分30秒~3分間
エネルギー獲得機能
- 非乳酸性機構 + 乳酸性機構
- 乳酸性機構 + 有酸素性機構
筋力を動かすエネルギーについて復習したい方はコチラ
⇩⇩⇩
③持久力
- 持久力は、力の持久力、スピードの持久力、パワーの持久力に分類できる
- さらに、持久力を滑動している筋への酸素や栄養を送り続ける能力である全身持久力と、ひとつの筋肉が長時間あるいは何回も反復して力を発揮し続ける能力を意味する局所の筋持久力に分類できる
④調整力
- 調整力とは、協調性とか協応能力というコントロール系の機能を意味する
- 神経系とのかかわりが深く、スポーツの技能の習熟に強い影響を及ぼす
- 調整力はいくつかに分類され、すばやく動くための敏捷性、巧みに動くための巧緻性、姿勢をうまく整えるための平衡性がある
神経系の発達、スキャモンの発育曲線について復習したい方はコチラ
⇩⇩⇩
⑤柔軟性
- 柔軟性は、動的なものと静的なものに分類される
- 静的柔軟性は、静止した状態での個々の関節の可動範囲を意味している
- 動的柔軟性は、動きの中でいかに広い関節可動範囲にわたって身体をコントロールできるかという身体の柔らかさを意味する
4.体力トレーニングの原理・原則
トレーニングの原理

①オーバーロード
- トレーニング効果を得るためには、既に持っている能力を刺激する負荷が必要である
- つまり、日常生活で身体にかかる以上の負荷や、あるレベル以上の負荷を課すこと(過負荷)によって効果が期待できる
②特異性
- トレーニングによる生理学的適応には、トレーニングの種類による特異性が認められる
- たとえば、ウエイトトレーニングでは筋力を高めることはできるが、心肺機能の向上は望めない
- また、同じウエイトトレーニングでも低強度かつ高回数で行うと最大筋力ではなく筋持久力の改善が主たる効果になる
- そればかりか持久力の向上ばかりを重点的に行うと、元々備わっているスピードが落ちてしまうこともある
- したがって、目的に応じてトレーニングの種類・強度・量・頻度を選択する必要がある
③可逆性
- ある一定期間トレーニングを実施して効果が得られても、トレーニングを止めるとまた元に戻ってしまう
- これを可逆性という
- その内容はパフォーマンスが低下するだけでなく、生理・生化学的にも変化をもたらす
④適時性
- トレーニングの効果は各年代を通して、いつも同じように得られるものではない
- 特に発達発育期においては年齢に応じて体力要素ごとに異なる発達経緯をたどることが分かっている
- このような発達のスパート期をうまく捉えてトレーニングすると効果が大きい
- つまり、体力要素が伸びる時期に合わせてトレーニングすると効率的である
トレーニングの5つの原則

①全面性
- 体力の諸要素を隔たることなく高めるとともに、それぞれの種目に必要な専門的な体力をバランスよく向上させることが大切である
- 種目ごとに特に必要な体力要素をあるにしても、基礎的な体力を高めるために、身体をバランスよくトレーニングし、強さ、粘り強さ、速さなどの諸要素をオールラウンドに鍛える必要がある
- 特に発達発育期にはひとつの種目に偏ることなく、さまざまな運動に取り組むことによって、将来の選択範囲を広げつつ、スケールの大きいアスリートに育つように仕向けるようにする
②意識性
- トレーニングを行ううえで、強制されて行うのではなく自分の意志による方がより効果的である
- トレーニングの目的をしっかり理解し、「自分のレベルアップに何が、どのように必要なのか」ということを自覚しながら行え効果は大きくなる
- コーチは、一方的にトレーニング指示するのではなく、アスリート自身もその意味を理解しながらトレーニングを進めるように方向づけるべきである
③漸進性
- ある一定の負荷でトレーニングを続けた場合には、ある一定の水準に達すると、それ以上のトレーニング効果が得られにくくなる
- 体力の向上に伴い、トレーニングの負荷も漸進的に増やしていく必要がある
- つまり、強くなったら強くなったなりの負荷が必要だということである
- また、能力以上の強い負荷を一気に課すと障害を引き起こす可能性もあるので、徐々に強度を増していくことが大切である
④個別性
- 各アスリートの年齢、体格、性別、体力水準、トレーニング経験、技術水準などの特性を配慮して、個人に応じたトレーニング負荷を与える必要がある
- あるいは、個人競技では戦い方に個人の特徴があり、団体競技ではポジションなどの役割にも差がある
- 個人を伸ばすためには、このような個別性の問題を考慮しながら必要な負荷を与えるようなコーチングを心がける
⑤反復性
- トレーニング効果を上げるためには、反復して行う必要がある
- 特に体力の場合は一夜漬けで目覚ましく向上することはありえない
- 体力は繰り返し、コツコツと反復を重ねて初めて向上することを認識してトレーニングを行う必要がある