今回は『成長期における疲労骨折の診断と治療』について共有していきます!
疲労骨折の特徴
- 疲労骨折はスポーツ活動においてはごく軽微な外力が繰り返し作用することによりはっしょうするオーバーユースシンドロームである
- 筋肉疲労と骨の破断の相乗によって生じると考えられる
- 骨のリモデリングが修復を上回った状態であり、骨組織に起こる代表的なスポーツ障害である
- スポーツの低年齢化、早期の専門化、診断の進歩により成長期の疲労骨折の頻度が高くなっている
好発年齢
- 脛骨の疲労骨折177例の年齢分布では9~49歳まで分布している
- 16歳に大きなピークがあり、高校1年生に多く発症し、中学生と高校生で約2/3を占めていた
- これは、成長期の骨端症や骨端性障害が終わる骨端線閉鎖後に急激な運動量の増加によることが疲労骨折の発症に大きく関与していると考えられる
好発部位
- 下肢が圧倒的に多く、脛骨と中足骨が多く、両骨で全疲労骨折の6割以上を占める報告が多い
- そのほかでは腓骨、舟状骨、膝蓋骨、大腿骨、踵骨、母趾基底骨などの順でほとんどの下肢の骨に疲労骨折は起こりうる
- 上肢では肘頭を含めた尺骨、有鉤骨鉤、中手骨に起こる
- 体幹では肋骨、恥骨、仙骨などに起こる
野球での疲労骨折部位と原因動作
- 第1肋骨 - 投球
- 第4~7肋骨 - スイング、体幹回旋
- 有鉤骨鉤 - バッティング
- 尺骨 - 投球
- 肘頭 - 投球
- 大腿骨 - ダッシュ、ランニング
- 脛骨疾走型 - ダッシュ、ランニング
- 腓骨 - ダッシュ、ランニング
- 足舟状骨 - ダッシュ、ランニング
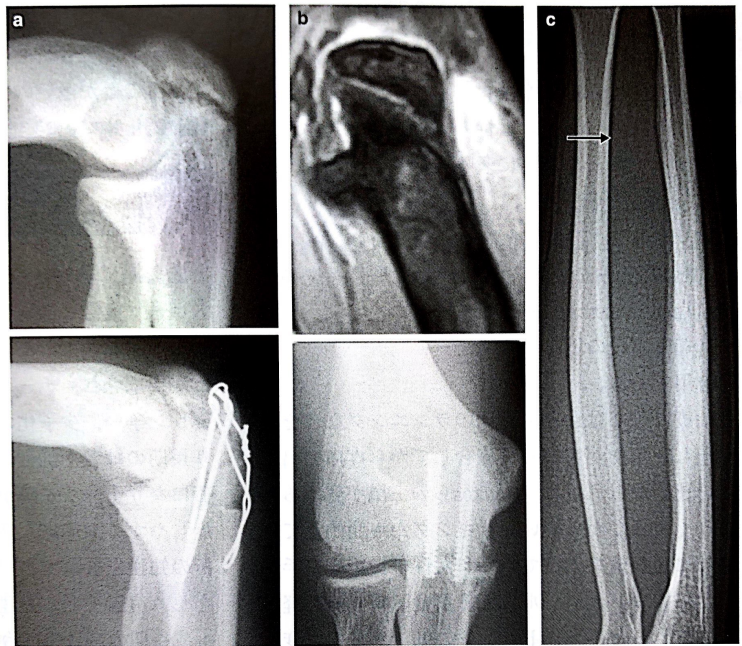
a:肘頭骨端線閉鎖不全 b:肘頭疲労骨折 c:尺骨骨幹部骨膜肥厚
診断
問診
- スポーツ種目や動作、発症までの練習内容などを骨にストレスが繰り返し加わった状況を詳細に聞く
- スポーツの量や質、シューズなどの環境が変化した場合は発症しやすい
臨床所見
- 局所の圧痛がある
- 特に限局する骨直上の圧痛点や腫脹部の確認は重要である
- 筋肉などに覆われている大腿骨頚部や顆上部の疲労骨折では大腿や膝に放散痛を認めることがある
- 第1肋骨は肩甲骨内側に放散痛を認めることがある
- 下肢の場合、患肢でジャンプすると疼痛が再現できる(hop test)
画像診断
- 疼痛発症初期には骨に変化がなく、症状が継続中で強ければ画像所見がなくても疲労骨折として治療し、1~2週間後に再度撮影する
- 単純X線像で不明瞭な場合は、MRIやCTを使い分ける
- MRIでは特にSTIR像で骨髄内の浮腫を高信号域として早期にとらえることができる
治療
- 原則は保存療法である
- 疼痛が誘発されるスポーツ動作を完全中止し、日常動作などは制限しないことが多い
- 発症初期や急性発症例では荷重時痛や動作時痛、腫脹が強い場合、完全骨を生じた例などはギプスやシーネ固定、免荷を要することもある
- 患部外のトレーニングやストレッチングなどは患部にストレスが加わらなければ積極的に強化する
- 遷延治癒や偽関節例では侵襲が少ない低出力超音波パルス治療器の使用が行われている
- 保存療法で改善しない症例、トップアスリートで再発や知慮の遷延の可能性があり早期に確実なスポーツ復帰を希望する場合、手術療法が選択される
スポーツ復帰
- 復帰の目安は、局所の圧痛の消失とX線での骨癒合や仮骨の骨硬化、骨皮質の均一化の確認が重要である
- 下肢の場合、hop test で疼痛が誘発されないか確認する
- 上肢や体幹の場合、原因動作で疼痛が再現しないことを確認する
- 疼痛のない運動から徐々に開始して、再発予防をしながら筋力回復に応じて段階的に復帰させる
再発予防
- 発症に至った因子を確認し、対策を立てることが重要である
- 足部や下肢のアライメント異常に対してはインソールなどを作成する
- 原因となる誤ったフォームをチェックして繰り返し教育して改善させる
- 段階的に練習の量や質を上げ、練習法の変更も身体が慣れてから徐々に取り入れていく
- 体力や筋力に応じた個別のトレーニングメニューが必要で、指導者の理解が重要である
- グラウンドやスパイクシューズなどの疲労骨折の原因となる
- 女子選手では体脂肪率低下にて女性ホルモン分泌減少による骨塩量低下が疲労骨折を起しやすくなるため、食事指導も重要である
参考文献
成長期における疲労骨折の診断と治療 (関節外科 Vol.32 No.3 2013 亀山泰)
