野球肘発生メカニズムの捉え方 不良な投球フォーム・TER・single plane と double palane・フォームとエネルギー伝達効率との関係性

野球肘とは?
『野球肘』について復習したい方はこちら
⇩⇩⇩
野球肘発生メカニズムの捉え方 throwing plane concept
7つの不良な投球フォーム
①pie thrower type
- 機能的な double palane で、手掌を上に向け肘を伸展させた横振りのフォーム
- 当動作が未熟な学童期の選手
②dart type
- 加速期で投球側の肘を前に突き出すフォーム
- 小学校高学年から高校生くらいまでの肘障害の選手
③stiff type
- 器質的にTotal External Rotation が不足した double palane で大胸筋に依存した横振りのフォーム
- アマチュアで身体の固い選手に多いが、大胸筋の筋力次第でパフォーマンスは高くなる
④hook type
- 機能的な double palane であるが加速しながら single plane に変化するフォーム
⑤side bend type
- 機能的な double palane で、胸椎・胸郭が伸展する前に左側屈して胸椎・胸郭の伸展が制限されているフォーム
⑥stick type
- 機能的な double palane で、体幹をまっすぐに力んだ状態で、肩のみで外旋するフォーム
⑦loose type
- single plane であるが、GH関節包の緩みのために過剰な水平外転、前方不安定性を引きおこすフォーム
- 高い競技レベルで弛緩性が高い選手
TER (Total External Rotation)
- TERは上腕骨長軸を回転軸とした加速方向に対する前腕の角度として定量される
- late cooking から加速期にかけての投球側の肩の外旋は肩甲上腕関節のみでされているのではなく、股関節を中心とした下肢と脊椎、胸郭、肩甲胸郭関節を含めた運動の総和である
- 肩甲上腕関節の外旋と区別するために、この運動の総和をTERと称した
- TERが同じでも、寄与する関節の割合が選手により異なり、フォームの違いや個性となっている
single plane と double palane
- 肩関節最大外旋位とTERの違いから、加速期のスローイングプレーンは、single plane と double palane の2つに大きく分けられる
- single plane は、ショルダープレーンとボールプレーンが重なり、1つのプレーンのように見えるものと定義される
- double palane は、ショルダープレーンとボールプレーンが重ならず、2つのプレーンがあるように見えるものと定義される
- ショルダープレーンとは投球側上腕の長軸および延長線が描く軌道のことをいう
- ボールプレーンとは、ボールと投球肩を結ぶ線分が描く軌道のことをいう
- エルボープレーンとは、肘の屈伸に伴う前腕長軸および延長線が描く軌道のことである
- single plane は、「しなやか」で十分な「しなり」のある怪我をしにくいフォームである
- double palane は、「しなり」が不足した「肘下がり」や「体が開く」フォームとなり、けがをしやすいフォームと言える
- single plane は、TERが180°に近く、回転軸周りのモーメントアームは「0」となり、理論的には上腕骨軸にトルクは発生しないことになる
- double palane は、器質的・機能的にTERが180°に満たないため、上腕骨軸周りにモーメントが発生し、上肢全体には後下方への応力が加わる
- 肩の外旋応力や、上肢の後下方への応力に拮抗するため、大円筋や大胸筋が加速初期から作用し、上腕骨には前方剪断力と内旋力が加わる
- さらに、上肢全体の加速が加わることで前腕への力積が大きくなり、肘の外反応力が大きくなる
- TERの観点から言えば、single plane では、肘はTERの構成要素として組み込まれないが、double palane では加速初期に lagging back が肘で生じることになり、肘の外反がTERの構成要素として組み込まれることになる
フォームとエネルギー伝達効率との関係性
- single plane は、エネルギー伝達効率の点で有利である
- 上肢の加速方向と肘の伸展方向が一致(ショルダープレーンとエルボープレーンが一致)しており、肘をヒンジとした近位と遠位の2つの剛体により二重振り子運動を可能としている
- それにより、大きくゆっくりとした下半身・体幹・上腕のエネルギーを効率的に小さく素早い前腕・手の運動に変換することがsingle plane では可能である
- そのため、single plane は鞭のような動きとなる
- double palane では、上肢の加速方向と肘の伸展方向が一致しておらず、効率的な二重振り子運動を実現できていないため、エネルギー伝達効率が低くなる
参考文献
野球肘の理学療法における臨床推論 (理学療法 33巻8号 2016年8月 大熊昌)
骨盤マルアライメント 寛骨対称性の評価・仙骨マルアライメント・大殿筋と胸腰筋膜・解剖学的因子・不安定性と関節弛緩性・滑走不全・筋機能不全・マルユース・仙腸関節障害の治療

骨盤マルアライメント
- 骨盤マルアライメントとは、『骨盤の歪み』として表現される
- 骨盤マルアライメントは、腰痛を主とする骨盤周囲の痛みの原因や、ランナーがしばしば訴える「荷重がかけにくい=荷重伝達機能障害」といったスポーツパフォーマンス低下を招く場合がある
- しかし、骨盤マルアライメントと症状との関連性について、医学的根拠はほとんどない
- 骨盤の歪みとは、具体的に以下の3つがある
- 骨盤帯全体としてのマルアライメント
- 寛骨と仙骨の位置関係が崩れたマルアライメント
- 股関節マルアライメント
①骨盤マルアライメントの影響
- 骨盤は身体の中心に位置し、菓子からの荷重伝達や体幹部の土台としての役割をはたす
- 骨盤に非対称性がみられる選手では、「蹴りにくい」、「荷重が乗せにくい」といった骨盤荷重伝達障害が起こりやすい
- 骨盤マルアライメントは脊椎運動に影響を及ぼす
- 骨盤の歪みがあると脊椎の土台である仙骨に傾斜や回旋が生じ、下位腰椎を介して脊椎にも傾斜や回旋が起こる
- 臨床において、腰痛などを主訴とするスポーツ選手の骨盤を評価すると、骨盤の非対称性を持った症例がよく存在する
②寛骨対称性の評価
- 骨盤の可動性に関与するのは左右の寛骨と仙骨であり、左右の仙腸関節と恥骨結合の3つの可動関節を有している
- 骨盤の非対称アライメント評価として、立位または背臥位での上前腸骨棘(ASIS
)、下後腸骨棘(PSIS)を触診により判断する
- 寛骨のマルアライメントに伴って、恥骨結合のずれが伴う場合がある
- その場合、股関節周囲の筋緊張の左右差が生じる
- 両股関節を開排位とした場合、可動域の左右差や筋緊張の左右差を感じることがある
③仙骨マルアライメント
- 寛骨マルアライメントの有無に関わらず、仙骨マルアライメントが生じる場合がある
- これは、仙骨の前額面上の傾斜や、水平面上の回旋という形で現れる
- その場合、寛骨の仙腸関節面に対して、仙骨の仙腸関節面がずれた状態となっていると推測される
- これにより、仙腸関節をまたぐ靭帯や筋が伸張されるため、仙腸関節部や梨状筋、多裂筋などに疼痛をきたしやすくなり、しばしば大殿筋の機能低下を伴う
- 仙骨マルアライメント評価として、立位または腹臥位にてPSIS間の垂直二等分線と、仙骨の長軸との位置関係を確認する
- 仙骨の長軸がPSISを結ぶ垂直二等分線上に位置するのを正常とする
- それに対して、尾骨が左右いずれかに偏位している状態を異常とする
- 仙骨アライメントに異常がみられる場合、左右のいずれか、または両側の仙腸関節の不安定性の存在が考えられる
- 逆に、両側の仙腸関節がしっかりと噛み合った状態では、関節面はずれにくく、安定した状態となる
- このことをフォームクロージャーという
④大殿筋・胸腰筋膜によるフォースクロージャー
- 正常な仙骨アライメントにおいて、大殿筋の張力は仙骨を介し、反対側の胸腰筋膜に伝達されることにより仙腸関節の安定性に関与すると考えられる
- 筋活動と筋膜の緊張により発揮される張力によって関節の安定性を向上させる仕組みをフォースクロージャーと呼ぶ
- 大殿筋の張力に左右差がある場合、仙骨は左右いずれかへと傾き、大殿筋の張力伝達パターンに変化が起こる
- 代表的な異常パターンとして以下の2つがある
- 大殿筋の張力が同側の広背筋に優位に伝達される
- 大殿筋の張力が臀部外側の筋を介して同側の股関節屈筋群へ伝達される
- いじれの異常伝達パターンも、歩行周期の立脚初期から中期の荷重期において、仙腸関節の安定性を損ねる原因となる
- その原因としては以下の2つがある
- 大殿筋の筋力の左右差
- 大殿筋自体が十分に伸張・収縮できないような、大殿筋とその周囲の軟部組織の滑走不全
- 後者では、深筋膜における大殿筋と皮下脂肪との滑走不全や、皮下帯膜における滑走不全、さらには大殿筋の深層における滑走不全などによって、大殿筋自体が十分に収縮できなくなってしまう
⑤股関節の可動性制限とマルアライメント
- 股関節の可動域制限は、骨盤・腰椎の代償動作を助長させ、腰痛やパフォーマンスの低下を招く可能性がある
- 股関節の可動域制限に左右差がある場合、寛骨の非対称アライメントを招きやすくなり、腰椎だけでなく、仙腸関節にもストレスが加わりやすくなる
マルアライメントと原因因子
- 蒲田が提唱する関節疾患後の治療理論であるリアライン・コンセプトではすべての関節疾患において理想的なアライメントの再獲得を追求し、マルアライメントを形成する原因と結果を区別して評価、治療を進めていく
- 関節疾患に対して、再発予防を含めた根本的な症状の改善を得るためには、マルアライメントをつくった原因となる印紙を見つけることが望まれる
- マルアライメントをつくる原因因子には以下の5つがある
- 解剖学的因子
- 不安定性・関節弛緩性
- 滑走不全
- 筋機能不全
- マルユース
①解剖学的因子
- 解剖学的因子とは、先天的に備わった解剖学的特徴である
- 具体的には、骨の形状、軟部組織の付着部の位置などが含まれる
- これらを保存療法で変化させるのは難しく、必要に応じて補助具などを利用する
②不安定性・関節弛緩性
- 関節包や靭帯の伸張による不安定性に対して、安定性改善を期待して筋力トレーニングを実施する場合もある
- しかし、損傷した靭帯を元通りに戻すことは不可能であり、完全に関節運動を制御することはできない
- したがって、重度の不安定性に対しては補助具の着用が必須になる
- 骨盤において、仙腸関節不安定性に対して、骨盤ベルトによって骨盤輪を圧迫して安定性向上を図る場合がある
③滑走不全
- 身体内にある各軟部組織間には滑走性が存在し、相互の位置関係や緊張を保持していると考えられている
- しかし、長時間の圧迫や炎症、外傷などにより子の滑走性は容易に失われる
- 滑走性の失われた軟部組織間の周囲では緊張の亢進がみられるとともに伸張性が低下し、マルアライメントの原因となる
- 例えば、長時間の椅子座位による圧迫は、臀部周囲の軟部組織間の滑走不全を招き、股関節屈曲制限や大殿筋の機能低下の原因となることが推測される
④筋機能不全
- リアライン・コンセプトでは、筋機能不全を『関節の正常なアライメントを保持する役割を十分に発揮できない状態に陥った筋活動パターン』と定義している
- 例えば、大殿筋の機能低下は仙腸関節の安定性低下や仙骨のマルアライメントを招く
- ただし、筋機能不全の背景には前述した滑走不全の存在もあることから、筋機能改善の前に、周辺組織の滑走性を得ることが前提となる
⑤マルユース
- マルユースとは、身体の使い方が理にかなっていない誤った使い方を意味する
- 歩行やスポーツ動作にマルユースが観察された場合は、動作の修正が必要になる
仙腸関節障害の治療の進め方
- 骨盤マルアライメントを伴う仙腸関節障害の治療を、次の3相にて行う
- リアライン相 :骨盤のアライメント修正する
- スタビライズ相 :得られた良好なアライメントを保つための筋機能向上を図る
- コーディネート相:骨盤マルアライメントを再発させる動作を修正する
- この治療法を『リアライン・コンセプト』と名づけ、あらゆる関節疾患の治療に用いられる基本的な治療の設計図と位置づけている
①リアライン相
- リアライン相では、骨盤のアライメントをできる限り理想の状態に近づけることを行う
- 理想の状態とは、左右対称に近いこと、両PSISが接近して仙腸関節が離開していないこと、前屈・後屈・回旋などの基本動作において上記の良好なアライメントを保持できることを意味する
- 理想のアライメントの獲得を目指すには、骨盤のアライメントを崩す原因(原因因子)を同定し、それを解決しなければならない
- 原因因子に対する治療を進めた結果、少なくとも前屈・後屈・回旋・歩行・ランニング・片脚ジャンプなど治療室内でできる基本動作時の疼痛が消失するか、動作に影響しない程度にまで疼痛が減弱したことを確認して、次のスタビライズ相に進む
- 理想的なアライメントが得られても痛みが残る場合がある
- 患部周辺の癒着リリースが必要になる場合
- 仙腸関節周囲の痛みに対して、腰椎由来の疼痛である場合
②スタビライズ相
- スタビライズ相では、リアライン相で得た理想的な骨盤アライメントを保つための筋機能向上トレーニングを行う
- 患者に十分な知識とトレーニング方法を教えたうえで、患者自身に努力してもらう
- その結果、数週間にわたってマルアライメントと症状を再発させないような筋機能獲得を到達目標とする
- 仙腸関節の安定性を高めるうえで、とくに大殿筋と胸腰筋膜への緊張伝達機能、そして多裂筋による仙腸関節圧縮機能が重要となる
- 腹横筋は、前額面で腸骨稜を近づける安定化機能があるが、水平面では寛骨内旋筋でもあるため仙腸関節後部を離開させる作用をもつと推測される
- また、骨盤底筋群は尾骨を前方に引き、仙骨の起き上がり運動を促すため、骨盤輪の安定性の低下するルーズパックポジションに導いてしまうと推測される
- 以上より、大殿筋と多裂筋の機能が十分に向上し、仙腸関節の安定性が獲得された後、これらの筋機能向上のためのトレーニングを行うことが望ましい
③コーディネート相
- コーディネート相は、競技復帰後にマルアライメントが再発しないような動作パターンを構築することを目的とする
- 特に下肢アライメントの非対称性、下肢の動的アライメントの異常があると骨盤は非対称な運動を余儀なくされ、容易に元のマルアライメントが再発してしまう
- コーディネート相において修正すべき動作はスポーツ動作全般におよぶ
- 骨盤の異常運動に着目した動作分析を行い、わずかな骨盤の異常運動を見逃さないことが重要
治療技術
- 骨盤マルアライメントの治療は以下の5つの方法を行う
- 組織間リリース
- 補装具療法
- 運動療法
- 筋機能向上トレーニング
- 動作修正
①組織間リリース
- 組織間リリースは、組織間に介在する疎性結合組織を筋膜や骨膜等から切離することを意図して行われる
- 具体例として、大殿筋の深層で、大転子や大腿方形筋との滑走を改善させる技術がある
- 一方の手指で大殿筋の下縁をめくるように頭部方向に引き上げる
- 反対の手の母指の末節骨先端部掌側を大腿方形筋の深筋膜に密着させて、その表面を擦る
- 擦っていく動きが組織の抵抗によって止まったら、そこから先が滑走不全に陥っていると判断する
- 滑走不全による抵抗に対して、約1㎜移動範囲でさらに奥に向かって擦る
- その位置に母指を保持しておくと、3秒程度で抵抗が急激に小さくなり、最終的には抵抗が消失する
②補装具療法
- 補装具療法は、原則として不安定性に対して使用する
- 骨盤の場合、仙腸関節不安定性症に対して、骨盤ベルトでその安定化を図る場合がある
- 長時間、長期間の使用により、圧迫されている組織の滑走不全を生じさせる危険性があるため注意が必要である
③運動療法
- リアライン相で行う運動療法は、あくまでもアライメント修正のために必要な筋活動に絞って実施される
- 例えば、左右の寛骨が矢状面で前後傾の回転がある場合、前傾側の大殿筋、後傾側の股関節屈筋のエクササイズを行う
④筋機能向上トレーニング
- 筋機能向上トレーニングはスタビライズ相で行うトレーニングを指している
- これは、負か強度の高いトレーニングにおいても良好なアライメントを崩すことなく反復できるような筋活動パターンの構築を目的としている
- スクワットにおいて、寛骨の前傾後傾や下方回旋、内旋を招かないような大殿筋や多裂筋の協調した筋活動パターンを獲得しておくことが必要である
- そのうえで、PSIS間の距離が開大しないことを確認しながら、徐々にスクワットにおける負荷を強くしていく
⑤動作修正
- 動作修正は、マルアライメントの再発を予防することを主たる目的として実施される
- 動作学習の基本的な流れとして、ゆっくりと正確な動作の反復、その正確な動作のスピードの上昇、そして試合形式などの動作に意識を置くことのできないような練習、という流れで進めることが望ましい
『仙腸関節機能障害の病態』について知りたい方はこちら
⇩⇩⇩
参考文献
骨盤マルアライメントと原因因子の臨床評価 (Sportsmedicine 2017 NO.189 杉野信治)
仙腸関節機能障害の病態 組織損傷・症状・運動機能障害・防御反応・骨盤輪不安定症・鼡径部痛症候群
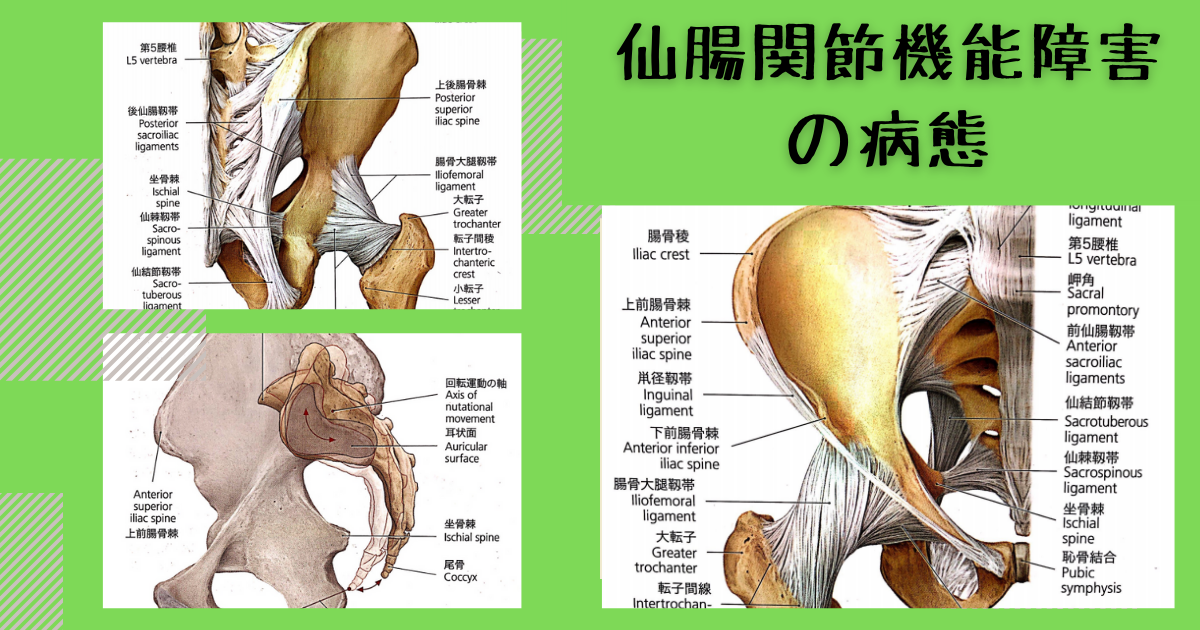
仙腸関節機能障害の病態
- マルアライメントがもたらす応力集中の結果として生じる症状または病態を『結果因子』と呼ぶ
- 結果因子には以下の4つが含まれる
- 組織損傷
- 症状
- 運動機能障害
- 防御反応
組織損傷
- 組織損傷には、組織断裂、微細断裂、瘢痕化、阻血性壊死などが含まれる
- マルアライメントの存在により、力学的ストレスが組織に繰り返し加わり、組織の損傷やそれに伴う炎症症状が発生する可能性がある
- 仙腸関節では、この関節をまたぐ筋・腱・靭帯の炎症、関節軟骨損傷または編成などがある
症状
- 症状の中には、炎症症状、疼痛、神経学的異常感覚などが含まれる
- 仙腸関節周囲の疼痛として、上後腸骨棘、長後仙腸靭帯、仙結節靭帯、多裂筋などが代表的である
- 仙腸関節の痛みを反映する特徴的な圧痛点は、上後腸骨棘、長後仙腸靭帯、仙結節靭帯、腸骨筋にみられる
運動機能障害
- 運動機能障害には、可動域制限、筋力低下、動作障害などが含まれる
- これらの組織損傷と、その結果生じた疼痛の症状によって引き起こされる
- 仙腸関節の場合、この関節の安定性に関与する大殿筋や多裂筋の機能低下が生じることがある
- 荷重伝達障害と呼ばれる立位での運動機能の低下が引き起こされることもある
防御反応
- 強い疼痛や不安定性などが引き起こす刺激に対して、中枢神経が関与して発生する筋の過緊張状態を筋スパズムという
- 筋スパズムは急性外傷によって起こり、慢性外傷では疼痛が長期間持続した場合や疼痛があるにも関わらずスポーツ活動など、無理な運動を行うことで出現する
- 仙腸関節の場合、関節の離開に対して、多裂筋や梨状筋がスパズムを起し、強い運動痛が生じることがある
仙腸関節機能不全により生じる病態
- 仙腸関節機能不全による生じる病態には以下の2つがある
- 骨盤輪不安定症
- 鼡径部痛症候群
骨盤輪不安定症
- 骨盤輪不安定症は、仙腸関節や恥骨結合に異常可動性が生じ、骨盤輪が不安定になる病態である
- 骨盤輪不安定症は以下の5項目のうち、4つを満たすものと定義される
- 腰仙部あるいは恥骨結合の疼痛を有すること
- 仙腸関節や恥骨結合部に圧痛を有すること
- 仙腸関節や恥骨結合部へのブロック注射により症状が改善すること
- 骨盤疼痛誘発テストが陽性であること
- 片脚立位時のX線像で恥骨結合部に異常可動性がみられること
鼡径部痛症候群
- 鼡径部痛症候群は、サッカー、ラグビー、ホッケー、野球、バスケットボール、長距離走などに多発する
- 鼡径部痛の原因となるものには、主に3つの病変がある
- 鼡径管の病変
- 恥骨結合の病変
- 内転筋機能不全
鼡径管の病変
- 外腹斜筋腱膜や結合腱で構成される鼡径管前壁が、断裂や離開を起すことで疼痛が出現する
- 浅鼡径輪の圧痛、内転筋から会陰に広がる疼痛、動作時痛(スプリントやキック、咳払いなどの腹圧が高まる動作)などがみられる
- 鼡径管後壁の破綻では、横筋筋膜の弱化や欠損によってヘルニア様症状がみられ、鼠径部周辺の圧痛と動作時痛に疼痛が出現する
- くしゃみなど腹腔内圧が高まる動作や身体活動の増加に伴い、疼痛が出現する
恥骨結合の病変
- 恥骨結合の病変には、恥骨結合炎、恥骨間円板の変性、恥骨結合不安定症・疲労骨折がある
- 発生機序として、恥骨結合部の剪断力の増加や、長内転筋と腹直筋の収縮による反復的ストレスがある
- 鼡径部痛誘発テストで疼痛が増悪すれば恥骨結合炎の可能性あり
- 片脚内転テスト
- Squeezeテスト
- 両脚内転テスト
- 恥骨間円板の変性は、MRIやCTで関節面の不整や狭小化、骨硬化を認めることがある
- 恥骨結合不安定症は、片脚立位で左右の恥骨が2㎜以上偏位したものを陽性とする
- 疲労骨折が起こっている場合、片脚立位時の不快感、運動時痛、恥骨の圧痛を認める
内転筋機能不全
- 内転筋腱損傷・機能不全は、長内転筋に最も損傷が起こりやすく、しばしば恥骨結合炎と併発する
- 身体所見として、内転筋の抵抗時痛と伸張痛、内転筋付着部の圧痛、キック動作でその部位の痛みが増悪する
病態分析・評価
①問診
- 自然経過の推測
- 受傷原因およびそのメカニズム
- 重症度
- 身体機能の発達
- 身体活動(スポーツや肉体労働)
- 下肢疾患
- 肋骨骨折
- 尾骨、骨盤の打撲を伴う転倒事故
- 妊娠、出産経験
- 骨盤内臓疾患
- 胃疾患
②姿勢・移動動作観察
矢状面
- 脊柱のカーブ
- 骨盤傾斜角
- 肩甲骨のアライメント
前額面
- 機能的脚長差による脊柱の代償
- 骨盤の側方傾斜
- 水平面での脊柱、骨盤回旋
移動動作観察
- 疼痛が強く、恐怖感が大きいと動作は伸張でゆっくりとなる
- 歩行中の跛行は下肢疾患または、一側の仙腸関節における荷重時痛、荷重伝達障害を示唆する
- 歩行中の側屈は仙腸関節痛から回避するための異常運動である可能性あり
③疼痛検査
- 安静時痛
- 圧痛
- 動作時痛
④基本動作による疼痛誘発テスト
- 立位における体幹の前屈、後屈、回旋、側屈
- 体幹伸展位での回旋運動
- 椅子座位で前屈、後屈
⑤疼痛誘発テスト
- Newtonテスト変法
- Gaenslenテスト
- Patrickテスト (FABERテスト)
- Yeomanテスト
- 大腿スラストテスト
- 圧迫テスト
- 離開テスト
- Gilletテスト
参考文献
仙腸関節機能障害の病態 (Sportsmedicine 2017 NO.189 坂本飛鳥)
肩関節上方支持組織の癒着 烏口肩峰アーチ下の滑走障害・肩峰下圧と夜間痛・腱板疎部周辺の拘縮・上方支持組織の伸張テスト

烏口肩峰アーチ下の拘縮
第2肩関節における烏口肩峰アーチ下の滑走障害
- 第2肩関節は肩峰、烏口突起、ならびに両者をつなぐ烏口肩峰靭帯によって形成される烏口肩峰アーチと、その直下を通過する大結節および腱板、肩峰下滑液包によって構成されている
- 第2肩関節の機能学的特徴は以下の3つ
- 烏口肩峰アーチが大結節の上方偏位を抑制すること
- 腱板を上方から抑えることで骨頭の求心性を高めること
- 腱板に生じる摩擦を肩峰下滑液包により軽減すること
- 第2肩関節での滑走障害の多くは、大結節と烏口肩峰アーチとの間におけるインピンジメントが問題となる
- 滑走障害は『解剖学的要因』、『機能学的要因』の2つに分けられる
解剖学的要因
- 肩峰の骨形態や傾斜角度、骨棘の形成、烏口肩峰靭帯の肥厚などがあげられる
機能学的要因
- 上方支持組織の癒着に起因する肩峰下活動機構の障害、後下方支持組織の拘縮に起因する上腕骨頭の上方偏位、肩甲胸郭機能不全に起因する肩峰下腔の相対的狭小化などがあげられる
肩峰下圧と夜間痛
- 夜間痛の発生と肩峰下圧との関連性について、烏口肩峰靭帯の切除術や肩峰下除圧術が夜間痛に有効とする内容が報告されている
- これらのことから、夜間痛には肩峰下の病態が大きく関与していることが考えられる
- 夜間痛の発生機序は以下の通りである
腱板を中心とする浮腫や攣縮、上方支持組織の癒着・瘢痕化
⇩
上腕骨頭および肩峰下周囲の静脈系の排動メカニズムが低下
⇩
就寝時に骨内圧が上昇しやすく、一度高まった骨内圧の減衰は緩徐であり、骨内圧の調節機構が破綻する
⇩
夜間痛発症
腱板疎部周辺の拘縮
- 腱板疎部とは、棘上筋腱の前部線維と肩甲下筋の上部線維の間隙をいう
- 表層をCHL(烏口上腕靭帯)、真相を関節包によって構成される
- 第1肢位での内旋では、腱板疎部は弛緩して上下方向に拡大する
- 第1肢位での外旋では、腱板疎部は緊張して閉鎖する
- つまり、この組織は、上腕骨頭の前方偏位に対する緩衝機能を果たしている
- 腱板疎部が弛むと、肩関節の下方不安定性を生じる
- 一方で、腱板疎部周辺が瘢痕化すると、第1肢位での外旋が著しく制限される
- 腱板疎部の特徴は以下の3つがある
- 烏口上腕靭帯や腱板疎部周辺部は滑膜が豊富であり炎症が波及しやすいこと
- 瘢痕化に伴い物理的特性が変化しやすいこと
- 疼痛閾値が低いこと
上腕二頭筋長頭腱の周辺組織の損傷
- 損傷の原因として、肩関節の下方支持組織を主体とした拘縮や、腱板の機能低下を有する症例では、挙上運動に伴って上腕骨頭が上方偏位することが考えられる
- このとき、結節間溝部入口付近のLHB(上腕二頭筋長頭腱)は、烏口肩峰アーチと接近し、肩峰下インピンジメントが生じやすくなる
- その結果、上腕二頭筋長頭腱炎や同時にプーリーシステム周辺部の損傷などを引き起こす
- 特に、プーリーシステムの中でも肩甲下筋腱上部線維の舌部が損傷されると、LHBの内下方の支持性は著しく低下する
- それにより、LHBは肩甲下筋腱停止部に食い込み、さらに小結節との摩擦力が増大する
- これらの要因が引き金となり、LHB周辺部の疼痛が増強することになる
上方支持組織の伸張テスト
肩関節の伸展可動域
- 背臥位とする
- 肩甲骨背面を床面に設置させた状態で行う
- 肩関節は内外旋中間位とする
- 肩関節を伸展させる
- 伸展15°以上の獲得が夜間痛消失の目安である
第1肢位での外旋可動域
- 背臥位とする
- 肩甲骨背面を床面に設置させた状態で行う
- 肩関節は内外旋中間位、肘関節90°屈曲位とする
- 上腕を固定したまま、肩関節を外旋させる
- 外旋24.7°以上の獲得が夜間痛消失の目安である
結帯動作
- 座位とする
- 耳垂と肩峰を垂直軸上にできるだけ一致させる
- 結帯動作をさせる
- 橈骨茎状突起がL3レベル以上の獲得が夜間痛消失の目安である
運動療法
腱板と肩峰下滑液包の癒着剥離操作
上前方支持組織(棘上筋前部線維・肩甲下筋上部線維)
- 背臥位とする
- 一方の手で大・小結節を捉え、他方の手で前腕を把持する
- 肩関節を伸展・内転・外旋方向に誘導する
- 烏口肩峰アーチ下からこれらの部位を引き出す
- 肩関節を屈曲・外転・内旋方向に収縮運動させる
- 烏口肩峰アーチ下にこれらの部位の滑り込みを誘導する
上後方支持組織(棘上筋後部線維・棘下筋上部線維)
- 背臥位とする
- 一方の手で大・小結節を捉え、他方の手で前腕を把持する
- 肩関節を伸展・内転・内旋方向に誘導する
- 烏口肩峰アーチ下からこれらの部位を引き出す
- 肩関節を屈曲・外転・外旋方向に収縮運動させる
- 烏口肩峰アーチ下にこれらの部位の滑り込みを誘導する
腱板疎部(烏口上腕靭帯)拘縮の伸張方法
- 背臥位とする
- 一方の手で烏口上腕靭帯を捉え、他方の手で前腕を把持する
- 肩関節を伸展・内転・外旋方向に誘導する
- 瘢痕化した烏口上腕靭帯が緊張してくる様子を触知する
- 緊張を感じたら、肩関節を屈曲・外転・内旋方向に誘導し、再び弛緩させる
- この伸張と弛緩の一連の運動操作を反復し、ストレッチングしていく
肩関節包靭帯の拘縮の評価と運動療法 上方構成体・下方構成体・前方構成体・後方構成体・伸張テスト・運動療法

機能解剖
『関節包や各靭帯の起始・停止・特徴』について復習したい方はこちら
⇩⇩⇩
『肩関節運動時の関節包・靭帯の伸張部位』について復習したい方はこちら
⇩⇩⇩
静的安定化機構の伸張肢位とその機能
上方構成体
- 肩関節を下垂位にすると、上方関節包が緊張する
- 上方関節包の張力は、上腕骨頭の支点形成力とともに、骨頭を上方から支持する
- 上方支持組織には前上関節上腕靭帯(SGHL)や、中関節上腕靭帯(MGHL)が存在し、上方関節包を補強している
下方構成体
- 肩関節を肩甲骨面上で外転すると、下方関節包が緊張する
- 下方関節包の張力は、上腕骨頭の支点形成力とともに骨頭を下方から支持する
- 下方支持組織には前下関節上腕靭帯(AIGHL)、後下関節上腕靭帯(PIGHL)、関節陥凹(AP)が存在し、下方関節包を補強している
- APは下方支持支持組織の中で最も厚く、伸びやすく切れやすい物質特性がある
前方構成体
前上方関節包・SGHL・CHL
- 第1肢位で肩関節を外旋すると、前上方関節包、SGHL、CHL(烏口上腕靭帯)が緊張する
- これらの組織の緊張は、第1肢位における骨頭の前方不安定性を制動する
前方関節包・MGHL
- 肩関節を約45°外転位で外旋すると、前方関節包とMGHLが緊張する
- これらの組織の緊張は、軽度外転位における骨頭の前方不安定性を制動する
前下方関節包・AIGHL
- 肩関節を第2肢位で外旋すると、前下方関節包とAIGHLが緊張する
- これらの組織の緊張は、第2肢位における骨頭の前方不安定性を制動する
- apprehension test が陽性の場合、前下方組織の破綻を示唆する
後方構成体
後上方関節包
- 肩関節を第1肢位で内旋すると、後上方関節包が緊張する
- 後上方関節包の緊張は、第1肢位における骨頭の後方不安定性を制動する
後方関節包
- 肩関節を肩甲骨面上に約45°外転位で内旋すると、後方関節包が全体として緊張する
- この組織は、結滞動作や肩関節伸展位からの内旋により緊張する
後下方関節包・PIGHL
- 肩関節を第3肢位で内旋すると、後方関節包やPIGHLが緊張する
- これらの組織の緊張は、第3肢位における骨頭の後方不安定性を制動する
肩関節包靭帯の評価方法
前上方関節包・SGHL・CHLの伸張テスト
- 背臥位で行う
- 肩関節は第1肢位とする
- 肩甲骨を固定し、内外旋中間位とする
- 肩関節を外旋させる
- 外旋45°まで達しない場合、前上方関節包・SGHL・CHLの伸張性低下が示唆される
前方関節包・MGHLの伸張テスト
- 背臥位で行う
- 肩関節は45°外転位とする
- 肩甲骨を固定し、内外旋中間位とする
- 肩関節を外旋させる
- 外旋70°まで達しない場合、前方関節包・MGHLの伸張性低下が示唆される
前下方関節包・AIGHLの伸張テスト
- 背臥位で行う
- 肩関節は第2肢位とする
- 肩甲骨を固定し、内外旋中間位とする
- 肩関節を外旋させる
- 外旋50°まで達しない場合、前下方関節包・AIGHLの伸張性低下が示唆される
後上方関節包の伸張テスト
- 背臥位で行う
- 肩関節は第1肢位とする
- 肩甲骨を固定し、肩関節を軽度屈曲位、内外旋中間位とする
- 肩関節を内旋させる
- 外旋90°まで達しない場合、後上方関節包の伸張性低下が示唆される
後方関節包の伸張テスト
- 背臥位で行う
- 肩関節は肩甲骨面上で45°外転位とする
- 肩甲骨を固定し、内外旋中間位とする
- 肩関節を内旋させる
- 外旋70°まで達しない場合、後方関節包の伸張性低下が示唆される
後下方関節包・PIGHLの伸張テスト
- 背臥位で行う
- 肩関節は第3肢位とする
- 肩甲骨を固定し、内外旋中間位とする
- 肩関節を内旋させる
- 外旋50°まで達しない場合、後下方関節包・PIGHLの伸張性低下が示唆される
肩関節包靭帯の運動療法
前上方関節包・SGHL・CHL
- 背臥位とする
- 肩関節は20~30°外転とする
- 一方の手で上腕骨頭の後方を把持し、他方の手で上肢を把持する
- 上腕骨頭の前方偏位とともに、伸展・内転運動を反復する
- 前上方関節包・SGHL・CHLの伸張程度にあわせて、肩関節の外旋角度を増加させていく
前方関節包・MGHL
- 背臥位とする
- 肩関節は肩甲骨面上で約30°外転とする
- 一方の手で上腕骨頭の後方を把持し、他方の手で上肢を把持する
- 上腕骨頭の前方偏位とともに、伸展運動を反復する
- 前方関節包・MGHLの伸張程度にあわせて、肩関節の外旋角度を増加させていく
前下方関節包・AIGHL
- 背臥位とする
- 肩関節は肩甲骨面上で約45°外転とする
- 一方の手で上腕骨頭の後方を把持し、他方の手で上肢を把持する
- 上腕骨頭の前方偏位とともに、外旋運動を反復する
- 前下方関節包・AIGHLの伸張程度にあわせて、肩関節の外転角度を増加させていく
後上方関節包
- 背臥位とする
- 肩関節は約20~30°屈曲とする
- 一方の手で上腕骨頭の前方を把持し、他方の手で上肢を把持する
- 上腕骨頭の後方偏位とともに、屈曲・内転運動を反復する
- 後上方関節包の伸張程度にあわせて、肩関節の内旋角度を増加させていく
後方関節包
- 背臥位とする
- 肩関節は肩甲骨面上で約30°外転とする
- 一方の手で上腕骨頭の前方を把持し、他方の手で上肢を把持する
- 上腕骨頭の後方偏位とともに、内転・内旋運動を反復する
- 後方関節包の伸張程度にあわせて、肩関節の内旋角度を増加させていく
後下方関節包・PIGHL
- 背臥位とする
- 肩関節は約45°外転とする
- 一方の手で上腕骨頭の前方を把持し、他方の手で上肢を把持する
- 上腕骨頭の後方偏位とともに、屈曲・内転・内旋運動を反復する
- 後下方関節包・PIGHLの伸張程度にあわせて、肩関節の内旋角度を増加させていく
AP
- 背臥位とする
- 肩関節は肩甲骨面上で60°外転とする
- 一方の手で肩甲骨を把持するとともに上腕骨頭の上方に置き、他方の手で上腕骨を把持する
- 上腕骨頭の下方偏位とともに、外転運動を反復する
- APの伸張程度にあわせて、肩関節の外転角度を増加させていく
小胸筋の圧痛好発部位と運動療法

機能解剖
- 小胸筋の作用は、肩甲骨の下制と前傾である
- さらに、菱形筋・肩甲挙筋との協調運動により肩甲骨の下方回旋に関与する
- 烏口突起を前方に引き、肩甲骨下角が胸郭から離れる(肩甲骨前傾)運動が生じる
- 肩甲骨が固定された場合には、肋骨の挙上に関与し、吸気を補助する
- 烏口突起と胸郭を結ぶ小胸筋を屋根として、その深部を鎖骨下動脈・鎖骨下静脈・腕神経叢が通過する
臨床的特徴
小胸筋症候群
- 小胸筋が直接肩から上肢に痛みを引き起こす
- 大きく分類すると胸郭出口症候群に含まれるが、上肢を外転した時に症状の発現が強いことから、別名、過外転症候群とも呼ばれている
- 小胸筋が攣縮状態にある場合、上肢挙上に伴う神経、血管の圧迫が強く加わり痛みが出現するとされている
- 小胸筋部の圧痛および放散痛が著明であり、斜角筋症候群、肋鎖症候群との鑑別が重要となる
肩関節不安定症
- 小胸筋、肩甲挙筋などの攣縮による不良姿勢が原因で、二次的に肩甲上腕関節の不安定性が出現していることがあるため注意が必要
圧痛好発部位
- 小胸筋の圧痛は、筋腹全長に渡って認めることが多い
- 特に烏口突起から遠位2~3横指の範囲は圧痛が強い
- この部位の深層には腕神経叢が走行しているため、小胸筋の緊張が強い症例では上肢に放散痛やしびれが生じる
評価方法
- 烏口突起の遠位部を触診する
- 肩甲骨を挙上・後傾・上方回旋方向に誘導する
- すると小胸筋が緊張するため圧痛を確認する
運動療法
リラクセーションおよびストレッチング
- 側臥位とする
- 肩甲骨を軽い挙上・後傾・上方回旋を他動的に加える
- 小胸筋の伸張を触診で確認する
- 肩甲骨の下制・前傾・下方回旋方向に軽い等尺性収縮を行いⅠb抑制を促す
- 自動介助運動に切り替え、その筋が動かせる可動範囲にわたり誘導する
- リラクセーション効果が得られ、その後、さらに伸張を加える
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
治療法を選択する基準は?
まずは筋攣縮なのか、筋短縮を評価して見分けます。
筋攣縮と筋短縮の評価法について復習したい方はこちら
⇩
治療法のベースとなる反復性等尺性収縮について復習したい方はこちら
⇩
小胸筋の起始・停止など基礎知識を復習したい方はこちら
⇩
肩甲挙筋の圧痛好発部位と運動療法

機能解剖
- 肩甲挙筋の作用は肩甲骨の挙上である
- さらに大・小菱形筋、小胸筋との協調運動により、肩甲骨の下方回旋運動に関与する
- この筋は頚椎以外に乳様突起や後頭骨などへ幅広く付着し、肩甲骨の懸垂や姿勢保持に関与する
- 肩甲骨が固定された状態では、両側が作用した時に頚部の伸展、片側が作用した時は頚部の側屈と同側への回旋に関与する
臨床的特徴
肩結合織炎(肩こり)
- 筋硬結が著明な筋に肩甲挙筋があげられる
- 肩甲背神経の絞扼との関連が強い
肩関節不安定症
- 肩甲挙筋の過剰な攣縮は、肩甲骨を下方回旋・挙上位でブロックし、二次的な肩甲上腕関節の不安定性や腕神経叢症状を引き起こすことが多い
肩甲背神経の絞扼
- 肩甲背神経はC5神経根から分岐後、前斜角筋の下を中斜角筋に向かって走行する。中斜角筋の筋腹を貫通すると、肩甲挙筋、小菱形筋、大菱形筋の深部を通過して終止する。
- 絞扼の部位は中斜角筋・肩甲挙筋・菱形筋で、中斜角筋で絞扼しやすい
- 絞扼により、肩甲挙筋・菱形筋の機能低下により肩甲骨の上方回旋変位や内側縁の安定性低下が起こることがある
- 絞扼により、肩甲骨内側の鈍痛や上肢の痛みを起こすことがある
圧痛好発部位
- 肩甲挙筋の圧痛は、筋腹全体に渡って確認できることが多い
- 特に肩甲骨上角部付近、頚椎横突起付着部周辺は圧痛の好発部位である
評価方法
- 第1~4頚椎横突起を触診する
- 肩甲骨上角部を下制・上方回旋方向に誘導する
- すると肩甲挙筋が緊張するため圧痛を確認する
運動療法
リラクセーションおよびストレッチング
- 側臥位とする
- 肩甲骨を軽い下制と上方回旋を誘導し、停止部を第1~4頚椎横突起から引き離すように他動的に加える
- 肩甲挙筋の伸張を触診で確認する
- 肩甲骨の挙上と下方回旋方向に軽い等尺性収縮を行いⅠb抑制を促す
- 自動介助運動に切り替え、その筋が動かせる可動範囲にわたり誘導する
- リラクセーション効果が得られ、その後、さらに伸張を加える
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
治療法を選択する基準は?
まずは筋攣縮なのか、筋短縮を評価して見分けます。
筋攣縮と筋短縮の評価法について復習したい方はこちら
⇩
治療法のベースとなる反復性等尺性収縮について復習したい方はこちら
⇩
肩甲挙筋の起始・停止など基礎知識を復習したい方はこちら
⇩
菱形筋の圧痛好発部位と運動療法

この記事は次のような人におススメ!
菱形筋の圧痛部位と運動療法を知りたい!
機能解剖
- 菱形筋の作用は肩甲骨の内転である
- さらに、小胸筋・肩甲挙筋との協調運動により、肩甲骨の下方回旋運動を遂行する
- 肩甲背神経に支配される菱形筋は、僧帽筋に分布する頚横動脈の深枝である貫通枝を境界に、大菱形筋と小菱形筋に分けられる
- 小菱形筋は腱膜を介して肩甲挙筋と結合していることがあり、触診や治療の際にはこれらの知識を踏まえた対応が必要となる
- 前鋸筋と大・小菱形筋は肩甲骨の内・外転作用からは拮抗筋であるが、協調して肩甲骨を胸郭に固定している
臨床的特徴
- 牽引型では菱形筋、僧帽筋中部線維による胸郭への肩甲骨の固定作用が低下している症例が多く、痛みの発生に強く関係している
肩甲背神経の絞扼
- 肩甲背神経はC5神経根から分岐後、前斜角筋の下を中斜角筋に向かって走行する。中斜角筋の筋腹を貫通すると、肩甲挙筋、小菱形筋、大菱形筋の深部を通過して終止する。
- 絞扼の部位は中斜角筋・肩甲挙筋・菱形筋で、中斜角筋で絞扼しやすい
- 絞扼により、肩甲挙筋・菱形筋の機能低下により肩甲骨の上方回旋変位や内側縁の安定性低下が起こることがある
- 絞扼により、肩甲骨内側の鈍痛や上肢の痛みを起こすことがある
圧痛好発部位
- 大菱形筋や小菱形筋の脊柱側で確認できることが多い
- 肩甲骨内側縁付近は圧痛の好発部位である
評価方法
大菱形筋
- 肩甲棘三角部より遠位側の内側縁を触診する
- 肩甲骨を外転・上方回旋方向に誘導する
- すると大菱形筋が緊張するため圧痛を確認する
小菱形筋
- 肩甲棘三角部より近位側の内側縁を触診する
- 肩甲骨を外転・上方回旋方向に誘導する
- すると小菱形筋が緊張するため圧痛を確認する
運動療法
リラクセーションおよびストレッチング
大菱形筋
- 側臥位とする
- 肩甲骨を軽い外転と上方回旋を誘導し、停止部を第2~5胸椎棘突起から引き離すように他動的に加える
- 大菱形筋の伸張を触診で確認する
- 肩甲骨の内転と下方回旋方向に軽い等尺性収縮を行いⅠb抑制を促す
- 自動介助運動に切り替え、その筋が動かせる可動範囲にわたり誘導する
- リラクセーション効果が得られ、その後、さらに伸張を加える
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
小菱形筋
- 側臥位とする
- 肩甲骨を軽い外転と上方回旋を誘導し、停止部を第7頚椎~第1胸椎棘突起から引き離すように他動的に加える
- 小菱形筋の伸張を触診で確認する
- 肩甲骨の内転と下方回旋方向に軽い等尺性収縮を行いⅠb抑制を促す
- 自動介助運動に切り替え、その筋が動かせる可動範囲にわたり誘導する
- リラクセーション効果が得られ、その後、さらに伸張を加える
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
治療法を選択する基準は?
まずは筋攣縮なのか、筋短縮を評価して見分けます。
筋攣縮と筋短縮の評価法について復習したい方はこちら
⇩
治療法のベースとなる反復性等尺性収縮について復習したい方はこちら
⇩
菱形筋の起始・停止など基礎知識を復習したい方はこちら
⇩
前鋸筋の圧痛好発部位と運動療法

この記事は次のような人におススメ!
前鋸筋の圧痛部位と運動療法を知りたい!
機能解剖
- 前鋸筋の作用は上束部と下束部に分けることができる
- 上束部は、第1肋骨と第2肋骨から起始し、上角に停止する
- 肩甲骨の外転と下方回旋の作用を有する
- 下束部は、第2肋骨の一部と第9肋骨から起始し、内側縁から下角に停止する
- 肩甲骨の外転と上方回旋の作用を有する
- 僧帽筋との協調運動により、肩甲骨の上方回旋運動と肩甲骨の内側縁を胸郭に引き付ける作用がある
- 前鋸筋は長胸神経によって支配されているが、上束部はさらに肩甲挙筋や菱形筋へ向かう第5・6頚椎神経根の枝からも支配されており、解剖学的および機能学的に下方回旋筋群と扱う方が臨床上都合がよい
- 前鋸筋の肋骨付着部は、外腹斜筋と鋸歯状に嚙み合っており、ここをGerdy線と呼ぶ
- 前鋸筋による肩甲骨への作用は、外腹斜筋が胸郭を固定することで、その作用効率が高まる
- 前鋸筋と大・小菱形筋は肩甲骨の内・外転作用からは拮抗筋であるが、協調して肩甲骨を胸郭に固定している
臨床的特徴
長胸神経麻痺
- 前鋸筋の機能低下による肩甲骨安定化のの破綻は、肩関節運動の重篤な障害となる
- 前鋸筋の機能を確認する際は、肩関節屈曲運動で確認することが重要である。その理由として、僧帽筋の代償により挙上が可能となる場合がある。
- 肩関節下垂位で後方から観察した時、肩甲骨内側縁が胸郭から浮き上がった所見がある時は、前鋸筋の機能不全を疑う
肩関節不安定症
- 前鋸筋の機能低下により、二次的に肩甲上腕関節の不安定性が出現する可能性がある
圧痛好発部位
- 上束部で確認できることが多い
- 上束部の圧痛は、上角から2横指外側のやや腹側(僧帽筋上部線維の前方)に圧迫を加えると第1肋骨を触診でき、この部分が圧痛の好発部位である
評価方法
- 第1肋骨部位を触診したまま肩甲骨を内転・上方回旋方向に誘導する
- すると上束部が緊張するため圧痛を確認する
運動療法
リラクセーションおよびストレッチング
上束部
- 側臥位とする
- 肩甲骨の軽い内転と上方回旋を他動的に加える
- 前鋸筋上束部の伸張を触診で確認する
- 肩甲骨の外転と下方回旋方向に軽い等尺性収縮を行いⅠb抑制を促す
- 自動介助運動に切り替え、その筋が動かせる可動範囲にわたり誘導する
- リラクセーション効果が得られ、その後、さらに伸張を加える
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
下束部
- 側臥位とする
- 肩甲骨の軽い内転と下方回旋を他動的に加える
- 前鋸筋下束部の伸張を触診で確認する
- 肩甲骨の外転と上方回旋方向に軽い等尺性収縮を行いⅠb抑制を促す
- 自動介助運動に切り替え、その筋が動かせる可動範囲にわたり誘導する
- リラクセーション効果が得られ、その後、さらに伸張を加える
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
治療法を選択する基準は?
まずは筋攣縮なのか、筋短縮を評価して見分けます。
筋攣縮と筋短縮の評価法について復習したい方はこちら
⇩
治療法のベースとなる反復性等尺性収縮について復習したい方はこちら
⇩
前鋸筋の起始・停止など基礎知識を復習したい方はこちら
⇩
僧帽筋の機能解剖と圧痛好発部位

この記事は次のような人におススメ!
僧帽筋の機能解剖と圧痛部位を知りたい!
機能解剖
僧帽筋の作用として以下のものがある
- 僧帽筋上部線維は鎖骨肩峰端の挙上とともに肩甲骨を挙上し、同時に肩甲骨の上方回旋に作用する
- 僧帽筋中部線維は肩甲骨の内転とともに肩甲骨の上方回旋に作用する
- 僧帽筋下部線維は肩甲骨の下制とともに肩甲骨の上方回旋に作用する
- 上肢挙上に伴う肩甲骨上方回旋は、僧帽筋の3つの線維群と前鋸筋による共同運動による
- 僧帽筋の中部線維は脊椎を介して互いに結合し、腱鏡と呼ばれる菱形状の腱板を構成している
- 片側が胸椎を固定することで、反対側は肩甲骨の内転運動の作用効率が高まる
臨床的特徴
投球肩障害
- 牽引型のケースでは、僧帽筋中部・下部線維の筋力低下を認める場合が多い
副神経麻痺
- 副神経麻痺による僧帽筋筋力低下から肩甲骨の安定化が失われ、翼状肩甲を呈する。長胸神経麻痺に伴う前鋸筋不全でも翼状肩甲は観察されるため、鑑別が重要となる。
- 副神経麻痺による翼状肩甲は肩関節外転時に著明となり、長胸神経麻痺による翼状肩甲は肩関節屈曲時に著明となる。
圧痛好発部位
- 僧帽筋は肩甲骨の運動性・支持性、姿勢の保持など重要な機能を担う筋肉であるが、拘縮肩の症例において圧痛を認めることは少ない
僧帽筋の起始・停止など基礎知識を復習したい方はこちら
⇩
上腕三頭筋の伸張テストと圧痛好発部位

この記事は次のような人におススメ!
上腕三頭筋の伸張テストの方法・圧痛部位を知りたい!
機能解剖
- 上腕三頭筋長頭が短縮すると、肩関節挙上時に上腕骨頭を上方へ偏位させる力として作用する
- 上腕三頭筋の上腕骨に対する作用は以下の通りである
第1肢位
肩関節の伸展
第2肢位
肩関節の弱い内転
第3肢位
肩関節の伸展
臨床的特徴
Bennett骨棘
- 投球肩障害の一つで、肩関節後方の痛みや圧痛を愁訴とする
- 要因として肩関節後方支持組織の硬さが大きく、関節包の硬さや上腕三頭筋長頭の過剰牽引が原因とされている
- 骨棘が大きいと腋窩神経を刺激することもある
- ワインドアップ期に肩関節後方に痛みが出る
- コッキング期または減速期m、フォロースルー期に肩関節後方や上腕外側が痛みが出たり、脱力感を感じることがある
- 側臥位で肩関節外転・外旋位を強制すると後方に痛みを生じるが、relocation testは通常陰性である
- 肩関節屈曲90°での内旋可動域が減少している
圧痛好発部位
- 関節下結節付着部を中心に長頭の近位部にかけて認めることが多い
- 特に、関節下結節付着部付近での筋座礁を伴った投球障害肩では、同部の圧痛は著名である
評価方法
- 肘関節屈曲位のまま、肩関節を屈曲方向に誘導する
- すると上腕三頭筋長頭が緊張するため圧痛を確認する
伸張テスト
- 背臥位で行う
- 肩関節を下垂位、肘関節は最大屈曲位とする
- 肩甲骨を固定する
- そこから肩関節を屈曲させる
- 屈曲80°まで達しない場合、上腕三頭筋長頭の伸張性低下が示唆される
運動療法
リラクセーション
- 背臥位とする
- 肩関節の屈曲と肘関節の屈曲を他動的に加える
- 上腕三頭筋の伸張を触診で確認する
- 肩関節の伸展と肘関節の伸展との自動介助運動(5~10%程度の強度)を行う
- 上腕三頭筋が収縮するのを触診で確認する
- その筋が動かせる可動範囲にわたり誘導する
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
ストレッチング
- 背臥位とする
- 肘関節を屈曲位のまま肩関節の屈曲を他動的に加える
- 上腕三頭筋がある程度伸張されるのを触診で確認する
- 肩関節の伸展と肘関節の伸展との等尺性収縮(10~20%程度の強度)を行い、筋腱移行部に伸張刺激を加える
- 自動介助運動に切り替えて、その筋が動かせる可動範囲にわたり筋収縮を誘導する
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
治療法を選択する基準は?
まずは筋攣縮なのか、筋短縮を評価して見分けます。
筋攣縮と筋短縮の評価法について復習したい方はこちら
⇩
治療法のベースとなる反復性等尺性収縮について復習したい方はこちら
⇩
上腕三頭筋の起始・停止など基礎知識を復習したい方はこちら
⇩
烏口腕筋の伸張テストと圧痛好発部位

この記事は次のような人におススメ!
烏口腕筋の伸張テストの方法・圧痛部位を知りたい!
機能解剖
- 烏口腕筋と肩甲下筋との間には烏口下滑液包が存在し、両者の摩擦を軽減している
- 肩関節前方部痛を訴える症例では、烏口下滑液包を念頭に置いておく必要がある
- 肩関節伸展位や第2肢位では烏口腕筋が肩甲下筋を前方から抑え込む位置関係となるため、補助的に上腕骨頭の安定化に寄与すると考えられる
- 烏口腕筋の上腕骨に対する作用は以下の通りである
第1肢位
肩関節の屈曲
第2肢位
肩関節の水平屈曲
第3肢位
わずかに肩関節の水平屈曲
臨床的特徴
烏口突起炎
- 烏口突起付近での痛みが骨傷でない場合、烏口突起における付着部炎が考えられる
- 痛みを誘発している組織が、上方に付着する靭帯が関与しているのか、下方に付着する筋肉が関与するのか鑑別が必要である
反復性肩関節脱臼再建術後
- 反復性肩関節脱臼に対する手術では、烏口腕筋と上腕二頭筋短頭を移行して安定化を図るBristow法、Bristow法が一般的に多く行われている
- 烏口腕筋と上腕二頭筋短頭を一塊として烏口突起事切離する
- Bristow法では、切離した骨を肩関節前下方部に移植する
- Bristow法では、肩甲下筋の下方をくぐらした後、再度烏口突起に骨接合する方法である
圧痛好発部位
- 烏口突起付着部と筋腹中央部の筋皮神経が貫通する付近で確認できることが多い
- 烏口突起下での圧痛も比較的多い
評価方法
- 上腕二頭筋短頭との共同腱の内側部を触診する
- 肩関節を外転位で内旋方向に誘導する
- すると烏口腕筋が緊張するため圧痛を確認する
伸張テスト
- 背臥位で行う
- 肩関節を外転80°、内旋45°とする
- 肩甲骨を固定する
- そこから肩関節を水平伸展させる
- 水平伸展30°まで達しない場合、伸張性低下が示唆される
運動療法
リラクセーション
- 背臥位とする
- 肩関節を外転位から水平伸展と内旋を他動的に加える
- 烏口腕筋の伸張を触診で確認する
- 肩関節の内転・水平屈曲と外旋方向に自動介助運動(5~10%程度の強度)を行う
- 烏口腕筋が収縮するのを触診で確認する
- その筋が動かせる可動範囲にわたり誘導する
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
ストレッチング
- 背臥位とする
- 肩関節を外転位から水平伸展と内旋を他動的に加える
- 烏口腕筋がある程度伸張されるのを触診で確認する
- 肩関節の内転・水平屈曲と外旋方向に等尺性収縮(10~20%程度の強度)を行い、筋腱移行部に伸張刺激を加える
- 自動介助運動に切り替えて、その筋が動かせる可動範囲にわたり筋収縮を誘導する
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
治療法を選択する基準は?
まずは筋攣縮なのか、筋短縮を評価して見分けます。
筋攣縮と筋短縮の評価法について復習したい方はこちら
⇩
治療法のベースとなる反復性等尺性収縮について復習したい方はこちら
⇩
烏口腕筋の起始・停止など基礎知識を復習したい方はこちら
⇩
上腕二頭筋の伸張テストと圧痛好発部位

この記事は次のような人におススメ!
上腕二頭筋の伸張テストの方法・圧痛部位を知りたい!
機能解剖
- 上腕二頭筋長頭は、肩甲骨の関節上結節から上方関節唇に起始する
- 上方関節唇は関節軟骨とは密着しておらず、関節窩辺縁と上方関節唇との結合はルーズである
- 上腕二頭筋長頭腱と上方関節唇との連結部には可動性があり、肩甲上腕関節の安定化に寄与する
- このため、上腕二頭筋長頭腱張力により、上方関節唇は上腕骨頭を覆うように持ち上がり、骨頭の上方偏位を制動する
- 屍体を用いた研究では、肩関節外転90°・外旋90°において、上腕二頭筋長頭に張力を与えると、骨頭の前方偏位を優位に始動したとの報告がある
- 上腕二頭筋短頭は、烏口腕筋と共同腱を形成し、烏口突起に付着している
- 上腕二頭筋の各肢位における上腕骨に対する作用は以下の通りである
第1肢位
肩関節の屈曲
第2肢位
肩関節の水平屈曲
第3肢位
特異的な作用はない
臨床的特徴
上腕二頭筋長頭腱炎
- Yergason testが陽性となる
肩上方関節唇損傷 (SLAP lesion:Superior Labrum Anterior Posterior lesion)
- 投球肩障害の中の一つの病態として考えられている
- 投球動作の繰り返しによるover useと、全力投球時に加わるhyper tension(過大な牽引力)が作用することが原因とされている
- 上腕二頭筋長頭腱による強力な牽引力や骨頭による剪断力による
- Snyder(スナイダー)による分類
- Type1:関節唇の変性
- Type2:関節唇の剥離
- Type3:関節唇のバケツ柄様断裂
- Type4:上腕二頭筋長頭腱の部分断裂に至る垂直断裂
上腕二頭筋長頭腱断裂
- 肘関節を屈曲した時の上腕二頭筋の膨隆が遠位へ変位する特徴的な所見がみられる
圧痛好発部位
- 筋腹より腱レベルで確認できることが多い
- 長頭では、結節間溝レベルとその近位の上腕骨頭レベルで多く認める
- 上腕骨頭レベルでは長頭腱以外の組織も絡んでいるため、鑑別に注意が必要である
- 短頭は、烏口腕筋との共同腱部で認めることが多く、烏口突起付着部は重要な圧痛点である
上腕二頭筋長頭の評価方法
- 肘関節伸展位で肩関節を伸展方向に誘導し、結節間溝部を触診する
- 長頭腱を捉えることができるため、圧痛を確認する
上腕二頭筋短頭の評価方法
- 肘関節伸展位で肩関節を軽度外転方向に誘導し、烏口突起を触診する
- 共同腱(短頭は表層に位置する)を捉えることができるため、圧痛を確認する
伸張テスト
上腕二頭筋長頭
- 座位で行う
- 肩関節を下垂位、肘関節伸展位、前腕回内位とする
- 肩甲骨を固定する
- そこから肩関節を伸展させる
- 伸展30°まで達しない場合、長頭の伸張性低下が示唆される
上腕二頭筋短頭
- 座位で行う
- 肩関節を外転20°、肘関節伸展位とする
- 肩甲骨を固定する
- そこから肩関節を伸展させる
- 伸展30°まで達しない場合、短頭の伸張性低下が示唆される
運動療法
リラクセーション
上腕二頭筋長頭
- 背臥位とする
- 肩関節を軽度内転位から伸展と外旋を他動的に加える
- 上腕二頭筋長頭の伸張を触診で確認する
- 肩関節の屈曲・外転と外旋方向に自動介助運動(5~10%程度の強度)を行う
- 上腕二頭筋長頭が収縮するのを触診で確認する
- その筋が動かせる可動範囲にわたり誘導する
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
上腕二頭筋短頭
- 背臥位とする
- 肩関節を軽度外転位から伸展と外旋を他動的に加える
- 上腕二頭筋短頭の伸張を触診で確認する
- 肩関節の屈曲・内転と内旋方向に自動介助運動(5~10%程度の強度)を行う
- 上腕二頭筋短頭が収縮するのを触診で確認する
- その筋が動かせる可動範囲にわたり誘導する
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
ストレッチング
上腕二頭筋長頭
- 背臥位とする
- 肩関節を軽度内転位から伸展と外旋を他動的に加える
- 上腕二頭筋長頭がある程度伸張されるのを触診で確認する
- 肩関節の屈曲・外転と内旋方向に等尺性収縮(10~20%程度の強度)を行い、筋腱移行部に伸張刺激を加える
- 自動介助運動に切り替えて、その筋が動かせる可動範囲にわたり筋収縮を誘導する
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
上腕二頭筋短頭
- 背臥位とする
- 肩関節を軽度外転位から伸展と外旋を他動的に加える
- 上腕二頭筋短頭がある程度伸張されるのを触診で確認する
- 肩関節の屈曲・内転と内旋方向に等尺性収縮(10~20%程度の強度)を行い、筋腱移行部に伸張刺激を加える
- 自動介助運動に切り替えて、その筋が動かせる可動範囲にわたり筋収縮を誘導する
- この一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで行う
治療法を選択する基準は?
まずは筋攣縮なのか、筋短縮を評価して見分けます。
筋攣縮と筋短縮の評価法について復習したい方はこちら
⇩
治療法のベースとなる反復性等尺性収縮について復習したい方はこちら
⇩
上腕二頭筋の起始・停止など基礎知識を復習したい方はこちら
⇩
大胸筋の伸張テストと圧痛好発部位

この記事は次のような人におススメ!
大胸筋の伸張テストの方法・圧痛部位を知りたい!
機能解剖
- 大胸筋は鎖骨部繊維、胸肋部繊維、腹部線維の3つの線維群から構成される
- 鎖骨部繊維は鎖骨内側前面から起始する
- 胸肋部繊維は胸骨、第2~6肋軟骨から起始する
- 腹部線維は腹直筋鞘の前葉から起始する
- 3つの線維は上腕骨大結節稜に停止する
- 各線維群は停止部の手前で交差し、5㎝幅の大結節稜に4層構造を呈して付着する
- そのため、上腕を挙上するにしたがって大胸筋の筋繊維の捩れは解かれ、筋が発揮する力も増強される
- 大胸筋の各肢位における上腕骨に対する作用は以下の通りである
第1肢位
鎖骨部繊維:肩関節の屈曲・内転・内旋、上腕骨の上方偏位
胸肋部繊維:肩関節の内転・内旋
腹部線維 :ほとんど機能せず
第2肢位
鎖骨部繊維:肩関節の水平屈曲
胸肋部繊維:肩関節の水平屈曲・内転・内旋
腹部線維 :肩関節の水平屈曲・内転・内旋
第3肢位
鎖骨部繊維:肩関節の水平屈曲
胸肋部繊維:肩関節の水平屈曲・伸展・内旋
腹部線維 :肩関節の水平屈曲・伸展・内旋
臨床的特徴
随意性肩関節脱臼では、大胸筋の過剰収縮が上腕骨頭の前方脱臼の重要な要因とされている
圧痛好発部位
- 体幹から上肢に移行する各線維が集中する部位で多い
- 同時に筋の硬度も高くなっているため明瞭である
鎖骨部線維の評価方法
- 肩関節軽度外転位で、上肢を伸展方向に誘導する
- すると鎖骨部線維が緊張するため圧痛を確認する
胸肋部繊線維の評価方法
- 肩関節外転位で水平伸展方向に誘導する
- すると胸肋部線維が緊張するため圧痛を確認する
伸張テスト
鎖骨部線維
- 背臥位で行う
- 肩関節40°外転、内外旋中間位とする
- そこから肩関節を伸展させる
- 伸展20°まで達しない場合、鎖骨部線維の伸張性低下が示唆される
胸肋部繊維
- 背臥位で行う
- 肩関節90°外転、内外旋中間位とする
- そこから肩関節を水平伸展させる
- 水平伸展20°まで達しない場合、胸肋部線維の伸張性低下が示唆される
大胸筋の起始・停止など基礎知識を復習したい方はこちら
⇩






